Tổn thương bọng nước xuất huyết ở trẻ bị ban xuất huyết Henoch Schunlein
Tổn thương da đặc trưng của Henoch-Schönlein (HSP) là ban xuất huyết nổi gồ nhẹ ở phần xa hai chân và
mông, thường hồi phục hoàn toàn không cần điều trị. Tổn thương bọng nước xuất huyết là biểu hiện da hiếm gặp
trong HSP trẻ em, gây khó khăn cho chẩn đoán và có thể để lại di chứng tại da. Chúng tôi báo cáo một trường
hợp trẻ nam 9 tuổi biểu hiện ban xuất huyết hai cẳng chân và viêm khớp, được chẩn đoán là HSP và điều trị bằng
ibuprofen. Sau 8 ngày, tổn thương da tiến triển thành các bọng nước xuất huyết ở hai cẳng chân. Sinh thiết da mô
bệnh học cho thấy viêm mạch hủy bạch cầu, lắng đọng IgA, C3 trong thành mạch khi nhuộm miễn dịch huỳnh quang
trực tiếp, phù hợp với chẩn đoán HSP. Trẻ được điều trị corticosteroid toàn thân giảm liều dần và ngừng trong 45
ngày, tổn thương da hồi phục nhưng để lại sẹo ở vài vị trí. Tổn thương bọng nước xuất huyết hiếm gặp trong HSP
nhưng có thể để lại di chứng tại da, cần kết hợp với mô bệnh học để chẩn đoán chính xác và điều trị phù hợp.

Trang 1
Trang 2
Trang 3

Trang 4

Trang 5

Trang 6

Trang 7
Tóm tắt nội dung tài liệu: Tổn thương bọng nước xuất huyết ở trẻ bị ban xuất huyết Henoch Schunlein

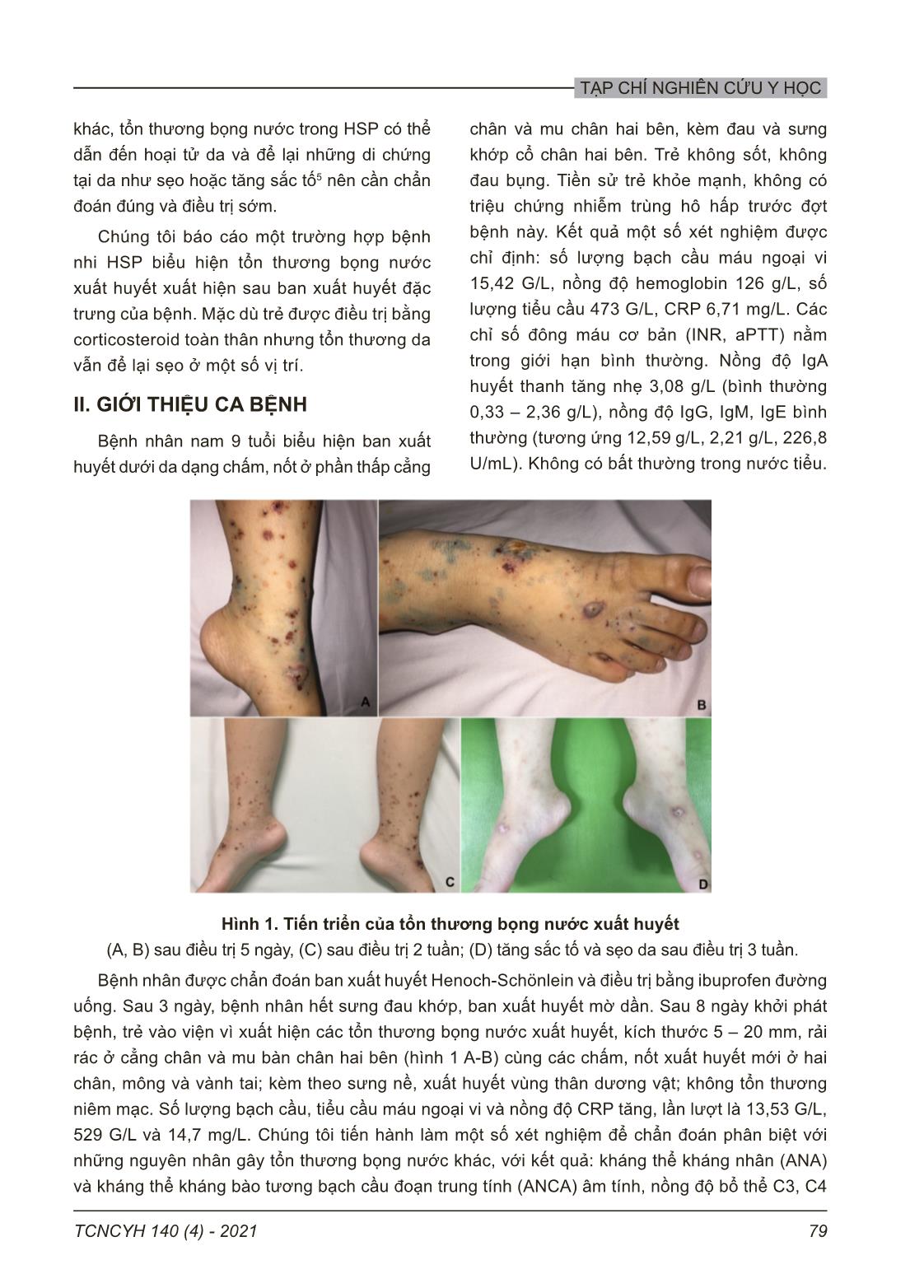
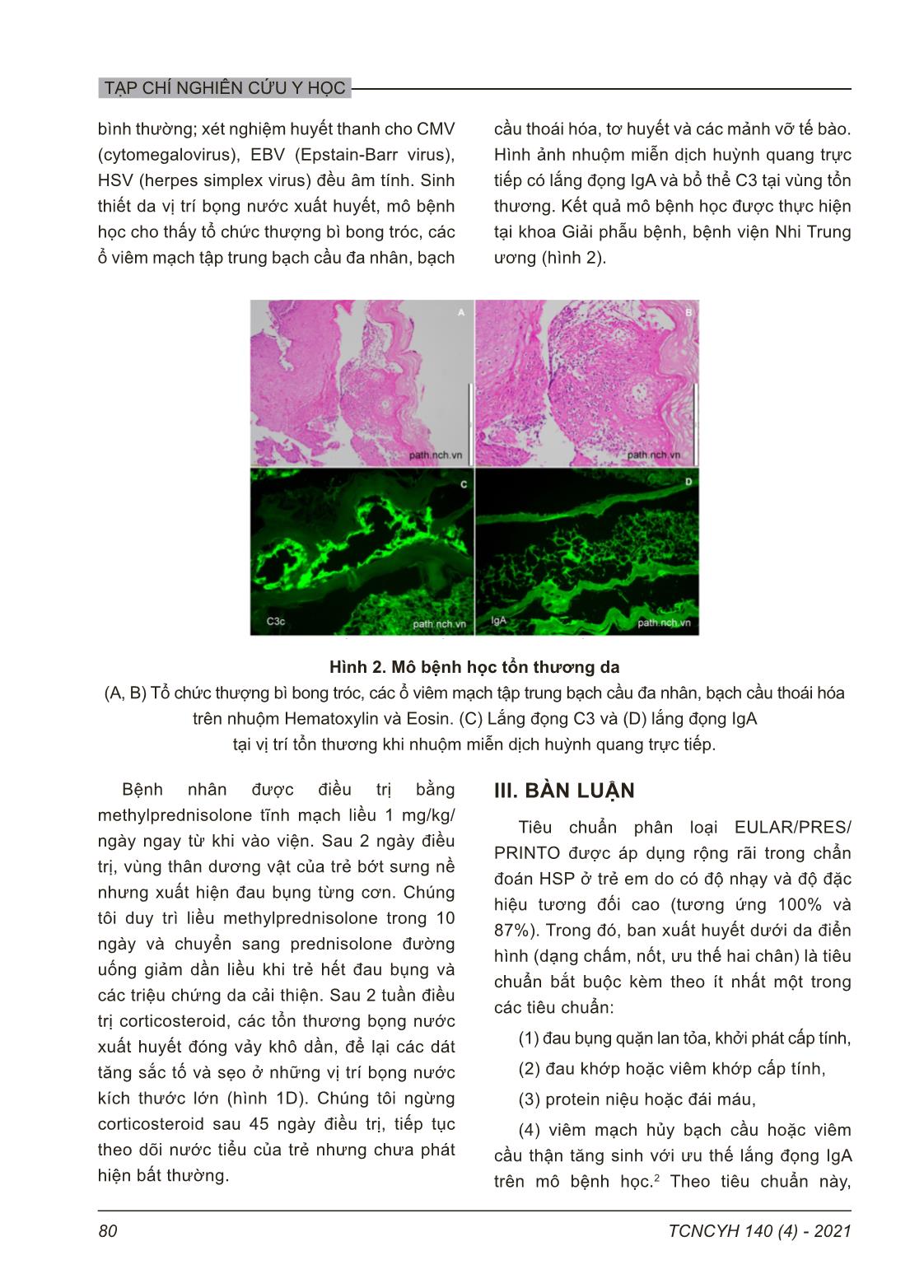
TẠP CHÍ NGHIÊN CỨU Y HỌC 78 TCNCYH 140 (4) - 2021 TỔN THƯƠNG BỌNG NƯỚC XUẤT HUYẾT Ở TRẺ BỊ BAN XUẤT HUYẾT HENOCH SCHÖNLEIN Mai Thành Công1, , Nguyễn Thị Diệu Thúy1 và Phó Hồng Điệp2 1Trường Đại học Y Hà Nội 2Bệnh viện Nhi Trung ương Từ khóa: Henoch-Schönlein, xuất huyết, bọng nước, trẻ em. Tổn thương da đặc trưng của Henoch-Schönlein (HSP) là ban xuất huyết nổi gồ nhẹ ở phần xa hai chân và mông, thường hồi phục hoàn toàn không cần điều trị. Tổn thương bọng nước xuất huyết là biểu hiện da hiếm gặp trong HSP trẻ em, gây khó khăn cho chẩn đoán và có thể để lại di chứng tại da. Chúng tôi báo cáo một trường hợp trẻ nam 9 tuổi biểu hiện ban xuất huyết hai cẳng chân và viêm khớp, được chẩn đoán là HSP và điều trị bằng ibuprofen. Sau 8 ngày, tổn thương da tiến triển thành các bọng nước xuất huyết ở hai cẳng chân. Sinh thiết da mô bệnh học cho thấy viêm mạch hủy bạch cầu, lắng đọng IgA, C3 trong thành mạch khi nhuộm miễn dịch huỳnh quang trực tiếp, phù hợp với chẩn đoán HSP. Trẻ được điều trị corticosteroid toàn thân giảm liều dần và ngừng trong 45 ngày, tổn thương da hồi phục nhưng để lại sẹo ở vài vị trí. Tổn thương bọng nước xuất huyết hiếm gặp trong HSP nhưng có thể để lại di chứng tại da, cần kết hợp với mô bệnh học để chẩn đoán chính xác và điều trị phù hợp. Tác giả liên hệ: Mai Thành Công Trường Đại học Y Hà Nội Email: maithanhcong@hmu.edu.vn Ngày nhận: 18/01/2021 Ngày được chấp nhận: 17/03/2021 I. ĐẶT VẤN ĐỀ Ban xuất huyết Henoch-Schönlein (HSP: Henoch-Schönlein purpura) là dạng viêm mạch phổ biến nhất ở trẻ em, với tỉ lệ mắc mới từ 3 – 27 ca/100000 trẻ; thường gây tổn thương tại da, khớp, đường tiêu hóa và thận.1,3 Bệnh có thể biểu hiện ở bất kì lứa tuổi nào nhưng hầu hết gặp ở trẻ em 5 – 15 tuổi, với độ tuổi trung bình 4 – 7 tuổi.3 Tổn thương đặc trưng trên mô bệnh học của HSP là tình trạng viêm các mạch máu nhỏ gây ra bởi sự lắng đọng IgA1, các yếu tố bổ thể và sự xâm nhập của bạch cầu đa nhân trung tính. Một số giả thuyết mới cho rằng, phức hợp miễn dịch IgA hoạt hóa bạch cầu đa nhân trung tính thông qua thụ thể FcαRI; bạch cầu di chuyển và hoạt hóa gây tổn thương mô.4 Do vậy, hiện nay HSP còn được gọi là bệnh viêm mạch IgA. Biểu hiện da điển hình của HSP – tiêu chuẩn bắt buộc để chẩn đoán bệnh theo phân loại EULAR/PRES/PRINTO (European League Against Rheumatism/ Pediatric Rheumatology European Society/ Pediatric Rheumatology International Trials Organization) – là ban xuất huyết dạng chấm nốt, sờ thấy trên mặt da không do giảm tiểu cầu, thường xuất hiện ở vị trí chịu áp lực, đặc biệt là hai chân và mông.2 Ban dạng dát sẩn và ban mày đay cũng có thể gặp trong HSP. Những biểu hiện da này thường hồi phục hoàn toàn có hoặc không cần điều trị đặc hiệu. Tổn thương mụn nước hoặc bọng nước xuất huyết hiếm gặp ở trẻ HSP (dưới 2% các trường hợp)5, là một thách thức trong chẩn đoán. Cơ chế bệnh sinh của tổn thương da bọng nước trong HSP vẫn chưa rõ ràng. Matrix metalloproteinase (MMP)-2 và MMP-9 tiết bởi bạch cầu đa nhân trung tính có thể gây ra bọng nước do ly giải collagen của màng đáy.6 Tuy nhiên, các tác nhân kích thích quá trình tiết những enzyme này vẫn chưa được biết rõ. Mặc TẠP CHÍ NGHIÊN CỨU Y HỌC 79TCNCYH 140 (4) - 2021 khác, tổn thương bọng nước trong HSP có thể dẫn đến hoại tử da và để lại những di chứng tại da như sẹo hoặc tăng sắc tố5 nên cần chẩn đoán đúng và điều trị sớm. Chúng tôi báo cáo một trường hợp bệnh nhi HSP biểu hiện tổn thương bọng nước xuất huyết xuất hiện sau ban xuất huyết đặc trưng của bệnh. Mặc dù trẻ được điều trị bằng corticosteroid toàn thân nhưng tổn thương da vẫn để lại sẹo ở một số vị trí. II. GIỚI THIỆU CA BỆNH Bệnh nhân nam 9 tuổi biểu hiện ban xuất huyết dưới da dạng chấm, nốt ở phần thấp cẳng chân và mu chân hai bên, kèm đau và sưng khớp cổ chân hai bên. Trẻ không sốt, không đau bụng. Tiền sử trẻ khỏe mạnh, không có triệu chứng nhiễm trùng hô hấp trước đợt bệnh này. Kết quả một số xét nghiệm được chỉ định: số lượng bạch cầu máu ngoại vi 15,42 G/L, nồng độ hemoglobin 126 g/L, số lượng tiểu cầu 473 G/L, CRP 6,71 mg/L. Các chỉ số đông máu cơ bản (INR, aPTT) nằm trong giới hạn bình thường. Nồng độ IgA huyết thanh tăng nhẹ 3,08 g/L (bình thường 0,33 – 2,36 g/L), nồng độ IgG, IgM, IgE bình thường (tương ứng 12,59 g/L, 2,21 g/L, 226,8 U/mL). Không có bất thường trong nước tiểu. Hình 1. Tiến triển của tổn thương bọng nước xuất huyết (A, B) sau điều trị 5 ngày, (C) sau điều trị 2 tuần; (D) tăng sắc tố và sẹo da sau điều trị 3 tuần. Bệnh nhân được chẩn đoán ban xuất huyết Henoch-Schönlein và điều trị bằng ibuprofen đường uống. Sau 3 ngày, bệnh nhân hết sưng đau khớp, ban xuất huyết mờ dần. Sau 8 ngày khởi phát bệnh, trẻ vào viện vì xuất hiện các tổn thương bọng nước xuất huyết, kích thước 5 – 20 mm, rải rác ở cẳng chân và mu bàn chân hai bên (hình 1 A-B) cùng các chấm, nốt xuất huyết mới ở hai chân, mông và vành tai; kèm theo sưng nề, xuất huyết vùng thân dương vật; không tổn thương niêm mạc. Số lượng bạch cầu, tiểu cầu máu ngoại vi và nồng độ CRP tăng, lần lượt là 13,53 G/L, 529 G/L và 14,7 mg/L. Chúng tôi tiến hành làm một số xét nghiệm để chẩn đoán phân biệt với những nguyên nhân gây tổn thương bọng nước khác, với kết quả: kháng thể kháng nhân (ANA) và kháng thể kháng bào tương bạch cầu đoạn trung tính (ANCA) âm tính, nồng độ bổ thể C3, C4 Phụ lục hình ảnh Hình 1. Tiến triển của tổn thương bọng nước xuất huyết: (A, B) sau điều trị 5 ngày, (C) sau điều trị 2 tuần; (D) tăng sắc tố và sẹo da sau điều trị 3 tuần. TẠP CHÍ NGHIÊN CỨU Y HỌC 80 TCNCYH 140 (4) - 2021 bình thường; xét nghiệm huyết thanh cho CMV (cytomegalovirus), EBV (Epstain-Barr virus), HSV (herpes simplex virus) đều âm tính. Sinh thiết da vị trí bọng nước xuất huyết, mô bệnh học cho thấy tổ chức thượng bì bong tróc, các ổ viêm mạch tập trung bạch cầu đa nhân, bạch cầu thoái hóa, tơ huyết và các mảnh vỡ tế bào. Hình ảnh nhuộm miễn dịch huỳnh quang trực tiếp có lắng đọng IgA và bổ thể C3 tại vùng tổn thương. Kết quả mô bệnh học được thực hiện tại khoa Giải phẫu bệnh, bệnh viện Nhi Trung ương (hình 2). Hình 2. Mô bệnh học tổn thương da (A, B) Tổ chức thượng bì bong tróc, các ổ viêm mạch tập trung bạch cầu đa nhân, bạch cầu thoái hóa trên nhuộm Hematoxylin và Eosin. (C) Lắng đọng C3 và (D) lắng đọng IgA tại vị trí tổn thương khi nhuộm miễn dịch huỳnh quang trực tiếp. Hình 2. Mô bệnh học tổn thương da: (A, B) Tổ chức thượng bì bong tróc, các ổ viêm mạch tập trung bạch cầu đa nhân, bạch cầu thoái hóa trên nhuộm Hematoxylin và Eosin. (C) Lắng đọng C3 và (D) lắng đọng IgA tại vị trí tổn thương khi nhuộm miễn dịch huỳnh quang trực tiếp. Bệnh nhân được điều trị bằng methylprednisolone tĩnh mạch liều 1 mg/kg/ ngày ngay từ khi vào viện. Sau 2 ngày điều trị, vùng thân dương vật của trẻ bớt sưng nề nhưng xuất hiện đau bụng từng cơn. Chúng tôi duy trì liều methylprednisolone trong 10 ngày và chuyển sang prednisolone đường uống giảm dần liều khi trẻ hết đau bụng và các triệu chứng da cải thiện. Sau 2 tuần điều trị corticosteroid, các tổn thương bọng nước xuất huyết đóng vảy khô dần, để lại các dát tăng sắc tố và sẹo ở những vị trí bọng nước kích thước lớn (hình 1D). Chúng tôi ngừng corticosteroid sau 45 ngày điều trị, tiếp tục theo dõi nước tiểu của trẻ nhưng chưa phát hiện bất thường. III. BÀN LUẬN Tiêu chuẩn phân loại EULAR/PRES/ PRINTO được áp dụng rộng rãi trong chẩn đoán HSP ở trẻ em do có độ nhạy và độ đặc hiệu tương đối cao (tương ứng 100% và 87%). Trong đó, ban xuất huyết dưới da điển hình (dạng chấm, nốt, ưu thế hai chân) là tiêu chuẩn bắt buộc kèm theo ít nhất một trong các tiêu chuẩn: (1) đau bụng quặn lan tỏa, khởi phát cấp tính, (2) đau khớp hoặc viêm khớp cấp tính, (3) protein niệu hoặc đái máu, (4) viêm mạch hủy bạch cầu hoặc viêm cầu thận tăng sinh với ưu thế lắng đọng IgA trên mô bệnh học.2 Theo tiêu chuẩn này, TẠP CHÍ NGHIÊN CỨU Y HỌC 81TCNCYH 140 (4) - 2021 những trường hợp tổn thương da không điển hình là một thách thức trong chẩn đoán HSP. Trường hợp bệnh nhân của chúng tôi khởi đầu với biểu hiện xuất huyết dưới da dạng chấm, nốt ở phần thấp hai chân kèm viêm khớp cổ chân hai bên nên đáp ứng tiêu chuẩn EULAR/PRES/PRINTO cho HSP. Tuy nhiên, sau khi biểu hiện xuất huyết dưới da mờ dần và hết đau khớp, bệnh nhân lại xuất hiện các tổn thương bọng nước xuất huyết gây khó khăn trong chẩn đoán. Sở dĩ, chẩn đoán HSP bọng nước (bullous HSP) đối với các bác sĩ nhi khoa là một thách thức vì tỉ lệ gặp các tổn thương bọng nước khá hiếm gặp ở trẻ HSP (chỉ dưới 2% các trường hợp).5 Ngược lại, đây lại là loại tổn thương tương đối hay gặp ở bệnh nhân HSP người lớn, được báo cáo khoảng 16 – 60% trường hợp.7,8 Mặt khác, có nhiều nguyên nhân gây ra tổn thương bọng nước ở trẻ em, yêu cầu phải chẩn đoán phân biệt, như: nhiễm trùng (HSV, thủy đậu), độc tố (chốc bọng nước, hội chứng bong da do tụ cầu), dị ứng thuốc (hoại tử thượng bì nhiễm độc), bệnh tự miễn (pemphigus, lupus bọng nước, bệnh IgA bọng nước thành dải), di truyền (ly thượng bì bọng nước bẩm sinh). Bệnh nhân của chúng tôi cũng được đánh giá biểu hiện lâm sàng và chỉ định một số xét nghiệm để chẩn đoán phân biệt với các bệnh nhiễm trùng và bệnh tự miễn cho kết quả âm tính. Một nghiên cứu tổng hợp 39 ca bệnh HSP bọng nước ở trẻ em được báo cáo trên y văn cho thấy: tuổi trung bình chẩn đoán là 8,2 tuổi (3 – 15 tuổi), tỉ lệ nam : nữ là 1:1, biểu hiện ở các cơ quan khác hay gặp là khớp (63,2%) sau đó đến tiêu hóa (60,5%) và tổn thương thận (39,5%). Phần lớn các trường hợp bọng nước xuất hiện ở phần thấp hai chân và mông, 4 bệnh nhân xuất hiện ở mặt và tai.9 Leung và cộng sự báo cáo các tổn thương nặng nhất thường ở vị trí chịu áp lực lớn nhất, gợi ý áp lực là một yếu tố trong bệnh sinh của HSP bọng nước.10 Bệnh nhân của chúng tôi biểu hiện viêm khớp xuất hiện trước tổn thương bọng nước và đau bụng xuất hiện sau tổn thương bọng nước; các bọng nước chỉ có ở mu bàn chân và phần thấp cẳng chân hai bên. Chỉ định sinh thiết da và nhuộm IgA miễn dịch huỳnh quang trực tiếp được khuyến cáo trong chẩn đoán HSP đối với những trường hợp tổn thương da không điển hình.11 HSP là bệnh lý viêm mạch hủy bạch cầu, với đặc trưng mô bệnh học là sự thâm nhiễm của bạch cầu trung tính quanh mạch nhỏ và lắng đọng IgA, C3 khi nhuộm miễn dịch huỳnh quang trực tiếp. Dấu hiệu viêm mạch hủy bạch cầu (leukocytoclastic vasculitis: bạch cầu trung tính xâm nhập, sau khi thoái hóa tạo nên các mảnh vỡ lắng đọng trong thành mạch) được báo cáo ở tất cả các bệnh nhân HSP bọng nước. Tuy nhiên, không phải các trường hợp đều có hình ảnh lắng đọng IgA tại thành mạch.5 Kết quả này có thể giải thích do thời điểm sinh thiết da khác nhau – vì các phức hợp miễn dịch bao gồm IgA và C3 bị phá hủy trong vòng 48 giờ nên sự lắng đọng IgA khó phát hiện hơn ở các tổn thương cũ, và vị trí lấy mẫu sinh thiết – nên lấy tại vị trí ranh giới của tổn thương không có bọng nước hoặc hoại tử, nơi thoái hóa protein IgA ít hơn. Ngoài tổn thương bọng nước xuất huyết, bệnh nhân của chúng tôi có ban xuất huyết dạng chấm, nốt ở hai chân, mông, vành tai và thân dương vật nên chúng tôi nghĩ đến HSP và chỉ định sinh thiết da nhuộm IgA. Mẫu sinh thiết da được lấy sau 5 ngày xuất hiện tổn thương bọng nước. Phân tích kết quả mô bệnh học cho thấy hình ảnh viêm mạch hủy bạch cầu với lắng đọng IgA (mạnh hơn với C3c) giúp xác nhận chẩn đoán HSP trước đó trên lâm sàng của chúng tôi. TẠP CHÍ NGHIÊN CỨU Y HỌC 82 TCNCYH 140 (4) - 2021 Hiện nay, chưa có sự đồng thuận về phương pháp điều trị tốt nhất cho HSP bọng nước; chưa có thử nghiệm ngẫu nhiên nào được thực hiện do bệnh hiếm gặp. Không có bằng chứng rõ ràng về lợi ích của corticosteroid toàn thân trong điều trị tổn thương da thông thường ở bệnh nhân HSP. Tuy nhiên, những tác giả báo cáo về điều trị các ca bệnh HSP bọng nước đều cho rằng sử dụng corticosteroid đường toàn thân sớm (bắt đầu với liều prednisolone 1 mg/kg/ngày) có tác dụng làm giảm mức độ nặng, sự lan rộng của tổn thương bọng nước và giảm hình thành sẹo.12 Các thuốc khác được sử dụng cho những trường hợp bệnh kéo dài hoặc không đáp ứng đầy đủ với corticosteroid bao gồm: colchicine, azathioprine, dapsone.9 Mặc dù, việc sử dụng các thuốc này có hiệu quả ở những ca bệnh được báo cáo nhưng vì số lượng ca bệnh còn ít nên chưa cho phép đưa ra các kết luận chung nào. HSP là một bệnh tự giới hạn nhưng có khả năng tái phát. Tiên lượng lâu dài của bệnh liên quan chủ yếu đến tổn thương thận. Tuy nhiên, theo nghiên cứu tổng hợp các ca bệnh HSP bọng nước ở trẻ em thì tỉ lệ tổn thương thận trong nhóm bệnh này lại ít gặp hơn. Phần lớn các trường hợp tổn thương bọng nước hồi phục trong vòng ít tuần và không tái phát. Nhưng có ít nhất 25% số trường hợp HSP bọng nước được báo cáo có các di chứng tại da như sẹo hoặc tăng sắc tố.5,9 Trong một nghiên cứu chỉ ra rằng tổn thương viêm mạch hủy bạch cầu mở rộng xuống các lớp sâu hơn của da có thể tạo thành sẹo13 – bình thường tổn thương này chỉ giới hạn ở lớp nông của da nên tổn thương da thông thường của HSP hồi phục hoàn toàn mà không để lại di chứng. Với chẩn đoán HSP bọng nước trên lâm sàng, chúng tôi điều trị corticosteroid toàn thân ngay cho bệnh nhân trước khi có kết quả sinh thiết da. Tuy nhiên, tổn thương da của trẻ vẫn để lại các di chứng tăng sắc tố ở phần thấp hai cẳng chân và sẹo tại các vị trí bọng nước kích thước lớn. Chúng tôi ngừng corticosteroid sau 45 ngày điều trị và tiếp tục theo dõi bệnh nhân định kì, hiện tại chưa phát hiện triệu chứng tái phát và tổn thương thận. IV. KẾT LUẬN Tổn thương bọng nước xuất huyết hiếm gặp ở trẻ em bị HSP. Các bác sĩ nhi khoa cần nhận biết loại tổn thương da không điển hình này trong HSP và chỉ định sinh thiết da sớm để chẩn đoán xác định bệnh. Điều trị corticosteroid toàn thân có thể giúp giảm mức độ tổn thương và di chứng tại da cho bệnh nhân HSP bọng nước. Nhìn chung, bệnh nhân HSP bọng nước có tiên lượng tốt nhưng có thể để lại sẹo hoặc tăng sắc tố da tại vị trí tổn thương. TÀI LIỆU THAM KHẢO 1. Piram M, Maldini C, Biscardi S, et al. Incidence of IgA vasculitis in children estimated by four-source capture-recapture analysis: a population-based study. Rheumatol Oxf Engl. 2017;56(8):1358-1366. doi:10.1093/ rheumatology/kex158 2. Ruperto N, Ozen S, Pistorio A, et al. EULAR/PRINTO/PRES criteria for Henoch- Schönlein purpura, childhood polyarteritis nodosa, childhood Wegener granulomatosis and childhood Takayasu arteritis: Ankara 2008. Part I: Overall methodology and clinical characterisation. Ann Rheum Dis. 2010;69(5):790-797. doi:10.1136/ ard.2009.116624 3. Gardner-Medwin JMM, Dolezalova P, Cummins C, Southwood TR. Incidence of Henoch-Schönlein purpura, Kawasaki disease, and rare vasculitides in children of different ethnic origins. Lancet Lond Engl. TẠP CHÍ NGHIÊN CỨU Y HỌC 83TCNCYH 140 (4) - 2021 2002;360(9341):1197-1202. doi:10.1016/ S0140-6736(02)11279-7 4. Heineke MH, Ballering AV, Jamin A, Ben Mkaddem S, Monteiro RC, Van Egmond M. New insights in the pathogenesis of immunoglobulin A vasculitis (Henoch-Schönlein purpura). Autoimmun Rev. 2017;16(12):1246-1253. doi:10.1016/j.autrev.2017.10.009 5. Ramelli V, Lava SAG, Simonetti GD, Bianchetti MG, Ramelli GP, Milani GP. Blistering eruptions in childhood Henoch- Schönlein syndrome: systematic review of the literature. Eur J Pediatr. 2017;176(4):487-492. doi:10.1007/s00431-017-2858-3 6. Kobayashi T, Hattori S, Nagai Y, Tajima S, Nishikawa T. Differential regulation of MMP-2 and MMP-9 gelatinases in cultured human keratinocytes. Dermatol Basel Switz. 1998;197(1):1-5. doi:10.1159/000017967 7. Tancrede-Bohin E, Ochonisky S, Vignon- Pennamen MD, Flageul B, Morel P, Rybojad M. Schönlein-Henoch purpura in adult patients. Predictive factors for IgA glomerulonephritis in a retrospective study of 57 cases. Arch Dermatol. 1997;133(4):438-442. doi:10.1001/ archderm.133.4.438 8. Cream JJ, Gumpel JM, Peachey RD. Schönlein-Henoch purpura in the adult. A study of 77 adults with anaphylactoid or Schönlein- Henoch purpura. Q J Med. 1970;39(156):461- 484. 9. Su H-W, Chen C-Y, Chiou Y-H. Hemorrhagic bullous lesions in Henoch- Schönlein purpura: a case report and review of the literature. BMC Pediatr. 2018;18. doi:10.1186/s12887-018-1117-8 10. Leung AKC, Robson WLM. Hemorrhagic bullous lesions in a child with Henoch-Schönlein purpura. Pediatr Dermatol. 2006;23(2):139-141. doi:10.1111/j.1525- 1470.2006.00199.x 11. Ozen S, Marks SD, Brogan P, et al. European consensus-based recommendations for diagnosis and treatment of immunoglobulin A vasculitis-the SHARE initiative. Rheumatol Oxf Engl. 2019;58(9):1607-1616. doi:10.1093/ rheumatology/kez041 12. Den Boer SL, Pasmans S, Wulffraat NM, Ramakers-Van Woerden NL, Bousema MT. Bullous lesions in Henoch Schönlein Purpura as indication to start systemic prednisone. Acta Paediatr Oslo Nor 1992. 2010;99(5):781- 783. doi:10.1111/j.1651-2227.2009.01650.x 13. Park SE, Lee JH. Haemorrhagic bullous lesions in a 3-year-old girl with Henoch- Schölein purpura. Acta Paediatr Oslo Nor 1992. 2011;100(12):e283-284. doi:10.1111/ j.1651-2227.2011.02355.x TẠP CHÍ NGHIÊN CỨU Y HỌC 84 TCNCYH 140 (4) - 2021 Summary HEMORRHAGIC BULLOUS LESIONS IN A CHILD WITH HENOCH SCHÖNLEIN PURPURA The characteristic skin lesions of Henoch-Schönlein purpura (HSP) are non-thrombocytopenic palpable purpura of the lower extremities and buttocks which can be fully recovered without specific treatment. Hemorrhagic bullae is a rare cutaneous manifestation in children with HSP, making it difficult to diagnose and may lead to skin sequelae. We reported a 9-year-old boy with palpable purpura of both legs and arthritis. He was diagnosed with HSP and treated with ibuprofen. After 8 days of treatment, the skin lesions rapidly changed into hemorrhagic bullous lesions. A histological examination of a skin biopsy showed signs of leukocytoclastic vasculitis and direct immunofluorescence analysis revealed IgA, C3c deposits in vessel walls. Patient was treated with systemic corticosteroids tapered over 45 days; subsequently, his skin lesions showed complete remission but maitaining scarring in some affected areas. Hemorrhagic bullous lesions are rare in HSP but may lead to skin sequelae, when combined with histopathology will lead to an accurate diagnosis and appropriate treatment. Key words: Henoch-Schönlein purpura, hemorrhagic bullae, children.
File đính kèm:
 ton_thuong_bong_nuoc_xuat_huyet_o_tre_bi_ban_xuat_huyet_heno.pdf
ton_thuong_bong_nuoc_xuat_huyet_o_tre_bi_ban_xuat_huyet_heno.pdf

