So sánh tác dụng vô cảm của gây tê khoang cùng bằng levobupivacain-Fentanyl với bupivacain-fentanyl trong phẫu thuật vùng dưới rốn ở trẻ em
Mục tiêu: So sánh tác dụng gây tê khoang cùng bằng levobupivacain-fentanyl với bupivacainfentanyl trong phẫu thuật vùng dưới rốn ở trẻ em. Đối tượng và phương pháp: Thử nghiệm lâm
sàng ngẫu nhiên có so sánh, trên 70 bệnh nhi được phẫu thuật vùng dưới rốn bằng gây tê khoang
cùng và gây mê mask thanh quản, chia thành hai nhóm bằng nhau: Nhóm I sử dụng levobupivacain
2mg/kg + fentanyl 1µg/kg, nhóm II sử dụng bupivacain 2mg/kg + fentanyl 1µg/kg. Kết quả: Mức
phong bế cao nhất của cả hai nhóm đa số ở T10 (p>0,05), tỷ lệ bệnh nhân có chất lượng tê tốt ở
nhóm I là 94,3% không khác biệt với nhóm II (91,2%) (p>0,05). Điểm FLACC trung bình sau mổ ở
cả hai nhóm đều ≤ 3. Thời gian giảm đau trung bình sau mổ là 605,5 ± 160,6 phút ở nhóm I, không
khác biệt so với nhóm II (570,3 ± 190,7 phút), (p>0,05). Kết luận: Gây tê khoang cùng để phẫu thuật
vùng dưới rốn ở trẻ em bằng levobupivacain-fentanyl có hiệu quả vô cảm tương đương với gây tê
khoang cùng bằng bupivacain-fentanyl.

Trang 1

Trang 2
Trang 3
Trang 4
Trang 5

Trang 6

Trang 7
Tóm tắt nội dung tài liệu: So sánh tác dụng vô cảm của gây tê khoang cùng bằng levobupivacain-Fentanyl với bupivacain-fentanyl trong phẫu thuật vùng dưới rốn ở trẻ em

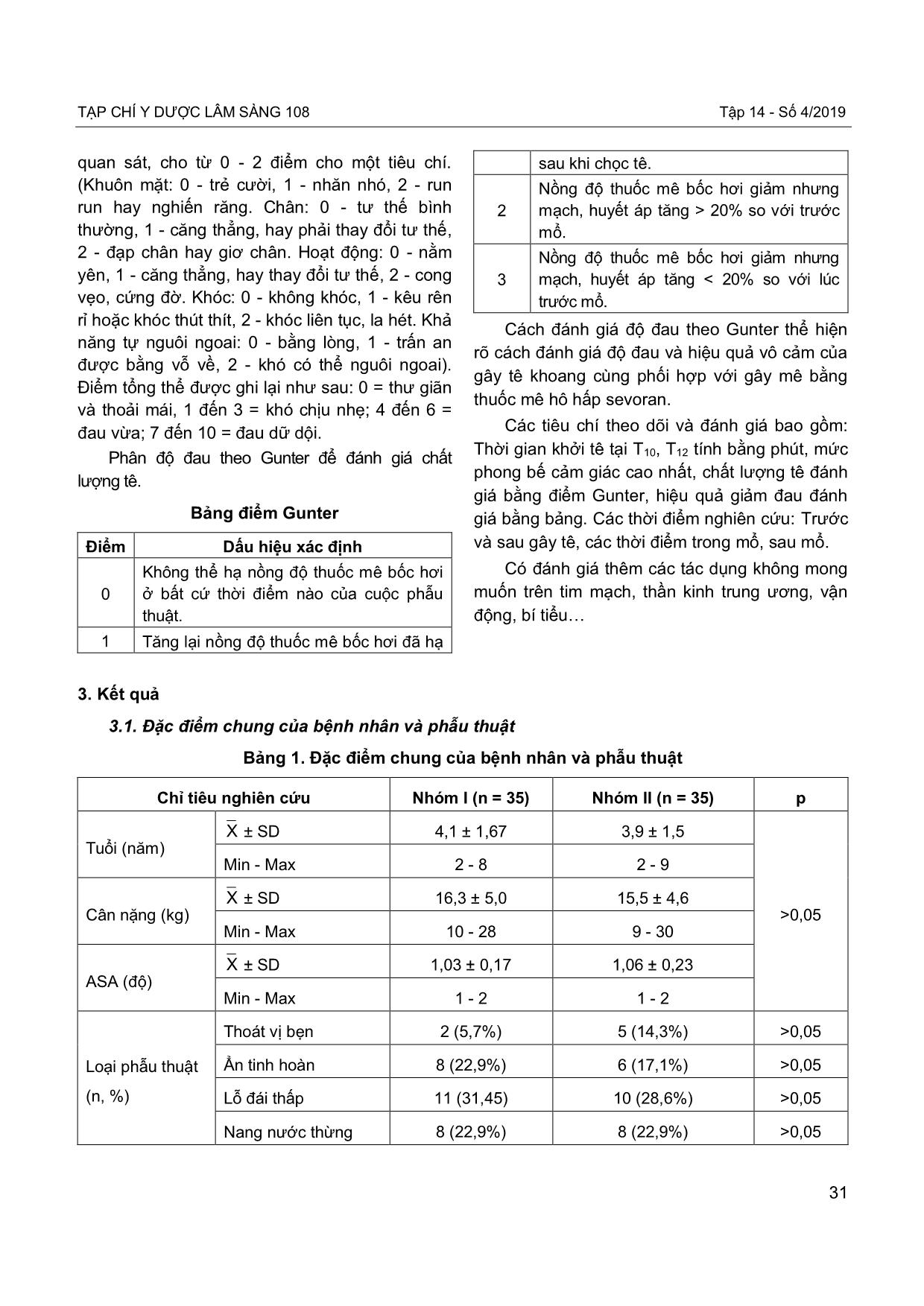
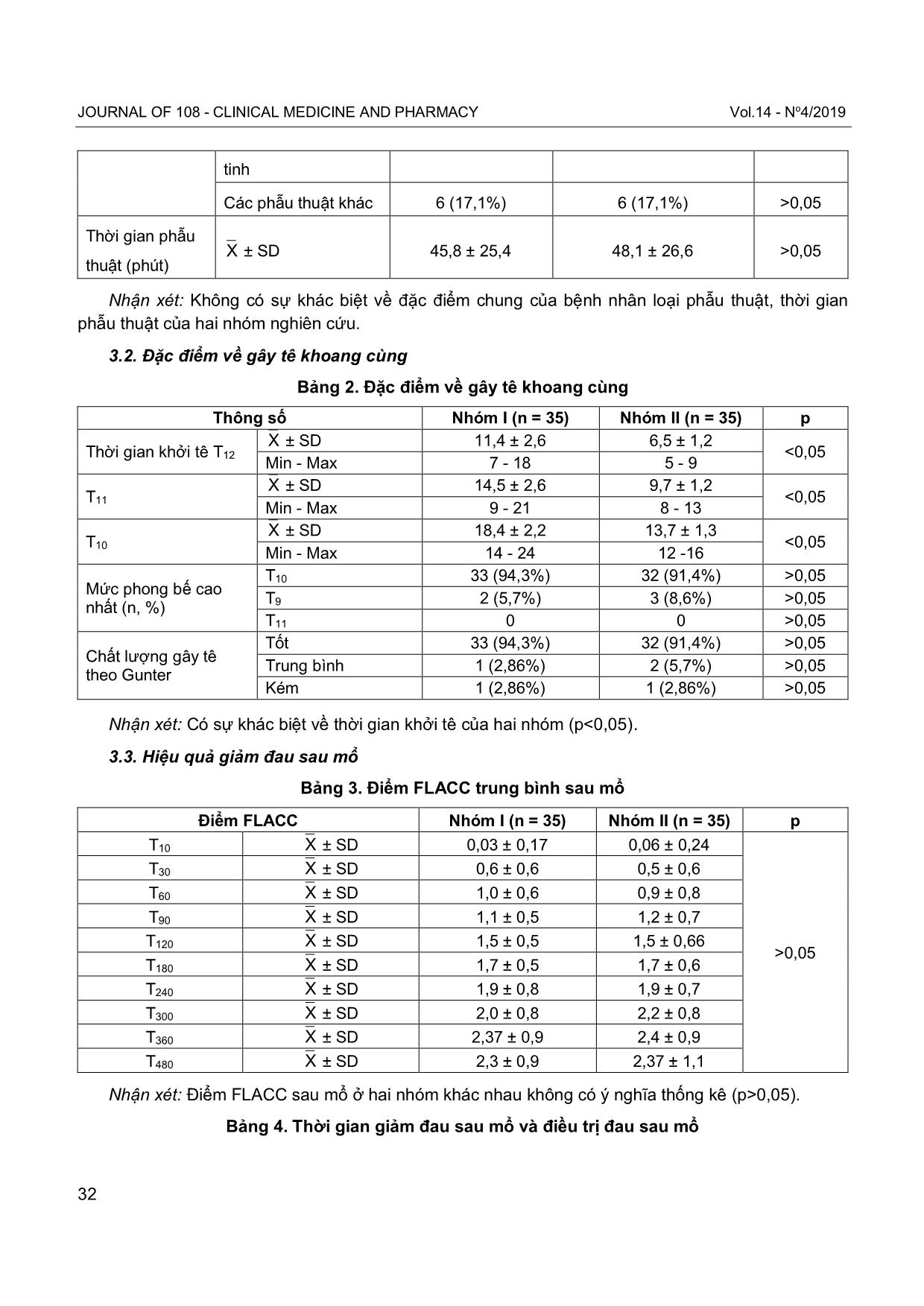
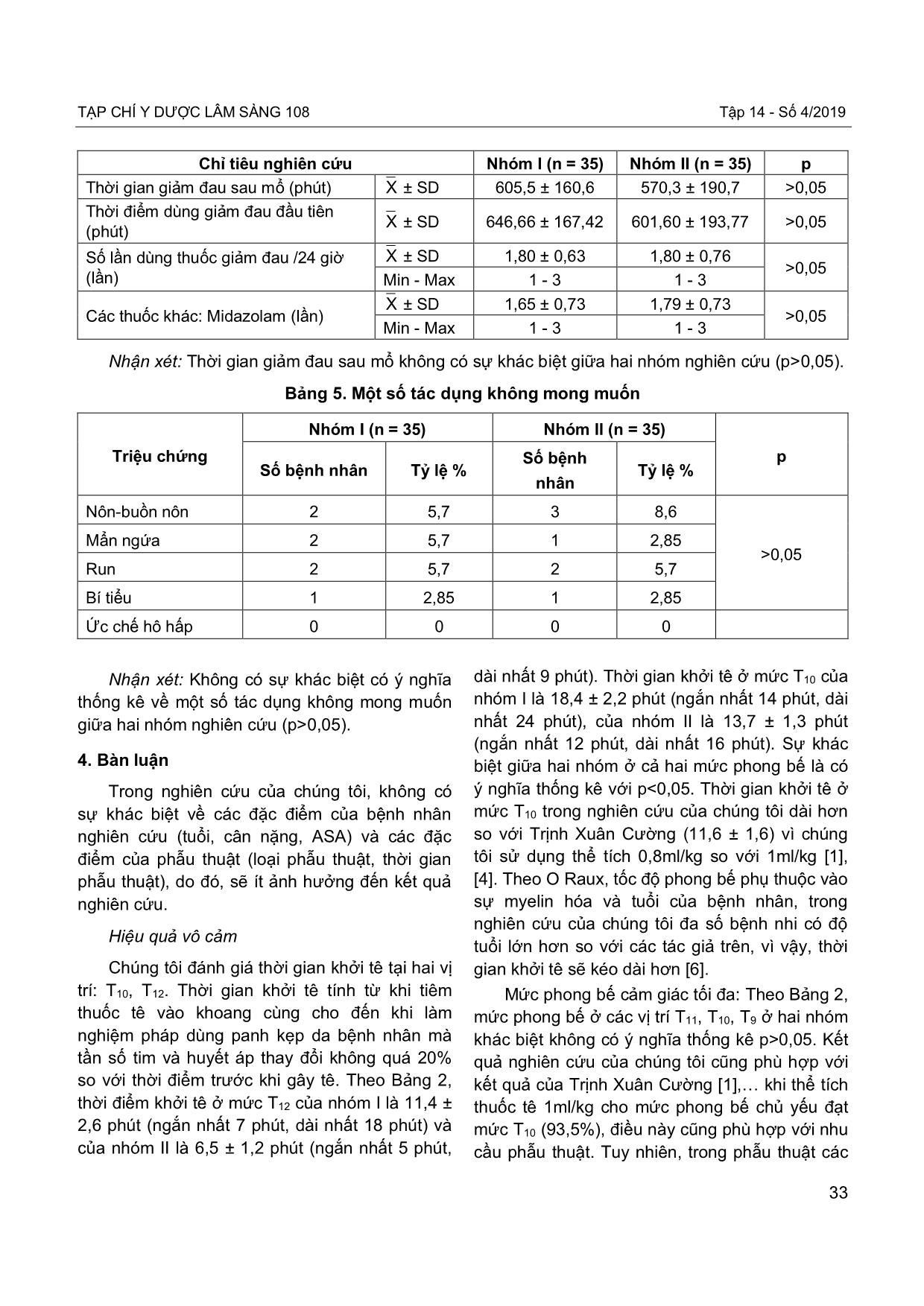
TẠP CHÍ Y DƯỢC LÂM SÀNG 108 Tập 14 - Số 4/2019 29 So sánh tác dụng vô cảm của gây tê khoang cùng bằng levobupivacain-fentanyl với bupivacain-fentanyl trong phẫu thuật vùng dưới rốn ở trẻ em Comparison of the anesthesia efficacy of levobupivacaine-fentanyl with bupivacaine-fentanyl in pediatric patients undergoing caudal blockage for umbilical surgery Lê Đình Tuấn*, Nguyễn Đức Lam** *Bệnh viện Sản nhi Hà Nam, **Trường Đại học Y Hà Nội Tóm tắt Mục tiêu: So sánh tác dụng gây tê khoang cùng bằng levobupivacain-fentanyl với bupivacain- fentanyl trong phẫu thuật vùng dưới rốn ở trẻ em. Đối tượng và phương pháp: Thử nghiệm lâm sàng ngẫu nhiên có so sánh, trên 70 bệnh nhi được phẫu thuật vùng dưới rốn bằng gây tê khoang cùng và gây mê mask thanh quản, chia thành hai nhóm bằng nhau: Nhóm I sử dụng levobupivacain 2mg/kg + fentanyl 1µg/kg, nhóm II sử dụng bupivacain 2mg/kg + fentanyl 1µg/kg. Kết quả: Mức phong bế cao nhất của cả hai nhóm đa số ở T10 (p>0,05), tỷ lệ bệnh nhân có chất lượng tê tốt ở nhóm I là 94,3% không khác biệt với nhóm II (91,2%) (p>0,05). Điểm FLACC trung bình sau mổ ở cả hai nhóm đều ≤ 3. Thời gian giảm đau trung bình sau mổ là 605,5 ± 160,6 phút ở nhóm I, không khác biệt so với nhóm II (570,3 ± 190,7 phút), (p>0,05). Kết luận: Gây tê khoang cùng để phẫu thuật vùng dưới rốn ở trẻ em bằng levobupivacain-fentanyl có hiệu quả vô cảm tương đương với gây tê khoang cùng bằng bupivacain-fentanyl. Từ khóa: Gây tê khoang cùng, levobupivacain, bupivacain, phẫu thuật trẻ em. Summary Objective: To compare the anesthesia efficacy of levobupivacaine-fentanyl with bupivacaine- fentanyl in pediatric patients undergoing umbilical surgery with caudal blockade. Subject and method: A randomized, placebo-controlled trial of over 70 patients undergoing umbilical surgery by caudal blockage and laryngeal mask anesthesia, divided into two groups: Group I using levobupivacaine 2mg/kg + fentanyl 1μg/kg, group II used bupivacaine 2mg/kg + fentanyl 1μg/kg for caudal blockage. Result: The highest blockages of both groups at T10 (p>0.05), the percentage of patients with good quality of anesthesia in group I was 94.3%, not different from group II (91.2%) (p>0.05). Mean FLACC scores in both groups were ≤ 3. The mean pain relief time after surgery was 605.5 ± 160.6 minutes in group I, no difference from group II (570.3 ± 190.7 min), (p>0.05). Conclusion: Anesthesia efficacy of caudal blockade of levobupivacaine-fentanyl in pediatric patients undergoing umbilical surgery was similar that of bupivacaine-fentanyl. Ngày nhận bài: 07/6/2019, ngày chấp nhận đăng: 14/6/2019 Người phản hồi: Nguyễn Đức Lam, Email: lamgmhs75@gmail.com - Trường Đại học Y Hà Nội JOURNAL OF 108 - CLINICAL MEDICINE AND PHARMACY Vol.14 - No4/2019 30 Keywords: Caudal blockage, levobupivacaine, bupivacaine, pediatric surgery. 1. Đặt vấn đề Gây mê bằng các thuốc mê bốc hơi kết hợp với gây tê khoang cùng là phương pháp vô cảm phổ biến cho hầu hết các phẫu thuật vùng dưới rốn ở trẻ em vì đảm bảo vô cảm và vẫn duy trì tự thở được trong suốt cuộc mổ. Thuốc tê thường được sử dụng trước đây là bupivacain, tuy nhiên thuốc này có độc tính cao trên tim mạch và thần kinh. Levobupivacain là một đồng phân S (-) của bupivacain nên ít độc trên tim mạch và thần kinh trung ương hơn bupivacain, vì vậy, ở các nước phát triển, levobupivacain được khuyến cáo thay thế cho bupivacain trong gây tê ngoài màng cứng [6]. Ở Việt Nam, do thuốc levobupivacain mới được nhập khẩu nên chưa có nhiều nghiên cứu đánh giá hiệu quả vô cảm của levobupivacain gây tê ngoài màng cứng qua khe xương cùng trên đối tượng trẻ em. Vì vậy, chúng tôi tiến hành nghiên cứu này nhằm mục tiêu: So sánh tác dụng vô cảm của gây tê khoang cùng bằng levobupivacain- fentanyl với bupivacain- fentanyl trong phẫu thuật vùng dưới rốn ở trẻ em. 2. Đối tượng và phương pháp 2.1. Đối tượng Đối tượng là các bệnh nhi từ 2 tuổi - 10 tuổi có chỉ định phẫu thuật vùng dưới rốn và được vô cảm bằng phương pháp gây mê toàn thân phối hợp gây tê khoang cùng. Tiêu chuẩn lựa chọn Gia đình bệnh nhi đồng ý với phương pháp vô cảm trên. Phân loại sức khỏe ASA I, II. Có chỉ định vô cảm bằng phương pháp gây mê toàn thân phối hợp gây tê khoang cùng. Tiêu chuẩn loại trừ Chống chỉ định gây tê khoang cùng (nhiễm trùng vùng cùng cụt, rối loạn đông máu, rối loạn vận động cảm giác 2 chi dưới). Tiền sử dị ứng thuốc tê. Có các tai biến của phẫu thuật hoặc gây mê. Phân nhóm ngẫu nhiên thành 2 nhóm: Nhóm I (levobupivacain): Bệnh nhi được vô cảm bằng gây mê hít và gây tê khoang cùng bằng hỗn hợp levobupivacain 0,25% liều 2mg/kg + fentanyl 1µg/kg + adrenalin 1/200.000 tổng thể tích thuốc tê 0,8ml/kg cân nặng. Nhóm II (bupivacain): Bệnh nhi được vô cảm bằng gây mê hít và gây tê khoang cùng bằng hỗn hợp bupivacain 0,25% liều 2mg/kg + fentanyl 1µg/kg + adrenalin 1/200.000 tổng thể tích thuốc tê 0,8ml/kg cân nặng. 2.2. Phương pháp Thử nghiệm lâm sàng ngẫu nhiên có so sánh. Bệnh nhi được khám, giải thích trước mổ cho gia đình về việc tham gia nghiên cứu và phương pháp vô cảm sẽ được tiến hành cho bệnh nhi. 2.3. Cách thức tiến hành Tiền mê: Tất cả các bệnh nhi được tiền mê bằng midazolam 0,1mg/kg tiêm tĩnh mạch trước khi phẫu thuật 5 - 10 phút, sau khi trẻ ngủ được đưa vào phòng mổ. Khởi mê bằng sevoran 8%, đặt mask thanh quản khi BIS 40 - 50. Duy trì mê bằng sevoran 2%. Gây tê ngoài màng cứng qua khe xương cùng bằng kim 22G, xác định bằng cảm giác “sựt” và mất sức cản khi qua màng cùng cụt. Tiêm liều test trước khi tiêm thuốc tê. Xác định mức vô cảm bằng kẹp da. Sau mổ, rút mask thanh quản, đánh giá đau ở Phòng Hồi tỉnh. Điều trị đau tùy theo mức độ đau theo thang điểm FLACC. Đánh giá hiệu quả vô cảm theo bảng điểm Gunter, thời gian giảm đau dựa theo thang điểm FLACC. Thang điểm FLACC: FLACC là viết tắt của Face - khuôn mặt, Leg - chân, Activity - hoạt động, Cry - khóc và Consolability - an ủi. Thang điểm đau FLACC giúp các bác sĩ gây mê đánh giá mức độ đau ở trẻ còn quá nhỏ để hợp tác bằng lời nói. Thang đo FLACC dựa trên các TẠP CHÍ Y DƯỢC LÂM SÀNG 108 Tập 14 - Số 4/2019 31 quan sát, cho từ 0 - 2 điểm cho một tiêu chí. (Khuôn mặt: 0 - trẻ cười, 1 - nhăn nhó, 2 - run run hay nghiến răng. Chân: 0 - tư thế bình thường, 1 - căng thẳng, hay phải thay đổi tư thế, 2 - đạp chân hay giơ chân. Hoạt động: 0 - nằm yên, 1 - căng thẳng, hay thay đổi tư thế, 2 - cong vẹo, cứng đờ. Khóc: 0 - không khóc, 1 - kêu rên rỉ hoặc khóc thút thít, 2 - khóc liên tục, la hét. Khả năng tự nguôi ngoai: 0 - bằng lòng, 1 - trấn an được bằng vỗ về, 2 - khó có thể nguôi ngoai). Điểm tổng thể được ghi lại như sau: 0 = thư giãn và thoải mái, 1 đến 3 = khó chịu nhẹ; 4 đến 6 = đau vừa; 7 đến 10 = đau dữ dội. Phân độ đau theo Gunter để đánh giá chất lượng tê. Bảng điểm Gunter Điểm Dấu hiệu xác định 0 Không thể hạ nồng độ thuốc mê bốc hơi ở bất cứ thời điểm nào của cuộc phẫu thuật. 1 Tăng lại nồng độ thuốc mê bốc hơi đã hạ sau khi chọc tê. 2 Nồng độ thuốc mê bốc hơi giảm nhưng mạch, huyết áp tăng > 20% so với trước mổ. 3 Nồng độ thuốc mê bốc hơi giảm nhưng mạch, huyết áp tăng < 20% so với lúc trước mổ. Cách đánh giá độ đau theo Gunter thể hiện rõ cách đánh giá độ đau và hiệu quả vô cảm của gây tê khoang cùng phối hợp với gây mê bằng thuốc mê hô hấp sevoran. Các tiêu chí theo dõi và đánh giá bao gồm: Thời gian khởi tê tại T10, T12 tính bằng phút, mức phong bế cảm giác cao nhất, chất lượng tê đánh giá bằng điểm Gunter, hiệu quả giảm đau đánh giá bằng bảng. Các thời điểm nghiên cứu: Trước và sau gây tê, các thời điểm trong mổ, sau mổ. Có đánh giá thêm các tác dụng không mong muốn trên tim mạch, thần kinh trung ương, vận động, bí tiểu 3. Kết quả 3.1. Đặc điểm chung của bệnh nhân và phẫu thuật Bảng 1. Đặc điểm chung của bệnh nhân và phẫu thuật Chỉ tiêu nghiên cứu Nhóm I (n = 35) Nhóm II (n = 35) p Tuổi (năm) X ± SD 4,1 ± 1,67 3,9 ± 1,5 >0,05 Min - Max 2 - 8 2 - 9 Cân nặng (kg) X ± SD 16,3 ± 5,0 15,5 ± 4,6 Min - Max 10 - 28 9 - 30 ASA (độ) X ± SD 1,03 ± 0,17 1,06 ± 0,23 Min - Max 1 - 2 1 - 2 Loại phẫu thuật (n, %) Thoát vị bẹn 2 (5,7%) 5 (14,3%) >0,05 Ẩn tinh hoàn 8 (22,9%) 6 (17,1%) >0,05 Lỗ đái thấp 11 (31,45) 10 (28,6%) >0,05 Nang nước thừng 8 (22,9%) 8 (22,9%) >0,05 JOURNAL OF 108 - CLINICAL MEDICINE AND PHARMACY Vol.14 - No4/2019 32 tinh Các phẫu thuật khác 6 (17,1%) 6 (17,1%) >0,05 Thời gian phẫu thuật (phút) X ± SD 45,8 ± 25,4 48,1 ± 26,6 >0,05 Nhận xét: Không có sự khác biệt về đặc điểm chung của bệnh nhân loại phẫu thuật, thời gian phẫu thuật của hai nhóm nghiên cứu. 3.2. Đặc điểm về gây tê khoang cùng Bảng 2. Đặc điểm về gây tê khoang cùng Thông số Nhóm I (n = 35) Nhóm II (n = 35) p Thời gian khởi tê T12 X ± SD 11,4 ± 2,6 6,5 ± 1,2 <0,05 Min - Max 7 - 18 5 - 9 T11 X ± SD 14,5 ± 2,6 9,7 ± 1,2 <0,05 Min - Max 9 - 21 8 - 13 T10 X ± SD 18,4 ± 2,2 13,7 ± 1,3 <0,05 Min - Max 14 - 24 12 -16 Mức phong bế cao nhất (n, %) T10 33 (94,3%) 32 (91,4%) >0,05 T9 2 (5,7%) 3 (8,6%) >0,05 T11 0 0 >0,05 Chất lượng gây tê theo Gunter Tốt 33 (94,3%) 32 (91,4%) >0,05 Trung bình 1 (2,86%) 2 (5,7%) >0,05 Kém 1 (2,86%) 1 (2,86%) >0,05 Nhận xét: Có sự khác biệt về thời gian khởi tê của hai nhóm (p<0,05). 3.3. Hiệu quả giảm đau sau mổ Bảng 3. Điểm FLACC trung bình sau mổ Điểm FLACC Nhóm I (n = 35) Nhóm II (n = 35) p T10 X ± SD 0,03 ± 0,17 0,06 ± 0,24 >0,05 T30 X ± SD 0,6 ± 0,6 0,5 ± 0,6 T60 X ± SD 1,0 ± 0,6 0,9 ± 0,8 T90 X ± SD 1,1 ± 0,5 1,2 ± 0,7 T120 X ± SD 1,5 ± 0,5 1,5 ± 0,66 T180 X ± SD 1,7 ± 0,5 1,7 ± 0,6 T240 X ± SD 1,9 ± 0,8 1,9 ± 0,7 T300 X ± SD 2,0 ± 0,8 2,2 ± 0,8 T360 X ± SD 2,37 ± 0,9 2,4 ± 0,9 T480 X ± SD 2,3 ± 0,9 2,37 ± 1,1 Nhận xét: Điểm FLACC sau mổ ở hai nhóm khác nhau không có ý nghĩa thống kê (p>0,05). Bảng 4. Thời gian giảm đau sau mổ và điều trị đau sau mổ TẠP CHÍ Y DƯỢC LÂM SÀNG 108 Tập 14 - Số 4/2019 33 Chỉ tiêu nghiên cứu Nhóm I (n = 35) Nhóm II (n = 35) p Thời gian giảm đau sau mổ (phút) X ± SD 605,5 ± 160,6 570,3 ± 190,7 >0,05 Thời điểm dùng giảm đau đầu tiên (phút) X ± SD 646,66 ± 167,42 601,60 ± 193,77 >0,05 Số lần dùng thuốc giảm đau /24 giờ (lần) X ± SD 1,80 ± 0,63 1,80 ± 0,76 >0,05 Min - Max 1 - 3 1 - 3 Các thuốc khác: Midazolam (lần) X ± SD 1,65 ± 0,73 1,79 ± 0,73 >0,05 Min - Max 1 - 3 1 - 3 Nhận xét: Thời gian giảm đau sau mổ không có sự khác biệt giữa hai nhóm nghiên cứu (p>0,05). Bảng 5. Một số tác dụng không mong muốn Triệu chứng Nhóm I (n = 35) Nhóm II (n = 35) p Số bệnh nhân Tỷ lệ % Số bệnh nhân Tỷ lệ % Nôn-buồn nôn 2 5,7 3 8,6 >0,05 Mẩn ngứa 2 5,7 1 2,85 Run 2 5,7 2 5,7 Bí tiểu 1 2,85 1 2,85 Ức chế hô hấp 0 0 0 0 Nhận xét: Không có sự khác biệt có ý nghĩa thống kê về một số tác dụng không mong muốn giữa hai nhóm nghiên cứu (p>0,05). 4. Bàn luận Trong nghiên cứu của chúng tôi, không có sự khác biệt về các đặc điểm của bệnh nhân nghiên cứu (tuổi, cân nặng, ASA) và các đặc điểm của phẫu thuật (loại phẫu thuật, thời gian phẫu thuật), do đó, sẽ ít ảnh hưởng đến kết quả nghiên cứu. Hiệu quả vô cảm Chúng tôi đánh giá thời gian khởi tê tại hai vị trí: T10, T12. Thời gian khởi tê tính từ khi tiêm thuốc tê vào khoang cùng cho đến khi làm nghiệm pháp dùng panh kẹp da bệnh nhân mà tần số tim và huyết áp thay đổi không quá 20% so với thời điểm trước khi gây tê. Theo Bảng 2, thời điểm khởi tê ở mức T12 của nhóm I là 11,4 ± 2,6 phút (ngắn nhất 7 phút, dài nhất 18 phút) và của nhóm II là 6,5 ± 1,2 phút (ngắn nhất 5 phút, dài nhất 9 phút). Thời gian khởi tê ở mức T10 của nhóm I là 18,4 ± 2,2 phút (ngắn nhất 14 phút, dài nhất 24 phút), của nhóm II là 13,7 ± 1,3 phút (ngắn nhất 12 phút, dài nhất 16 phút). Sự khác biệt giữa hai nhóm ở cả hai mức phong bế là có ý nghĩa thống kê với p<0,05. Thời gian khởi tê ở mức T10 trong nghiên cứu của chúng tôi dài hơn so với Trịnh Xuân Cường (11,6 ± 1,6) vì chúng tôi sử dụng thể tích 0,8ml/kg so với 1ml/kg [1], [4]. Theo O Raux, tốc độ phong bế phụ thuộc vào sự myelin hóa và tuổi của bệnh nhân, trong nghiên cứu của chúng tôi đa số bệnh nhi có độ tuổi lớn hơn so với các tác giả trên, vì vậy, thời gian khởi tê sẽ kéo dài hơn [6]. Mức phong bế cảm giác tối đa: Theo Bảng 2, mức phong bế ở các vị trí T11, T10, T9 ở hai nhóm khác biệt không có ý nghĩa thống kê p>0,05. Kết quả nghiên cứu của chúng tôi cũng phù hợp với kết quả của Trịnh Xuân Cường [1], khi thể tích thuốc tê 1ml/kg cho mức phong bế chủ yếu đạt mức T10 (93,5%), điều này cũng phù hợp với nhu cầu phẫu thuật. Tuy nhiên, trong phẫu thuật các JOURNAL OF 108 - CLINICAL MEDICINE AND PHARMACY Vol.14 - No4/2019 34 kích thích mạnh thô bạo hay kéo căng thừng tinh và tinh hoàn thì mức phong bế cần cao hơn T10 do chi phối thần kinh cho vùng này ngoài các dây giao cảm xuất phát từ T10, T11 còn có các nhánh xuất phát từ đám rối thận và cung động mạch chủ (T4). Trong nghiên cứu của chúng tôi cũng có những thời điểm mạch, huyết áp và tần số thở tăng có thể do các kích thích này gây ra. Chất lượng tê đánh giá theo bảng điểm Gunter, trong nghiên cứu của chúng tôi chất lượng tê tốt chiếm 94,3% ở nhóm I, chiếm 91,4% ở nhóm II; chất lượng tê trung bình: 2,86% ở nhóm I; 5,7% ở nhóm II; chất lượng tê kém: 2,86% ở nhóm I và 2,86% ở nhóm II (1 trường hợp trong hai nhóm phải tăng nồng độ thuốc mê bốc hơi sevoran), sự khác biệt giữa hai nhóm không có ý nghĩa thống kê p>0,05. Kết quả của chúng tôi cũng phù hợp với kết quả của nhiều tác giả trong nước (Trịnh Xuân Cường) và thế giới (Beyaz, Frawley) [1], [3], [5]. Tác dụng giảm đau sau mổ Đánh giá đau ở trẻ em đôi khi rất khó khăn. Trong nghiên cứu này, chúng tôi sử dụng thang điểm FLACC, thang điểm đánh giá đau qua hành vi đáp ứng với đau của trẻ. Trong 8 giờ đầu sau mổ, điểm FLACC trung bình ở hai nhóm khác biệt không có ý nghĩa thống kê với p>0,05. Kết quả của chúng tôi phù hợp với kết quả của Ahmet Sen, Trịnh Xuân Cường [1], [2]. Thời gian giảm đau trung bình sau mổ ở nhóm I là 605 ± 160,6 phút dài hơn so với nhóm II (570,3 ± 190,7 phút), sự khác biệt không có ý nghĩa thống kê với p>0,05. Kết quả của chúng tôi phù hợp với kết quả của Ahmet Sen [2]. Thời gian từ khi kết thúc phẫu thuật đến khi dùng thuốc giảm đau liều đầu tiên ở nhóm I là 646,66 ± 167,42 phút, dài hơn so với nhóm II (601,60 ± 193,77 phút), sự khác biệt không có ý nghĩa thống kê với p>0,05. Số lần dùng thuốc giảm đau trong 24 giờ sau mổ ở nhóm I là 1,80 ± 0,63 lần và nhóm II là 1,80 ± 0,76 lần, sự khác biệt không có ý nghĩa thống kê với p>0,05. Theo ghi nhận của chúng tôi những bệnh nhân phải dùng thuốc giảm đau sớm và nhiều lần thường gặp ở những ca mổ kéo dài, trong mổ có gây tổn thương nhiều tổ chức, hoặc vết mổ dài. Các thuốc khác được dùng trong 24 giờ sau mổ ở nhóm I và nhóm II khác biệt có ý nghĩa thống kê p>0,05. 5. Kết luận Gây tê khoang cùng để phẫu thuật vùng dưới rốn ở trẻ em bằng levobupivacain-fentanyl có hiệu quả vô cảm tương đương với gây tê khoang cùng bằng bupivacain-fentanyl: Mức phong bế cao nhất đa số ở T10 (p>0,05), tỷ lệ bệnh nhân có chất lượng tê tốt ở nhóm I là 94,3% không khác biệt với nhóm II (91,2%) (p>0,05). Điểm FLACC trung bình sau mổ ở cả hai nhóm đều ≤ 3. Thời gian giảm đau trung bình sau mổ là 605,5 ± 160,6 phút ở nhóm I, không khác biệt so với nhóm II (570,3 ± 190,7 phút), (p>0,05). Tài liệu tham khảo 1. Trịnh Xuân Cường (2014) Nghiên cứu hiệu quả vô cảm của gây tê khoang cùng bằng hỗn hợp levobupivacain và morphin trong phẫu thuật vùng dưới rốn ở trẻ em. Luận văn Thạc sỹ Y học, Học viện Quân Y. 2. Ahmet S et al (2014) A randomized-controlled, double-blind comparison of the postoperative analgesic efficacy of caudal bupivacaine and levobupivacaine in minor pediatric surgery. Korean J Anesthesiol 66: 457-461. 3. Beyaz SG, Tokgöz O, Tüfek A (2011) Caudal epidural block in children and infants: Retrospective analysis of 2088 cases. Ann Saudi Med 31: 494-497. 4. Christian Breschan et al (2005) A prospective study comparing the analgesic efficacy of levobupivacaine, ropivacaine and bupivacaine in pediatric patients undergoing caudal blockade. Pediatric Anesthesia 15: 301-306. 5. Frawley GP, Downie S, Huang GH (2006) Levobupivacaine caudal anesthesia in children: A randomized double-blind comparison with bupivacaine. Paeditr Anaesth 16(7): 754-760. TẠP CHÍ Y DƯỢC LÂM SÀNG 108 Tập 14 - Số 4/2019 35 6. O Raux et al (2009) Paediatric caudal anaesthesia. Update in Anaesthesia: 32-36.
File đính kèm:
 so_sanh_tac_dung_vo_cam_cua_gay_te_khoang_cung_bang_levobupi.pdf
so_sanh_tac_dung_vo_cam_cua_gay_te_khoang_cung_bang_levobupi.pdf

