Quản lý bệnh nhân nhiễm HIV đồng nhiễm lao tại 9 phòng khám ngoại trú tại tỉnh Sơn La năm 2012
Mô tả quy trình sàng lọc, phát hiện, chẩn đoán và chuyển tuyến điều trị lao cho bệnh nhân HIV tại các
phòng khám ngoại trú (OPC) để cung cấp bằng chứng cho các nhà lập định chính sách trong việc tăng
cường quản lý đồng nhiễm Lao/HIV. Trong 653 bệnh nhân HIV, có 11 (1,7%) bệnh nhân được phát hiện lao
từ trước khi đăng ký tại OPC. Trong lần đầu đăng ký tại OPC, tỷ lệ bệnh nhân HIV được sàng lọc lâm sàng
lao là cao (92,5%) và dao động từ 96,3% đến 100% qua các lần tái khám. Trong những người có sàng lọc
lâm sàng (+) (có một trong bốn triệu chứng: đang ho, đang sốt, vã mồ hôi vào ban đêm, sụt cân), tỉ lệ được
chỉ định xét nghiệm đờm hoặc chụp x - quang là thấp và không ổn định qua 15 lần tái khám, lần lượt dao
động từ 0% đến 29,4% và 28,6% đến 100%. Trong 416 bệnh nhân có kết quả sàng lọc lâm sàng lao (+),
29,1% được xét nghiệm đờm và 75,5% được chụp x - quang, 3,4% được chuyển đến các cơ sở lao nhưng
tất cả các bệnh nhân này đều không có thông tin về điều trị lao. Đặc biệt có 52/416 (12,5%) bệnh nhân có
sàng lọc lâm sàng lao (+) nhưng không được xét nghiệm đờm hoặc chụp x - quang hoặc chuyển tuyến và
trong số 62 bệnh nhân có sàng lọc lâm sàng lao (+), xét nghiệm đờm (-) và chụp x - quang (-) cần được
chuyển đến bệnh viện lao tỉnh Sơn La thì chỉ có 6 (9,7%) được chuyển tuyến thành công.

Trang 1

Trang 2

Trang 3
Trang 4

Trang 5

Trang 6

Trang 7

Trang 8
Tóm tắt nội dung tài liệu: Quản lý bệnh nhân nhiễm HIV đồng nhiễm lao tại 9 phòng khám ngoại trú tại tỉnh Sơn La năm 2012

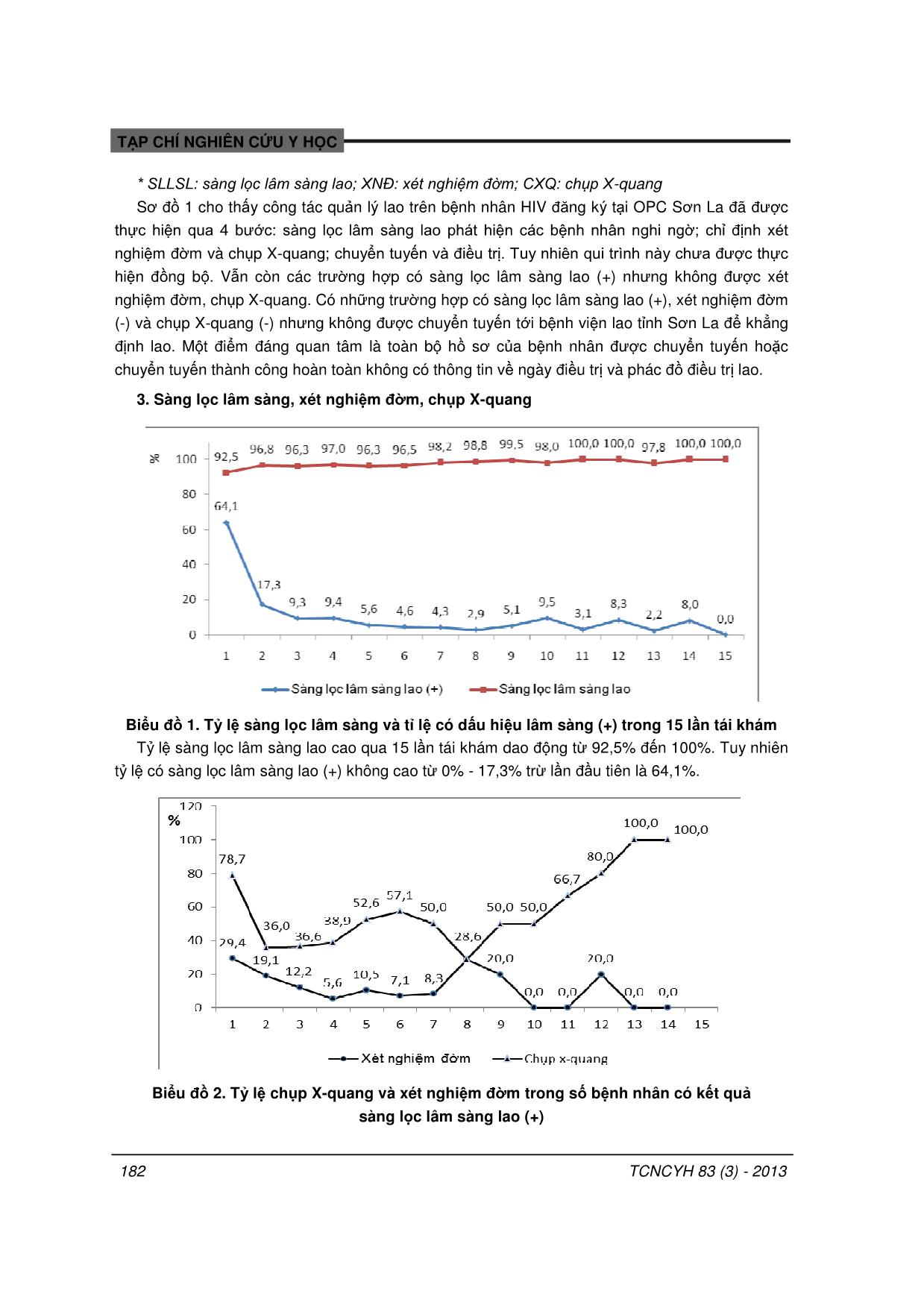
TCNCYH 83 (3) - 2013 179 TẠP CHÍ NGHIÊN CỨU Y HỌC QUẢN LÝ BỆNH NHÂN NHIỄM HIV ĐỒNG NHIỄM LAO TẠI 9 PHÒNG KHÁM NGOẠI TRÚ TẠI TỈNH SƠN LA NĂM 2012 Đào Thị Minh An1, Trần Minh Như Nguyện2, Phan Trọng Lân3, Bùi Hồng Ngọc1, Vũ Toàn Thịnh1, Keith Sabin2, Kato Masaya2, Nguyễn Thanh Long4 ¹Trường Đại học Y Hà Nội; ²Tổ chức Y tế Thế giới; 3Cục y tế dự phòng; 4Bộ Y tế Mô tả quy trình sàng lọc, phát hiện, chẩn đoán và chuyển tuyến điều trị lao cho bệnh nhân HIV tại các phòng khám ngoại trú (OPC) để cung cấp bằng chứng cho các nhà lập định chính sách trong việc tăng cường quản lý đồng nhiễm Lao/HIV. Trong 653 bệnh nhân HIV, có 11 (1,7%) bệnh nhân được phát hiện lao từ trước khi đăng ký tại OPC. Trong lần đầu đăng ký tại OPC, tỷ lệ bệnh nhân HIV được sàng lọc lâm sàng lao là cao (92,5%) và dao động từ 96,3% đến 100% qua các lần tái khám. Trong những người có sàng lọc lâm sàng (+) (có một trong bốn triệu chứng: đang ho, đang sốt, vã mồ hôi vào ban đêm, sụt cân), tỉ lệ được chỉ định xét nghiệm đờm hoặc chụp x - quang là thấp và không ổn định qua 15 lần tái khám, lần lượt dao động từ 0% đến 29,4% và 28,6% đến 100%. Trong 416 bệnh nhân có kết quả sàng lọc lâm sàng lao (+), 29,1% được xét nghiệm đờm và 75,5% được chụp x - quang, 3,4% được chuyển đến các cơ sở lao nhưng tất cả các bệnh nhân này đều không có thông tin về điều trị lao. Đặc biệt có 52/416 (12,5%) bệnh nhân có sàng lọc lâm sàng lao (+) nhưng không được xét nghiệm đờm hoặc chụp x - quang hoặc chuyển tuyến và trong số 62 bệnh nhân có sàng lọc lâm sàng lao (+), xét nghiệm đờm (-) và chụp x - quang (-) cần được chuyển đến bệnh viện lao tỉnh Sơn La thì chỉ có 6 (9,7%) được chuyển tuyến thành công. Từ khóa: bệnh nhân Lao/HIV, quản lý Lao/HIV, Sơn La I. ĐẶT VẤN ĐỀ Theo báo cáo của Tổ chức Y tế thế giới (WHO) giai đoạn 2008 - 2011, ít nhất 1/3 số người nhiễm HIV có đồng nhiễm lao. Theo ước tính số người chết vì lao có liên quan đến HIV tăng đáng kể từ 350.000 người năm 2010 lên 430.000 người năm 2011 [1]. Nguy cơ tiến triển lao từ thể ẩn sang thể hoạt động cao hơn gấp nhiều lần trong nhóm người nhiễm HIV so với nhóm không nhiễm HIV (21 - 34 lần theo báo cáo của WHO 2011 [1] và từ 20 - 37 lần theo báo cáo của Bộ Y tế (MOH) 2012 [2]). Vì vậy WHO đã ra hướng dẫn về giám sát, đánh giá hoạt động phối hợp trong quản lý các trường hợp đồng nhiễm lao/HIV năm 2009 [3]. Theo báo cáo của tổ chức UNAIDS, trong năm 2011 khoảng 3,2 triệu người sống chung với HIV được sàng lọc lao [4]. Tỷ lệ được sàng lọc lao ở bệnh nhân HIV tăng gấp 12 lần trong giai đoạn 2005 - 2010 từ 200 nghìn người lên 2,3 triệu và tính đến năm 2012, 910 nghìn người đồng nhiễm Lao/HIV đã được cứu sống [5]. Tuy nhiên, công tác sàng lọc lâm sàng lao, xét nghiệm đờm và chụp X- quang còn nhiều thiết sót đặc biệt trong nhóm bệnh nhân HIV/AIDS [6]. Theo nhận định của Bộ Y tế, sự phối hợp giữa hai chương trình quản lý lao và HIV còn nhiều hạn chế; hệ thống văn bản hướng dẫn về chuyên môn và quản lý chưa hoàn thiện [2]. Tại Việt Nam có tổng số 204,019 trường hợp nhiễm HIV hiện đang còn sống tới thời điểm tháng 6/2012 [7]. Dịch HIV/AIDS hiện nay còn đang ở mức cao và khó kiểm soát, nhất là các tỉnh miền núi phía bắc [8]. Tính đến 31/12/2005, cả nước đã có 55/64 tỉnh thành có bệnh nhân đồng nhiễm Lao/HIV. Tỷ Địa chỉ liên hệ: Đào Thị Minh An, Viện Đào tạo Y học và Y tế Công cộng, trường Đại học Y Hà Nội Email: daothiminhan@yahoo.com Ngày nhận: 05/02/2013 Ngày được chấp thuận: 20/6/2013 180 TCNCYH 83 (3) - 2013 TẠP CHÍ NGHIÊN CỨU Y HỌC lệ đồng nhiễm lao ở bệnh nhân HIV có sự khác nhau giữa các tỉnh/thành phố: cao nhất là An Giang với 23,1%; Hải Phòng là 10,6%; Quảng Ninh là 7,6%; Hà Nội là 7,1%; thành phố Hồ Chí Minh là 6,5% và Đồng Tháp là 5,5% [9]. Sơn La là tỉnh đứng vị trí thứ 5 trong cả nước về số lượng người nhiễm HIV còn sống (6.294 trường hợp) [7]. Theo ước tính, có khoảng 10% bệnh nhân HIV có nhiễm Lao [10], trong khi đó theo số liệu báo cáo từ trung tâm AIDS tỉnh Sơn La thì tỷ lệ này được phát hiện rất thấp (2%). Vì vậy, câu hỏi được đặt ra là số liệu báo cáo này đã ước tính đúng được tỷ lệ mắc lao trong HIV chưa và vấn đề này liên quan trực tiếp đến quy trình sàng lọc, phát hiện, chẩn đoán, chuyển tuyến và điều trị lao (quản lý lao) ở bệnh nhân HIV tại Sơn La như thế nào? Vì vậy đề tài này nhằm mục tiêu: Mô tả công tác sàng lọc, phát hiện, chẩn đoán, chuyển tuyến điều trị lao cho bệnh nhân HIV tại các cơ sở OPC tỉnh Sơn La năm 2012. II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP 1. Địa điểm và thời gian nghiên cứu: Nghiên cứu được tiến hành tại 9 phòng khám ngoại trú thuộc 9 huyện/thành phố trên địa bàn tỉnh Sơn La trong khoảng thời gian từ tháng 01/2012 đến tháng 12/2012. 2. Đối tượng: Bệnh nhân đăng kí khám và điều trị tại phòng khám ngoại trú từ 01/01/2012 đến 31/10/2012 trong đó hồ sơ bệnh án của các bệnh nhân này được lấy làm đơn vị mẫu. ... n phần mềm Epi info 7.0 và 9 điều tra viên đã trực tiếp nhập liệu từ hồ sơ bệnh án vào bảng thu thập thông tin trên phần mềm Epi info 7.0 tại thực địa. 4. Biến số, chỉ số nghiên cứu Thu thập số liệu theo các biến số về đặc điểm nhân khẩu học, đăng ký khám và điều trị tại phòng khám ngoại trú, sàng lọc và chẩn đoán lao, giới thiệu chuyển tuyến và điều trị. 5. Phương pháp xử lý số liệu: Số liệu được nhập trên phần mềm Epi Info 7 sau đó được lọc sạch và phân tích trên phần mềm Stata/Se 10. Phân tích mô tả: tỷ lệ phần trăm. 6. Đạo đức nghiên cứu Nghiên cứu đã được thông qua hội đồng đạo đức tại Trường Đại học Y tế Công cộng. III. KẾT QUẢ 1. Đặc điểm chung của đối tượng Đối tượng nghiên cứu chủ yếu là nam 71,3% (466/653), độ tuổi trung bình là 33 ± 8 TCNCYH 83 (3) - 2013 181 TẠP CHÍ NGHIÊN CỨU Y HỌC (từ 1 đến 68); nghề nghiệp chính là nông dân 96,52% (610/632). Số lượng bệnh nhân HIV đăng ký tại các OPC khá đồng đều giữa các tháng, thấp nhất là tháng 1 với 5,4% (35/650). 2. Thực trạng quản lý bệnh nhân HIV nhiễm lao tại 9 phòng khám ngoại trú tỉnh Sơn La từ ngày 1/1/2012 đến ngày 31/10/2012 Không được SLLSL Bệnh nhân chưa được chẩn đoán lao (+) tại thời điểm đăng kí tại OPC (n = 642) Tổng số bệnh nhân đăng kí khám và điều trị tại phòng khám ngoại trú từ 1/1/2012 đến 31/10/2012 (n = 653) Bệnh nhân được chẩn đoán lao (+) tại thời điểm đăng kí tại OPC (n = 11) Không được SLLSL (n = 0) Được SLLSL (n = 11) Được SLLSL SLLSL(-) SLLSL(+) SLLSL(-) XNĐ n=4+121=125 Không làm gì n = 1+ 52 = 53 CXQ n = 6 + 314 = 320 SLLSL (+) XNĐ(+) XNĐ(-) CXQ(-) Số BN cần được chuyển tuyến tới bệnh viện Lao tỉnh Sơn La (SLLSL(+), CXQ(-), XNĐ(-)) (n = 62) Số bệnh nhân không được chuyển tuyến (n = 48) Số bệnh nhân được chuyển thành công (n = 6) Số bệnh nhân được giới thiệu chuyển tuyến (n=14) Thông tin điều trị tại các cơ sở điều trị lao CXQ(+) Sơ đồ 1. Thực trạng quản lý bệnh nhân HIV nhiễm lao tại 9 cơ sở phòng khám ngoại trú tỉnh Sơn La từ ngày 1/1/2012 đến ngày 31/10/2012 182 TCNCYH 83 (3) - 2013 TẠP CHÍ NGHIÊN CỨU Y HỌC * SLLSL: sàng lọc lâm sàng lao; XNĐ: xét nghiệm đờm; CXQ: chụp X-quang Sơ đồ 1 cho thấy công tác quản lý lao trên bệnh nhân HIV đăng ký tại OPC Sơn La đã được thực hiện qua 4 bước: sàng lọc lâm sàng lao phát hiện các bệnh nhân nghi ngờ; chỉ định xét nghiệm đờm và chụp X-quang; chuyển tuyến và điều trị. Tuy nhiên qui trình này chưa được thực hiện đồng bộ. Vẫn còn các trường hợp có sàng lọc lâm sàng lao (+) nhưng không được xét nghiệm đờm, chụp X-quang. Có những trường hợp có sàng lọc lâm sàng lao (+), xét nghiệm đờm (-) và chụp X-quang (-) nhưng không được chuyển tuyến tới bệnh viện lao tỉnh Sơn La để khẳng định lao. Một điểm đáng quan tâm là toàn bộ hồ sơ của bệnh nhân được chuyển tuyến hoặc chuyển tuyến thành công hoàn toàn không có thông tin về ngày điều trị và phác đồ điều trị lao. 3. Sàng lọc lâm sàng, xét nghiệm đờm, chụp X-quang Biểu đồ 1. Tỷ lệ sàng lọc lâm sàng và tỉ lệ có dấu hiệu lâm sàng (+) trong 15 lần tái khám Tỷ lệ sàng lọc lâm sàng lao cao qua 15 lần tái khám dao động từ 92,5% đến 100%. Tuy nhiên tỷ lệ có sàng lọc lâm sàng lao (+) không cao từ 0% - 17,3% trừ lần đầu tiên là 64,1%. Biểu đồ 2. Tỷ lệ chụp X-quang và xét nghiệm đờm trong số bệnh nhân có kết quả sàng lọc lâm sàng lao (+) TCNCYH 83 (3) - 2013 183 TẠP CHÍ NGHIÊN CỨU Y HỌC Tỷ lệ được chỉ định xét nghiệm đờm hoặc chụp X-quang trong số bệnh nhân có kết quả sàng lọc lâm sàng lao (+) là thấp và không ổn định ở 15 lần tái khám, dao động từ 0% đến 29,4% đối với xét nghiệm đờm và từ 78,7% đến 100% đối với chỉ định chụp X-quang. IV. BÀN LUẬN Tỷ lệ sàng lọc lâm sàng Công tác sàng lọc lâm sàng lao cho bệnh nhân HIV đã được thực hiện ở nhiều quốc gia trên thế giới. Tỷ lệ sàng lọc lâm sàng lao cho bệnh nhân HIV tại Ethiopia năm 2010 là 94% [11], tại Nam Phi năm 2001 là 40,8 % [12]. Tại Việt Nam, theo quyết định số 3116/QĐ-BYT, tất cả các bệnh nhân HIV phải được sàng lọc lâm sàng lao [13]. Theo báo cáo của thành phố Hồ Chí Minh, tỷ lệ sàng lọc lâm sàng lao tại phòng khám ngoại trú quận 5 năm 2011 là 42% [14]. Nghiên cứu này chỉ ra công tác sàng lọc lâm sàng lao tại các phòng khám ngoại trú tỉnh Sơn La được thực hiện khá tốt với tỷ lệ sàng lọc lâm sàng lao qua các lần tái khám từ 92,5% đến 100%. Tỷ lệ mắc lao trong nhóm người nhiễm HIV tại Việt Nam theo các báo cáo từ các tỉnh dao động xung quanh mức 10% [10]. Tỷ lệ này ở Hải Phòng là 10,6%, thành phố Hồ Chí Minh là 6,5%, Đồng Tháp là 5,5 %, Hà Nội là 7,1 % và An Giang là 23,1% [9]. Nghiên cứu này chỉ ra toàn bộ hồ sơ bệnh nhân HIV đăng ký tại các phòng khám ngoại trú Sơn La không ghi nhận thông tin khẳng định chẩn đoán lao (+) nên không ước tính được tỷ lệ mắc lao trong nhóm HIV. Tuy nhiên dựa vào tỷ lệ 17,2% bệnh nhân HIV được sàng lọc lâm sàng lao (+) tại các phòng khám ngoại trú Sơn La thì có thể thấy tỷ lệ này ở mức cao hơn so với tỷ lệ mắc lao trên nhóm người HIV ở hầu hết các tỉnh thành trừ An Giang. Điều này phần nào có thể gián tiếp nhận thấy rằng kỹ năng sàng lọc lâm sàng lao tại các phòng khám ngoại trú tỉnh Sơn La là khá tốt. Trên thực tế, hiện nay các cán bộ làm việc tại các phòng khám ngoại trú tỉnh Sơn La (của dự án Life Gap và Quỹ toàn cầu) đều được Chương trình AIDS của Đại học Y Harvard tại Việt Nam (HAIVN) tập huấn về kỹ năng sàng lọc lao. Do đó tập huấn sàng lọc lao cho cán bộ điều trị tại các phòng khám ngoại trú theo mô hình của HAIVN hỗ trợ các phòng khám ngoại trú Sơn La cho các tỉnh chưa được hỗ trợ là cần thiết. Chỉ định xét nghiệm đờm, chụp X-quang và chuyển tuyến trong số bệnh nhân có kết quả sàng lọc lâm sàng lao dương tính Theo qui định của Bộ Y tế về quy trình phối hợp trong chẩn đoán, điều trị và quản lý bệnh nhân Lao/HIV năm 2007 [13], 100% trường hợp bệnh nhân có sàng lọc lâm sàng lao (+) cần được chỉ định chụp X-quang và xét nghiệm đờm. Nhưng kết quả của nghiên cứu này cho thấy tỷ lệ bệnh nhân có sàng lọc lâm sàng lao (+) được chỉ định xét nghiệm đờm hoặc chụp X-quang còn thấp và không ổn định giữa các lần tái khám. Tỷ lệ bệnh nhân có sàng lọc lâm sàng lao (+) được xét nghiệm đờm chỉ từ 0% đến 29,4% và tỷ lệ được chụp X-quang trong nhóm bệnh nhân này từ 28,6% đến 100%. Tỷ lệ chụp X-quang cao hơn hẳn xét nghiệm đờm có thể do chụp X-quang đơn giản và dễ làm hơn xét nghiệm đờm. So sánh hoạt động này với một số nước trên thế giới phần nào cho thấy kỹ năng chỉ định chụp X-quang và xét nghiệm đờm tại các phòng khám ngoại trú tỉnh Sơn La là chưa tốt. Tại Kenya năm 2010 tỷ lệ bệnh nhân HIV có lâm sàng lao (+) được chỉ định chụp X-quang là 68,4% trong khi đó tỉ lệ này ở phòng khám ngoại trú Sơn La là 66,4%; tỷ lệ chỉ định xét nghiệm đờm tại Kenya là 55,3% so với 22,9% tại phòng khám ngoại trú Sơn La [15]. 184 TCNCYH 83 (3) - 2013 TẠP CHÍ NGHIÊN CỨU Y HỌC Nghiên cứu này cũng chỉ ra rằng tỉ lệ bệnh nhân có biểu hiện nghi ngờ lao được chuyển tuyến rất thấp. Trong tổng số 416 bệnh nhân có kết quả sàng lọc lâm sàng lao (+), chỉ có 14 (3,4%) trường hợp được giới thiệu chuyển tuyến tới các cơ sở chẩn đoán và điều trị lao thể hiện bằng chỉ định chuyển tuyến của bác sĩ ghi trong hồ sơ bệnh án. Trong số 416 bệnh nhân có kết quả sàng lọc lâm sàng lao (+), có 62 bệnh nhân có kết quả chụp X-quang (-) và xét nghiệm đờm (-) là những bệnh nhân cần được chuyển tuyến tới bệnh viện lao tỉnh Sơn La theo hướng dẫn của Bộ Y tế [13] và tập huấn của HAIVN nhưng chỉ có 9,7% (6/62) được chuyển tuyến thành công thông qua danh sách tên các bệnh nhân này được ghi nhận tại bệnh viện lao tỉnh Sơn La. Tỷ lệ này thấp có thể do cán bộ y tế của xét nghiệm đờm không chỉ định chuyển tuyến hoặc có chỉ định chuyển tuyến nhưng bệnh nhân không đi. Theo số liệu của thành phố Hồ Chí Minh năm 2011, tỷ lệ chuyển tuyến thành công bệnh nhân nghi ngờ mắc lao từ xét nghiệm đờm đến cơ sở điều trị lao là 62% [14]. Như vậy từ kết quả của nghiên cứu này, có thể thấy mặc dù chỉ định sàng lọc lâm sàng lao tại các xét nghiệm đờm tỉnh Sơn La là rất cao nhưng kỹ năng chỉ định chụp X-quang, xét nghiệm đờm và chuyển tuyến chưa được thực hiện tốt. Bên cạnh đó nghiên cứu này chỉ ra rằng việc phản hồi và ghi nhận thông tin điều trị lao (ngày bắt đầu điều trị và phác đồ điều trị lao) cho xét nghiệm đờm là rất hạn chế. Có thể thấy 2 vấn đề này là điểm yếu kém trong công tác phối hợp giữa hệ quản lý điều trị HIV và hệ quản lý điều trị lao, vì vậy cần có những giải pháp sớm để khắc phục tình trạng này. V. KẾT LUẬN Trong 653 bệnh nhân HIV, có 11 (1,7%) bệnh nhân được phát hiện lao từ trước khi đăng ký tại xét nghiệm đờm. Trong lần đầu đăng ký tại xét nghiệm đờm, tỷ lệ bệnh nhân HIV được sàng lọc lâm sàng lao là cao (92,5%) và dao động từ 96,3% đến 100% qua các lần tái khám. Trong những người có sàng lọc lâm sàng lao (+) (có một trong bốn triệu chứng: đang ho, đang sốt, vã mồ hôi vào ban đêm, sút cân), tỷ lệ được chỉ định xét nghiệm đờm hoặc chụp X-quang là thấp và không ổn định qua 15 lần tái khám, lần lượt dao động từ 0% đến 29,4% và 28,6% đến 100%. Trong 416 bệnh nhân có kết quả sàng lọc lâm sàng lao (+), 29,1% được xét nghiệm đờm và 75,5% được chụp X-quang, 3,4% được chuyển đến các cơ sở lao nhưng tất cả các bệnh nhân này đều không có thông tin về điều trị lao. Đặc biệt có 52/416 (12,5%) bệnh nhân có sàng lọc lâm sàng lao (+) nhưng không được xét nghiệm đờm hoặc chụp X-quang hoặc chuyển tuyến và trong số 62 bệnh nhân có sàng lọc lâm sàng lao (+), xét nghiệm (-) và chụp X-quang (-) cần được chuyển đến bệnh viện lao tỉnh Sơn La thì chỉ có 6 (9,7%) được chuyển tuyến thành công. Khuyến nghị Tăng cường công tác tập huấn cho cán bộ xét nghiệm đờm về nâng cao năng lực trong kỹ năng chỉ định chụp X-quang, xét nghiệm đờm và chuyển tuyến cho bệnh nhân có sàng lọc lâm sàng lao (+) theo đúng hướng dẫn của số 3116/BYT. Đưa chỉ số về tỷ lệ được chỉ định xét nghiệm đờm, tỷ lệ được chỉ định chụp X-quang trong số những bệnh nhân có sàng lọc lâm sàng lao (+) và chỉ số về chuyển tuyến thành công vào bộ chỉ số giám sát Lao/HIV của chương trình giám sát HIV cũng như chương trình Lao quốc gia. Bên cạnh đó, cần TCNCYH 83 (3) - 2013 185 TẠP CHÍ NGHIÊN CỨU Y HỌC có thêm các nghiên cứu sâu hơn để tìm hiểu lý do tại sao chỉ định chụp X-quang, xét nghiệm đờm và chuyển tuyến thấp và không ổn định từ phía cung cấp dịch vụ cũng như từ phía bệnh nhân để làm cơ sở cho các giải pháp khắc phục tình trạng chuyển tuyến thấp tại các xét nghiệm đờm Sơn La. Lời cám ơn Chúng tôi xin trân trọng cảm ơn Tổ chức Y tế Thế giới và MECOR đã hỗ trợ kinh phí cho chúng tôi để hoàn thành nghiên cứu này. Chúng tôi cũng xin chân thành cảm ơn các lãnh đạo, nhân viên y tế tại trung tâm phòng chống HIV/AIDS, các cơ sở phòng khám ngoại trú, bệnh viện Lao tỉnh Sơn La đã nhiệt tình giúp đỡ chúng tôi trong quá trình thu thập số liệu nghiên cứu. TÀI LIỆU THAM KHẢO 1. World Health Organization (2009, 2010, 2011). TB/HIV Facts 2009, 2010, 2011. 2. Bộ Y tế (2012). Quyết định số 2494: Về khung kế hoạch phối hợp giữa chương trình mục tiêu quốc gia phòng chống HIV/AIDS và dự án phòng chống bệnh lao thuộc chương trình mục tiêu quốc gia y tế, giai đoạn 2012- 2015. Hà Nội. 3. WHO (2012). Policy on collaborative TB/ HIV activities. 4. UNAIDS (2012). UNAIDS Report on the Global AIDS Epidemic 2012. 5. UNAIDS (2012). UNAIDS calls for an integrated approach to HIV and TB services. In. Geneva. 6. Reid MJ, MRCP, Shah NS, MDb (2009): Approaches to tuberculosis screening and diagnosis in people with HIV in resource- limited settings. The Lancet infectious diseases 2009, 9(3): 173 - 184. 7. Bộ Y tế (2012). Báo cáo công tác phòng, chống HIV/AIDS 6 tháng đầu năm và trọng tâm kế hoạch 6 tháng cuối năm. Hà Nội. 8. Global Fund (2012). Nghiên cứu điều tra trong nhóm nghiện chích ma túy và phụ nữ bán dâm ở 10 tỉnh/thành phố. Hà Nội; 2012. 9. Hoàng Hà (2012). Thực trạng HIV/AIDS và kết quả truyền thông phòng chống lao/HIV cho bệnh nhân HIV(+) ở một số xã/phường tp.Thái Nguyên. Đại học Thái nguyên; 2012. 10. Đại sứ quán Hợp chủng Quốc Hoa kỳ tại Việt Nam (2012). Những biện pháp quan trọng phòng chống bệnh lao và HIV/ AIDS. Kế hoạch Khẩn cấp Cứu trợ HIV/AIDS của Tổng thống Mỹ (PEPFAR). 11. Melaku Z (2011). TB screening and IPT: Experience from Ethiopia. The 17th Core Group Meeting of the TB/HIV Working Group, Beijing (China). 12. Day JH, Charalambous S, Fielding KL et al (2006). Screening for tuberculosis prior to isoniazid preventive therapy among HIV-infected gold miners in South Afreica. INT J Tuberc Lung Dis 2006, 10(5): 523 - 529. 13. Bộ Y tế (2012). Quy trình phối hợp trong chẩn đoán, điều trị và quản lý bệnh nhân lao/HIV. Hà Nội. 14. Nguyen Ngoc Phat, Nguyen Van Quy, Nguyen Thi Hong Van, Vu Trieu Thi Trinh (2012). TB Screening at Out-patient HIV Clinic, District 5, HCMC, Vietnam. Healthqual International; 2012. 15. Kosgei RJ, Ndavi PM, Ong’ech JO et al (2011). Symptom screen: diagnostic usefulness in detecting pulmonary tuberculosis in HIV-infected pregnant women in Kenya. Public health action. 1(2), 30. 186 TCNCYH 83 (3) - 2013 TẠP CHÍ NGHIÊN CỨU Y HỌC Summary MANAGEMENT CASCADE OF HIV PATIENTS WITH ACTIVE TUBERCULOSIS AT NINE HIV CARE OUTPATIENT CLINICS IN SON LA PROVINCE, VIET NAM, 2012 Our study was to describe the cascade of screening, diagnosis, and referral to TB treatment for HIV patients in OPC to provide evidence for policy-makers in strengthening management of HIV-TB patients. Of 653 HIV patients, 11 (1.7%) had history of TB disease before enrolled for care at OPC. TB clinical screening in the OPC was high (92.5%) at the first visit and ranged from 96.3% to 100% at subsequent re-examinations. Among those screened with TB clinical signs (+), with one of the four symptoms, cough, fever, night sweats or weight loss, through their re-examination visits, the proportion of being tested by x-ray or sputum were low and fluctuated from 28.6% to 100% and 0% to 29.4%, respectively. Overall, among 416 patients with positive TB diagnosis, only 29.1% were prescribed for sputum testing, 75.5% for x-ray, 3.4% were referred to TB facilities for diagnosis and treatment but all of these 14 medical records had no information of TB treatment and there was still 12.5% (52/416) had no record of further testing or referral. Of 62 patients who was screened positive for TB (+) but was not tested by X-ray and sputum testing and should have been referred to provincial TB hospital, only six (9.7%) were referred successfully. Key words: HIV-TB patients, management of HIV-TB, Son La
File đính kèm:
 quan_ly_benh_nhan_nhiem_hiv_dong_nhiem_lao_tai_9_phong_kham.pdf
quan_ly_benh_nhan_nhiem_hiv_dong_nhiem_lao_tai_9_phong_kham.pdf

