Nguy cơ té ngã ở người bệnh cao tuổi điều trị nội trú và các yếu tố liên quan
Đặt vấn đề: Té ngã ở người cao tuổi gây ra nhiều biến chứng, di chứng, làm tiêu tốn nhiều tiền của cho quá
trình chăm sóc và điều trị. Té ngã là sự cố y khoa không mong muốn có thể phòng ngừa được. Việc sử dụng một
công cụ cụ thể đã được xác định có giá trị lâm sàng để đánh giá nguy cơ té ngã và các yếu tố liên quan là một
trong những bước quan trọng trong công tác phòng ngừa té ngã, bảo đảm an toàn cho người bệnh khi nằm viện.
Mục tiêu: Đánh giá mức độ nguy cơ té ngã và các yếu tố liên quan ở người bệnh cao tuổi điều trị nội trú.
Phương pháp: Thiết kế cắt ngang mô tả được tiến hành trên 81 người bệnh nội trú ≥60 tuổi tại các khoa lâm
sàng của một bệnh viện khám chữa bệnh bằng Y dược cổ truyền Thành phố Hồ Chí Minh từ tháng 04 đến tháng
05 năm 2019. Thang đo Morse được sử dụng để đánh giá mức độ nguy cơ té ngã.
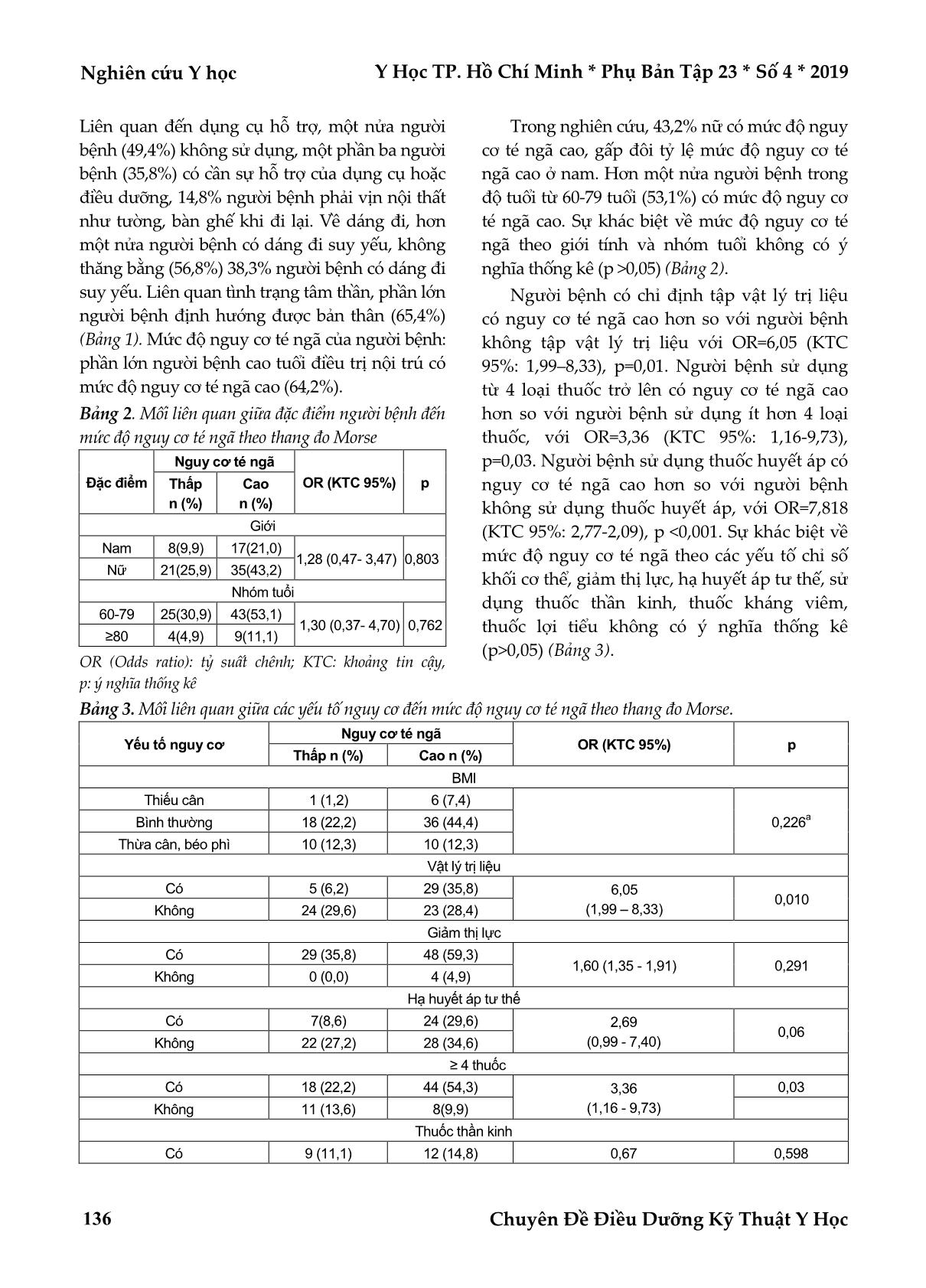
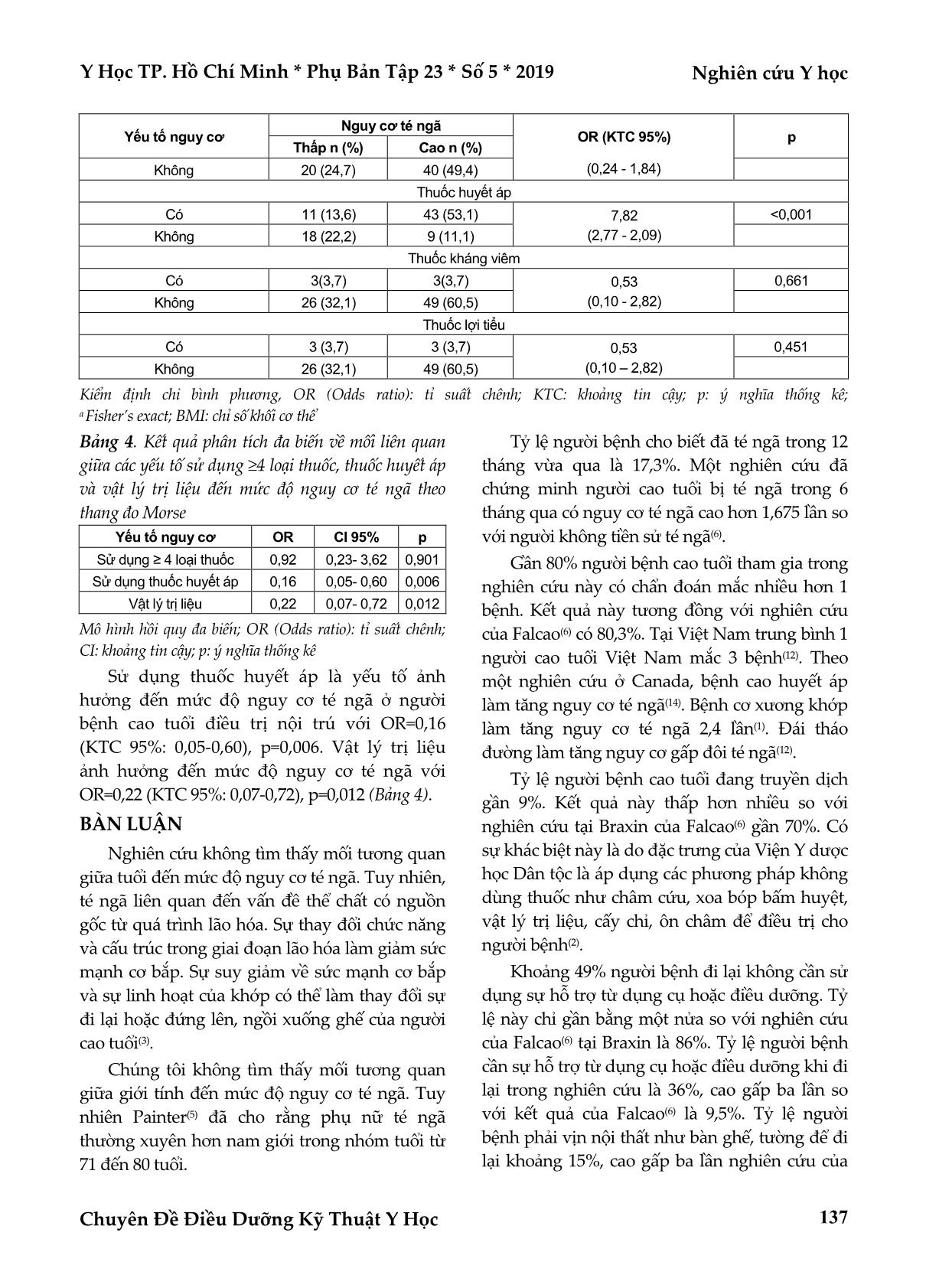
Kết quả: Tại điểm cắt 45 của thang đo Morse, 64,2% người bệnh có nguy cơ té ngã cao. Người bệnh
cao tuổi sử dụng từ 4 loại thuốc trở lên có nguy cơ té ngã cao hơn so với người bệnh cao tuổi sử dụng ít hơn
4 loại thuốc, với OR=3,36 (khoảng tin cậy 95%: 1,16-9,73), p=0,03; Người bệnh cao tuổi sử dụng thuốc điều
trị tăng huyết áp có nguy cơ té ngã cao hơn so với người bệnh không sử dụng thuốc điều trị tăng huyết áp,
với OR=7,818 (khoảng tin cậy 95%: 2,77-2,09), p <0,001; Người bệnh cao tuổi có chỉ định tập vật lý trị liệu
có nguy cơ té ngã cao hơn so với người bệnh không có chỉ định tập vật lý trị liệu với OR = 6,05 (khoảng tin
cậy 95%: 1,99–8,33), p=0,01.
Kết luận: Việc sử dụng thang đo Morse xác định mức độ nguy cơ té ngã ở người cao tuổi và tìm các yếu tố
liên quan giúp điều dưỡng định hướng hành động can thiệp phù hợp trong phòng ngừa té ngã, bảo đảm an toàn
cho người bệnh khi nằm viện, cải thiện chất lượng chăm sóc dựa trên bằng chứng khoa học.

Trang 1

Trang 2

Trang 3
Trang 4
Trang 5

Trang 6

Trang 7
Tóm tắt nội dung tài liệu: Nguy cơ té ngã ở người bệnh cao tuổi điều trị nội trú và các yếu tố liên quan

Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 5 * 2019 Nghiên cứu Y học Chuyên Đề Điều Dưỡng Kỹ Thuật Y Học 133 NGUY CƠ TÉ NGÃ Ở NGƯỜI BỆNH CAO TUỔI ĐIỀU TRỊ NỘI TRÚ VÀ CÁC YẾU TỐ LIÊN QUAN Vũ Ngô Thanh Huyền*, Trần Thụy Khánh Linh**, Faye Hummel*** TÓM TẮT Đặt vấn đề: Té ngã ở người cao tuổi gây ra nhiều biến chứng, di chứng, làm tiêu tốn nhiều tiền của cho quá trình chăm sóc và điều trị. Té ngã là sự cố y khoa không mong muốn có thể phòng ngừa được. Việc sử dụng một công cụ cụ thể đã được xác định có giá trị lâm sàng để đánh giá nguy cơ té ngã và các yếu tố liên quan là một trong những bước quan trọng trong công tác phòng ngừa té ngã, bảo đảm an toàn cho người bệnh khi nằm viện. Mục tiêu: Đánh giá mức độ nguy cơ té ngã và các yếu tố liên quan ở người bệnh cao tuổi điều trị nội trú. Phương pháp: Thiết kế cắt ngang mô tả được tiến hành trên 81 người bệnh nội trú ≥60 tuổi tại các khoa lâm sàng của một bệnh viện khám chữa bệnh bằng Y dược cổ truyền Thành phố Hồ Chí Minh từ tháng 04 đến tháng 05 năm 2019. Thang đo Morse được sử dụng để đánh giá mức độ nguy cơ té ngã. Kết quả: Tại điểm cắt 45 của thang đo Morse, 64,2% người bệnh có nguy cơ té ngã cao. Người bệnh cao tuổi sử dụng từ 4 loại thuốc trở lên có nguy cơ té ngã cao hơn so với người bệnh cao tuổi sử dụng ít hơn 4 loại thuốc, với OR=3,36 (khoảng tin cậy 95%: 1,16-9,73), p=0,03; Người bệnh cao tuổi sử dụng thuốc điều trị tăng huyết áp có nguy cơ té ngã cao hơn so với người bệnh không sử dụng thuốc điều trị tăng huyết áp, với OR=7,818 (khoảng tin cậy 95%: 2,77-2,09), p <0,001; Người bệnh cao tuổi có chỉ định tập vật lý trị liệu có nguy cơ té ngã cao hơn so với người bệnh không có chỉ định tập vật lý trị liệu với OR = 6,05 (khoảng tin cậy 95%: 1,99–8,33), p=0,01. Kết luận: Việc sử dụng thang đo Morse xác định mức độ nguy cơ té ngã ở người cao tuổi và tìm các yếu tố liên quan giúp điều dưỡng định hướng hành động can thiệp phù hợp trong phòng ngừa té ngã, bảo đảm an toàn cho người bệnh khi nằm viện, cải thiện chất lượng chăm sóc dựa trên bằng chứng khoa học. Từ khóa: té ngã, người cao tuổi, công cụ đánh giá nguy cơ té ngã, an toàn người bệnh ABSTRACT RELEVANT FACTORS AND RISK OF FALLS IN ELDERLY INPATIENTS Vu Ngo Thanh Huyen, Tran Thuy Khanh Linh, Faye Humel * Ho Chi Minh City Journal of Medicine * Supplement of Vol. 23 – No. 5 - 2019: 133 – 139 Background: The issue of falling in the elderly cause complications and sequalae, which cost a lot in medical care and treatment. Falling issue is an unexpected medical problem that can be prevented. Using a specific tool identified with actual values in assessing the risk of falling and finding related factors is one important step in preventing falling and ensuring safety for inpatients. Objectives: Assessing the risky level of falling and related factors in elderly inpatients. Methods: Descriptive cross-sectional design. The study was conducted on 81 inpatients over 60 years old in Clinical Departments of the hospital applying traditional medicine method in Ho Chi Minh City from April to May, 2019. Using Morse Fall Scale to assess the risk of falling. Results: At the cut-off point 45 of the Morse scale, the proportion of the patients with a high risk of falling is *Viện Y Dược Học Dân Tộc TP. Hồ Chí Minh **Bộ môn Điều dưỡng, Khoa Điều dưỡng – Kỹ thuật y học, Đại Học Y Dược TP. Hồ Chí Minh ***Đại học Bắc Colorado, Mỹ Tác giả liên lạc: CN. Vũ Ngô Thanh Huyền ĐT: 0934004054 Email: thanhhuyendieuduong@gmail.com Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Chuyên Đề Điều Dưỡng Kỹ Thuật Y Học 134 64.2%. Elderly patients who use 4 or more drugs are at a higher risk of falling than elderly patients who use less than 4 drugs, in which, OR = 3.36 (95% CI: 1.16- 9.73), p = 0.03; Elderly patients who use blood pressure drugs have a higher risk of falling than patients who do not use blood pressure drugs, in which, OR = 7.818 (95% CI: 2.77 - 2.09), p <0.001; Elderly patients who are assigned to physical therapy are at a higher risk of falling than patients who do not practice physical therapy, in which, OR = 6.05 (95% CI: 1.99 – 8.33), p = 0.01. Conclusions: Using Morse Fall Scale to determine the risk of falling in the elderly and finding related factors will help nurses to be oriented with appropriate interventions in preventing falling, ensuring safety for inpatients and improving the quality of scientific evidence-based care. Key words: falls, elderly, tools for assessing risk of falling, patient safety ĐẶT VẤN ĐỀ Té ngã ở người cao tuổi là một vấn đề nghiêm trọng để lại hậu quả nặng nề cho các cá nhân, gia đình và hệ thống y tế. Trên thế giới, ước tính có 646.000 trường hợp té ngã tử vong xảy ra mỗi năm, khiến nó trở thành nguyên nhân thứ hai gây tử vong do thương tích không chủ ý, sau chấn thương giao thông đường bộ(14). Trong môi trường bệnh viện, té ngã là sự kiện bất lợi t ... dáng đi suy yếu. Liên quan tình trạng tâm thần, phần lớn người bệnh định hướng được bản thân (65,4%) (Bảng 1). Mức độ nguy cơ té ngã của người bệnh: phần lớn người bệnh cao tuổi điều trị nội trú có mức độ nguy cơ té ngã cao (64,2%). Bảng 2. Mối liên quan giữa đặc điểm người bệnh đến mức độ nguy cơ té ngã theo thang đo Morse Đặc điểm Nguy cơ té ngã OR (KTC 95%) p Thấp n (%) Cao n (%) Giới Nam 8(9,9) 17(21,0) 1,28 (0,47- 3,47) 0,803 Nữ 21(25,9) 35(43,2) Nhóm tuổi 60-79 25(30,9) 43(53,1) 1,30 (0,37- 4,70) 0,762 ≥80 4(4,9) 9(11,1) OR (Odds ratio): tỷ suất chênh; KTC: khoảng tin cậy, p: ý nghĩa thống kê Trong nghiên cứu, 43,2% nữ có mức độ nguy cơ té ngã cao, gấp đôi tỷ lệ mức độ nguy cơ té ngã cao ở nam. Hơn một nửa người bệnh trong độ tuổi từ 60-79 tuổi (53,1%) có mức độ nguy cơ té ngã cao. Sự khác biệt về mức độ nguy cơ té ngã theo giới tính và nhóm tuổi không có ý nghĩa thống kê (p >0,05) (Bảng 2). Người bệnh có chỉ định tập vật lý trị liệu có nguy cơ té ngã cao hơn so với người bệnh không tập vật lý trị liệu với OR=6,05 (KTC 95%: 1,99–8,33), p=0,01. Người bệnh sử dụng từ 4 loại thuốc trở lên có nguy cơ té ngã cao hơn so với người bệnh sử dụng ít hơn 4 loại thuốc, với OR=3,36 (KTC 95%: 1,16-9,73), p=0,03. Người bệnh sử dụng thuốc huyết áp có nguy cơ té ngã cao hơn so với người bệnh không sử dụng thuốc huyết áp, với OR=7,818 (KTC 95%: 2,77-2,09), p <0,001. Sự khác biệt về mức độ nguy cơ té ngã theo các yếu tố chỉ số khối cơ thể, giảm thị lực, hạ huyết áp tư thế, sử dụng thuốc thần kinh, thuốc kháng viêm, thuốc lợi tiểu không có ý nghĩa thống kê (p>0,05) (Bảng 3). Bảng 3. Mối liên quan giữa các yếu tố nguy cơ đến mức độ nguy cơ té ngã theo thang đo Morse. Yếu tố nguy cơ Nguy cơ té ngã OR (KTC 95%) p Thấp n (%) Cao n (%) BMI Thiếu cân 1 (1,2) 6 (7,4) 0,226 a Bình thường 18 (22,2) 36 (44,4) Thừa cân, béo phì 10 (12,3) 10 (12,3) Vật lý trị liệu Có 5 (6,2) 29 (35,8) 6,05 (1,99 – 8,33) 0,010 Không 24 (29,6) 23 (28,4) Giảm thị lực Có 29 (35,8) 48 (59,3) 1,60 (1,35 - 1,91) 0,291 Không 0 (0,0) 4 (4,9) Hạ huyết áp tư thế Có 7(8,6) 24 (29,6) 2,69 (0,99 - 7,40) 0,06 Không 22 (27,2) 28 (34,6) ≥ 4 thuốc Có 18 (22,2) 44 (54,3) 3,36 (1,16 - 9,73) 0,03 Không 11 (13,6) 8(9,9) Thuốc thần kinh Có 9 (11,1) 12 (14,8) 0,67 0,598 Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 5 * 2019 Nghiên cứu Y học Chuyên Đề Điều Dưỡng Kỹ Thuật Y Học 137 Yếu tố nguy cơ Nguy cơ té ngã OR (KTC 95%) p Thấp n (%) Cao n (%) Không 20 (24,7) 40 (49,4) (0,24 - 1,84) Thuốc huyết áp Có 11 (13,6) 43 (53,1) 7,82 (2,77 - 2,09) <0,001 Không 18 (22,2) 9 (11,1) Thuốc kháng viêm Có 3(3,7) 3(3,7) 0,53 (0,10 - 2,82) 0,661 Không 26 (32,1) 49 (60,5) Thuốc lợi tiểu Có 3 (3,7) 3 (3,7) 0,53 (0,10 – 2,82) 0,451 Không 26 (32,1) 49 (60,5) Kiểm định chi bình phương, OR (Odds ratio): tỉ suất chênh; KTC: khoảng tin cậy; p: ý nghĩa thống kê; a Fisher’s exact; BMI: chỉ số khối cơ thể Bảng 4. Kết quả phân tích đa biến về mối liên quan giữa các yếu tố sử dụng ≥4 loại thuốc, thuốc huyết áp và vật lý trị liệu đến mức độ nguy cơ té ngã theo thang đo Morse Yếu tố nguy cơ OR CI 95% p Sử dụng ≥ 4 loại thuốc 0,92 0,23- 3,62 0,901 Sử dụng thuốc huyết áp 0,16 0,05- 0,60 0,006 Vật lý trị liệu 0,22 0,07- 0,72 0,012 Mô hình hồi quy đa biến; OR (Odds ratio): tỉ suất chênh; CI: khoảng tin cậy; p: ý nghĩa thống kê Sử dụng thuốc huyết áp là yếu tố ảnh hưởng đến mức độ nguy cơ té ngã ở người bệnh cao tuổi điều trị nội trú với OR=0,16 (KTC 95%: 0,05-0,60), p=0,006. Vật lý trị liệu ảnh hưởng đến mức độ nguy cơ té ngã với OR=0,22 (KTC 95%: 0,07-0,72), p=0,012 (Bảng 4). BÀN LUẬN Nghiên cứu không tìm thấy mối tương quan giữa tuổi đến mức độ nguy cơ té ngã. Tuy nhiên, té ngã liên quan đến vấn đề thể chất có nguồn gốc từ quá trình lão hóa. Sự thay đổi chức năng và cấu trúc trong giai đoạn lão hóa làm giảm sức mạnh cơ bắp. Sự suy giảm về sức mạnh cơ bắp và sự linh hoạt của khớp có thể làm thay đổi sự đi lại hoặc đứng lên, ngồi xuống ghế của người cao tuổi(3). Chúng tôi không tìm thấy mối tương quan giữa giới tính đến mức độ nguy cơ té ngã. Tuy nhiên Painter(5) đã cho rằng phụ nữ té ngã thường xuyên hơn nam giới trong nhóm tuổi từ 71 đến 80 tuổi. Tỷ lệ người bệnh cho biết đã té ngã trong 12 tháng vừa qua là 17,3%. Một nghiên cứu đã chứng minh người cao tuổi bị té ngã trong 6 tháng qua có nguy cơ té ngã cao hơn 1,675 lần so với người không tiền sử té ngã(6). Gần 80% người bệnh cao tuổi tham gia trong nghiên cứu này có chẩn đoán mắc nhiều hơn 1 bệnh. Kết quả này tương đồng với nghiên cứu của Falcao(6) có 80,3%. Tại Việt Nam trung bình 1 người cao tuổi Việt Nam mắc 3 bệnh(12). Theo một nghiên cứu ở Canada, bệnh cao huyết áp làm tăng nguy cơ té ngã(14). Bệnh cơ xương khớp làm tăng nguy cơ té ngã 2,4 lần(1). Đái tháo đường làm tăng nguy cơ gấp đôi té ngã(12). Tỷ lệ người bệnh cao tuổi đang truyền dịch gần 9%. Kết quả này thấp hơn nhiều so với nghiên cứu tại Braxin của Falcao(6) gần 70%. Có sự khác biệt này là do đặc trưng của Viện Y dược học Dân tộc là áp dụng các phương pháp không dùng thuốc như châm cứu, xoa bóp bấm huyệt, vật lý trị liệu, cấy chỉ, ôn châm để điều trị cho người bệnh(2). Khoảng 49% người bệnh đi lại không cần sử dụng sự hỗ trợ từ dụng cụ hoặc điều dưỡng. Tỷ lệ này chỉ gần bằng một nửa so với nghiên cứu của Falcao(6) tại Braxin là 86%. Tỷ lệ người bệnh cần sự hỗ trợ từ dụng cụ hoặc điều dưỡng khi đi lại trong nghiên cứu là 36%, cao gấp ba lần so với kết quả của Falcao(6) là 9,5%. Tỷ lệ người bệnh phải vịn nội thất như bàn ghế, tường để đi lại khoảng 15%, cao gấp ba lần nghiên cứu của Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Chuyên Đề Điều Dưỡng Kỹ Thuật Y Học 138 Falcao(6) là 5,6%. Số người bệnh có dáng đi suy yếu, không thăng bằng chiếm tỉ lệ cao nhất gần 60%, cao hơn nhiều so với nghiên cứu tại Braxin của Falcao(6) là 11%. Người bệnh có dáng đi yếu ớt hoặc ngồi xe lăn khi đi lại có tỷ lệ 38,3%. Trong nghiên cứu, hơn một nửa người bệnh có bệnh lý di chứng tai biến mạch máu não, cơ xương khớp và ung thư với dáng đi suy yếu, không thăng bằng. Điều dưỡng cần chú trọng việc có thân nhân chăm sóc hỗ trợ đi lại khi cần. Liên quan đến tình trạng tâm thần, nghiên cứu ghi nhận được 65,4% người bệnh định hướng được bản thân. Kết quả này thấp hơn kết quả nghiên cứu của Falcao(6) có 95,1%. Tuổi tác và lão hóa là nguyên nhân chính gây nên tình trạng lú lẫn ở người cao tuổi. Bệnh lý đột quỵ, tai biến mạch máu não gây tổn thương tế bào não dẫn đến giảm trí nhớ. Việc sử dụng các thuốc huyết áp, thuốc an thần cũng gây giảm trí nhớ ở người cao tuổi(12). Điều dưỡng cần cảnh báo với người nhà người bệnh về tình trạng tâm thần. Điều dưỡng hướng dẫn chế độ ăn, quản lý thuốc chặt chẽ không để người bệnh tự uống thuốc. Mang vòng đeo tay, bảng có ghi thông tin người bệnh. Người bệnh có mức độ nguy cơ té ngã cao chiếm tỷ lệ cao nhất gần 60%. Nghiên cứu của Falcao và Sarges cũng có mức độ nguy cơ té ngã cao chiếm tỷ lệ trên 40%(6,9). Nghiên cứu của Mata có mức độ nguy cơ té ngã cao chiếm tỷ lệ thấp nhất khoảng 35%(8). Các nghiên cứu trên đã chứng minh ít nhất một phần ba số người bệnh nhập viện có nguy cơ té ngã cao. Do đó, nhân viên y tế cần thực hiện các khuyến cáo phòng ngừa, các giải pháp tác động đến yếu tố nguy cơ cũng như nguyên nhân gây té ngã để giảm tần suất xuất hiện tình huống suýt xảy ra té ngã dẫn đến giảm sự cố té ngã. Có mối liên quan giữa người bệnh có chỉ định tập vật lý trị liệu với nguy cơ té ngã. Người bệnh có chỉ định tập vật lý trị liệu có nguy cơ té ngã cao hơn so với người bệnh không có chỉ định tập vật lý trị liệu. Điều này khác biệt với các nghiên cứu khác vì trong nghiên cứu có 40% người bệnh di chứng tai biến mạch máu não. Tại Viện y dược học dân tộc, người bệnh di chứng tai biến mạch máu não hầu hết đều có chỉ định tập vật lý trị liệu(7) (theo phác đồ điều trị khoa Y dược cổ truyền). Mà những đối tượng này đều có nhiều yếu tố nguy cơ gây té ngã như yếu cơ, yếu tay chân, đi lại khó khăn, mất thăng bằng khi đi lại, có các bệnh lý kết hợp, sử dụng nhiều loại thuốc nên họ có nguy cơ té ngã cao. Điều này dẫn đến kết quả người bệnh có chỉ định tập vật lý trị liệu có nguy cơ té ngã cao. Các nghiên cứu chứng minh biện pháp tập vật lý trị liệu như thủy trị liệu, tập tăng sức cơ tứ đầu đùi, cơ vai gây phòng ngừa hoặc giảm nguy cơ té ngã(15). Điều dưỡng cần phối hợp, trao đổi thống nhất với bác sĩ về những hướng dẫn chế độ vận động, tập luyện để tăng sức cơ, các bài tập phải phù hợp tình trạng bệnh lý và thể trạng người bệnh. Có mối liên quan giữa việc người bệnh sử dụng từ 4 loại thuốc trở lên đến mức độ nguy cơ té ngã. Kết quả này tương đồng với nghiên cứu của Milbrandt B, việc sử dụng từ 4 loại thuốc trở lên, uống thuốc theo toa hoặc không theo toa làm tăng nguy cơ té ngã ở người cao tuổi(9). Tác giả đã lý giải rằng việc sử dụng càng nhiều thuốc càng làm tăng xuất hiện các tác dụng phụ(9). Việc giảm tổng số thuốc mà người bệnh đang sử dụng xuống còn bốn hoặc ít hơn nếu có thể, cũng đã được chứng minh là làm giảm nguy cơ té ngã(15). Nghiên cứu cũng tìm thấy mối liên quan giữa việc sử dụng thuốc huyết áp và mức độ nguy cơ té ngã. Kết quả này giống với nghiên cứu của Woolcott C, thuốc điều trị huyết áp có liên quan đến té ngã(17). Người bệnh sử dụng thuốc hạ áp có nguy cơ té ngã, và trong một vài trường hợp nguy cơ này cao hơn gấp tám lần khi so sánh với các loại thuốc khác(8). Điều dưỡng cần theo dõi huyết áp, ghi nhận triệu chứng không mong muốn như chóng mặt, mệt mỏi, buồn ngủ, lập kế hoạch và thực hiện các can thiệp trên các triệu chứng đó. Đồng thời hướng dẫn chế độ ăn ít natri và kiểm soát cân nặng. Cần Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 5 * 2019 Nghiên cứu Y học Chuyên Đề Điều Dưỡng Kỹ Thuật Y Học 139 lựa chọn thuốc, điều chỉnh liều tối ưu cho từng người bệnh sao cho hạn chế tối đa các tác dụng không mong muốn của thuốc hạ áp. Không tìm thấy mối tương quan giữa giảm thị lực và mức độ nguy cơ té ngã. Nghiên cứu ghi nhận đến 95% người bệnh giảm thị lực trong đó có tới 59% người bệnh có nguy cơ té ngã cao. Giảm thị lực là một trong những thay đổi do quá trình lão hóa gây ra sự giảm ổn định tư thế, tạo điều kiện cho sự té ngã. Nghiên cứu của Remor ghi nhận trong số những người đã té ngã có đến 88,6% bị giảm thị lực(7). Điều dưỡng cần xem thị lực như là một yếu tố để đánh giá nguy cơ té ngã cho người bệnh khi nhập viện. Khi xác định người bệnh có giảm thị lực, hướng dẫn người bệnh khám chuyên khoa mắt để có biện pháp can thiệp phù hợp với nguyên nhân gây giảm thị lực ở từng người bệnh. Như một hạn chế của nghiên cứu, các kết quả không thể đại diện cho tất cả các bối cảnh bệnh viện do cỡ mẫu nhỏ, thời gian nghiên cứu ngắn, đặc điểm người bệnh chưa mang tính đại diện cao. KẾT LUẬN Ứng dụng thang đo Morse trong lâm sàng giúp điều dưỡng định hướng, xác định mức độ nguy cơ té ngã. Ba yếu tố liên quan đến mức độ nguy cơ té ngã ở người bệnh cao tuổi điều trị nội trú là sử dụng từ 4 loại thuốc trở lên, thuốc huyết áp và vật lý trị liệu. Trước những nguy cơ mà người cao tuổi gặp phải trong thời gian nằm viện, điều dưỡng cần nhấn mạnh tầm quan trọng của người thân bên cạnh người bệnh như là một biện pháp tốt trong việc ngăn ngừa té ngã, đặc biệt là ở những người có nguy cơ cao. Bệnh viện cần xem xét và áp dụng một thang đo để đánh giá nguy cơ té ngã ở người bệnh khi nhập viện. Lập kế hoạch đào tạo cho điều dưỡng về thực hành sử dụng thang đo này. Thiết lập các hướng dẫn can thiệp điều dưỡng phù hợp với từng mức độ nguy cơ té ngã và với các yếu tố liên quan đã xác định. TÀI LIỆU THAM KHẢO 1. American Geriatrics Society, British Geriatrics Society, American Academy of Orthopaedic Surgeons Panel on Falls Prevention (2001). "Guideline for the Prevention of Falls in Older Persons". J Am Geriatr Soc, 49(5):664–72. 2. Bộ y tế (2008). "94 quy trình kỹ thuật y học cổ truyền". Cục xuất bản- Văn hóa thông tin, 1:28-98. 3. Chu JJ, Chen XJ, Shen SS, et al (2015). "A poor performance in comprehensive geriatric assessment is associated with increased fall risk in elders with hypertension: a cross-sectional study". J Geriatr Cardiol, 12(2):113-8. 4. Đặng Trọng Thanh (2016). Báo cáo chung tổng quan ngành Y tế năm 2016- Hướng tới mục tiêu già hoá khoẻ mạnh ở Việt Nam. Bộ Y tế Việt Nam, pp 66-94. 5. Dionyssiotis Y (2012). "Analyzing the problem of falls among older people". Int J Gen Med, 5:805-13. 6. Falcao RMM, Costa K, Fernandes M, et al (2019). "Risk of falls in hospitalized elderly people". Rev Gaucha Enferm, 40:e20180266. 7. Huỳnh Thị Cúc (2014). "Phác đồ điều trị khoa Y dược cổ truyền". Bệnh viện Đa khoa An Phú, pp. 5-9. 8. Mata L, Azevedo C, Policarpo AG, et al (2017). "Factors associated with the risk of fall in adults in the postoperative period: a cross-sectional study". Rev Lat Am Enfermagem, 25:e2904. 9. Milbrandt EB, Angus DC (2009). "Chapter 19. Critical Care". Hazzard's Geriatric Medicine and Gerontology, 340(9):669–676. 10. Painter JA, Elliott SJ (2009). "Influence of Gender on Falls". Physical & Occupational Therapy In Geriatrics, 27(6):387-404. 11. Remor CP, Cruz CB, Urbanetto JS (2014). "Analysis of fall risk factors in adults within the first 48 hours of hospitalization". Rev Gaucha Enferm, 35(4):28-34. 12. Roman de Mettelinge T, Cambier D, Calders P, et al (2013). "Understanding the Relationship between Type 2 Diabetes Mellitus and Falls in Older Adults: A Prospective Cohort Study". PLoS One, 8(6):e67055 13. Sarges NA, Santos M, Chaves EC (2017). "Evaluation of the safety of hospitalized older adults as for the risk of falls". Rev Bras Enferm, 70(4):860-867. 14. Sibley KM, Voth J, Munce SE, et al. (2014). "Chronic disease and falls in community-dwelling Canadians over 65 years old: A population-based study exploring associations with number and pattern of chronic conditions". BMC Geriatr, 14:22 15. Urbanetto de JS, Creutzberg M, Franz F, et al (2013). "Morse Fall Scale: translation and transcultural adaptation for the Portuguese language". Rev Esc Enferm USP, 47(3):569-75. 16. Who (2007). "WHO Global Report on Falls Prevention in Older Age". Ageing and Life Course, Family and Community Health, pp.53. 17. Woolcott JC, Richardson KJ, Wiens MO, et al (2009). "Meta- analysis of the impact of 9 medication classes on falls in elderly persons". Arch Intern Med, 169(21):1952–60. Ngày nhận bài báo: 30/07/2019 Ngày phản biện nhận xét bài báo: 30/08/2019 Ngày bài báo được đăng: 10/10/2019
File đính kèm:
 nguy_co_te_nga_o_nguoi_benh_cao_tuoi_dieu_tri_noi_tru_va_cac.pdf
nguy_co_te_nga_o_nguoi_benh_cao_tuoi_dieu_tri_noi_tru_va_cac.pdf

