Nghiên cứu điều trị phẫu thuật vẹo cột sống vô căn bằng dụng cụ với cấu hình toàn ốc chân cung
Vẹo cột sống (VCS) vô căn là dạng VCS thường gặp nhất, chiếm 3% dân số.3 VCS vô căn được định nghĩa như là một biến dạng của cột sống, biểu hiện bởi cột sống nghiêng sang bên và cố định ở tư thế xoay của cột sống mà không có những nguyên nhân được biết trước đó. Việc điều trị phẫu thuật VCS có thể thực hiện bằng lối vào trước, lối vào sau hay phối hợp cả hai lối tùy theo chỉ định phẫu thuật cho từng trường
hợp vẹo. Cùng với những tiến bộ về y học, các chuyển biến về chỉ định điều trị phẫu thuật, sử dụng dụng cụ và cấu hình dụng cụ đã thay đổi nhiều trong những năm gần đây. Tại Việt Nam, hiện nay chưa có nhiều công trình nghiên cứu về đề tài điều trị phẫu thuật VCS.

Trang 1

Trang 2
Trang 3
Trang 4

Trang 5

Trang 6

Trang 7

Trang 8

Trang 9
Tóm tắt nội dung tài liệu: Nghiên cứu điều trị phẫu thuật vẹo cột sống vô căn bằng dụng cụ với cấu hình toàn ốc chân cung

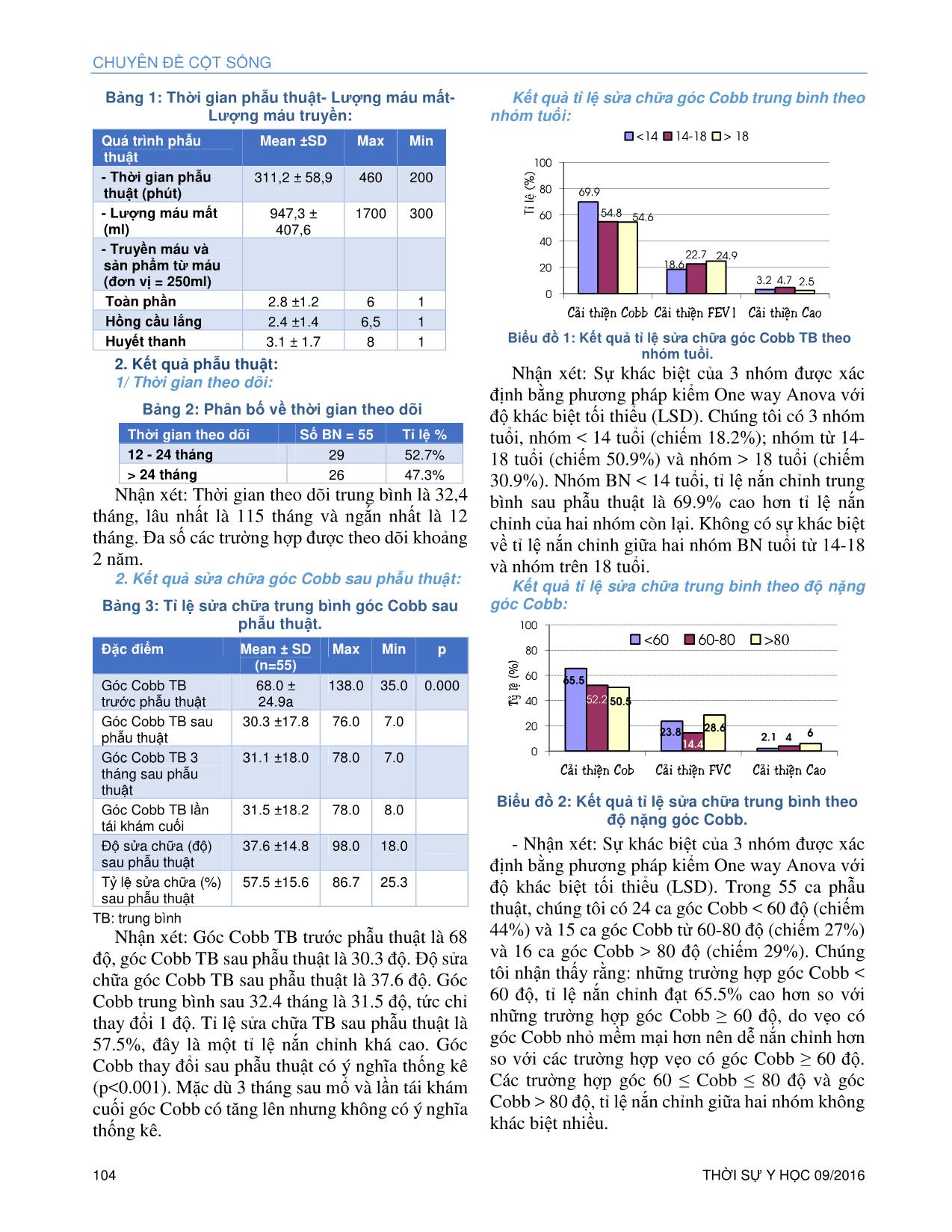
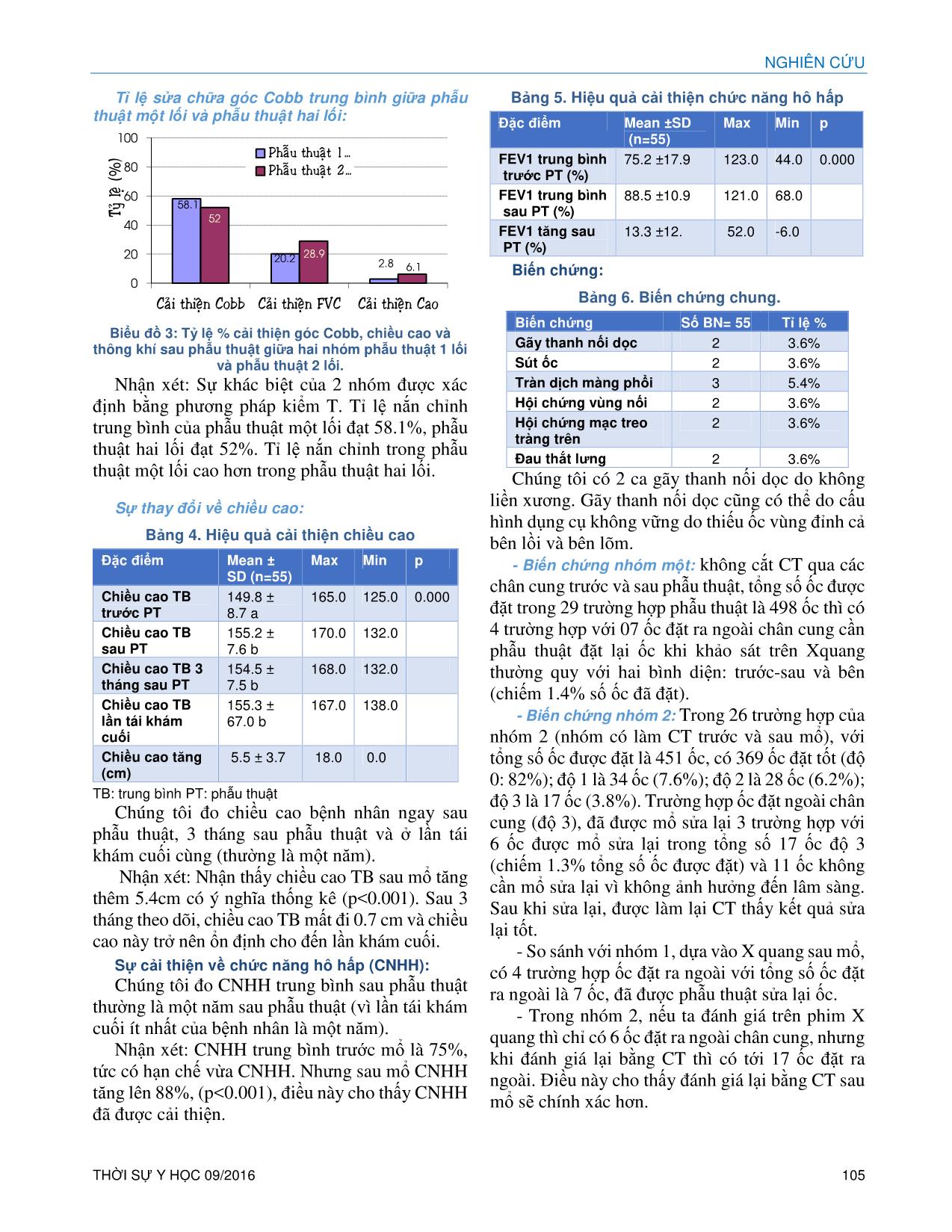
CHUYÊN ĐỀ CỘT SỐNG 102 THỜI SỰ Y HỌC 09/2016 NGHIÊN CỨU ĐIỀU TRỊ PHẪU THUẬT VẸO CỘT SỐNG VÔ CĂN BẰNG DỤNG CỤ VỚI CẤU HÌNH TOÀN ỐC CHÂN CUNG Trần Quang Hiển* Võ Văn Thành* Tóm tắt: Vẹo cột sống (VCS) vô căn là dạng thường gặp nhất. Các tác giả trình bày 55 ca VCS vô căn được phẫu thuật từ năm 2002 đến 2012 tại khoa Cột Sống A, BV Chấn thương Chỉnh hình TP.HCM bằng phương pháp nắn chỉnh lối sau với cấu hình toàn ốc chân cung. Dữ liệu như sau: Thời gian mổ trung bình (ph): 311.2 ± 58,9 (200- 460). Lượng máu mất (ml): 947.3 ± 407.6 (300- 1700). Lượng máu truyền (250ml/ĐV) - Máu toàn phần: 2.8 ±1.2 (1- 6), Hồng cầu lắng: 2.4 ±1.4 (1- 6.5). Huyết thanh: 3.1 ± 1.7 (1- 8). Cobb trung bình trước mổ: 68.0 ± 24.9 (35- 138.0). Cobb trung bình sau mổ: 30.3 ±17.8 (7.0- 76.0). Cobb lúc TD 3 tháng: 31.1 ± 18.0 (7.0- 78.0). Cobb lúc theo dõi lần chót: 31.5 ± 18.2 (8.0- 78.0). Độ sửa góc Cobb sau mổ: 37.6 ± 14.8 (18.0- 98.0). Tỉ lệ sửa sau mổ: 57.5% (25.3- 86.7). Duy trì độ nắn chỉnh tốt lúc theo dõi cuối cùng. Theo dõi 32.4 tháng (12- 115). Cấu hình toàn ốc chân cung rất đáng tin cậy trong phẫu thuật nắn chỉnh VCS vô căn. Từ khóa: VCS vô căn, cấu hình toàn ốc chân cung, phẫu thuật nắn chỉnh VCS, góc Cobb Abstract: THE SURGICAL MANAGEMENT FOR IDIOPATHIC SCOLIOSIS BY POSTERIOR CORRECTION FIXATION WITH WHOLE PEDICLE SCREW CONSTRUCT Idiopathic scoliosis is the most frequent form of spinal deformity. The authors present a group of 55 patients operated from 2002 to 2011 in Spinal Surgery Department A, Hospital for Trauma Orthopedics, HCMC, Viet Nam by surgical management by posterior correction with whole pedicle screw construct.The data is as followed: Mean surgical time (mn): 311,2 ± 58,9 (200- 460). Blood loss (ml): 947.3 ± 407.6 (300- 1700). Blood transfusion (250ml/unit)- whole blood: 2.8 ±1.2 (1- 6), concentrated RBC: 2.4 ±1.4 (1- 6.5). Serum: 3.1 ± 1.7 (1- 8). Mean pre-op Cobb: 68.0 ± 24.9 (35- 138.0). Mean post-op Cobb: 30.3 ±17.8 (7.0- 76.0). Cobb at FU 3 months: 31.1 ± 18.0 (7.0- 78.0). Cobb at final FU: 31.5 ± 18.2 (8.0- 78.0). Cobb correction at post-op: 37.6 ± 14.8 (18.0- 98.0). Correction rate at post-op: 57.5% (25.3- 86.7). Cobb at FU 3 months: 31.1 ±18.0 (7.0- 78.0). Cobb at final FU: 31.5 ± 18.2 (8.0- 78.0). Good maintenance of correction at final FU. FU: 32.4 months (12- 115).The whole pedicle screw constructis very reliable for the correction of idiopathic scoliosis. Đặt vấn đề: Vẹo cột sống (VCS) vô căn là dạng VCS thường gặp nhất, chiếm 3% dân số.3 VCS vô căn được định *Khoa Cột Sống A, Bệnh Viện Chấn thương Chỉnh hình Email: dr.tranquanghien@gmail.com (Công trình nghiên cứu của Khoa Cột Sống A- PGS TS BS Võ Văn Thành, BV Chấn thương Chỉnh hình, TP. HCM, Việt Nam) nghĩa như là một biến dạng của cột sống, biểu hiện bởi cột sống nghiêng sang bên và cố định ở tư thế xoay của cột sống mà không có những nguyên nhân được biết trước đó. Việc điều trị phẫu thuật VCS có thể thực hiện bằng lối vào trước, lối vào sau hay phối hợp cả hai lối tùy theo chỉ định phẫu thuật cho từng trường hợp vẹo. Cùng với những tiến bộ về y học, các chuyển biến về chỉ định điều trị phẫu thuật, sử dụng dụng cụ và cấu hình dụng cụ đã thay đổi nhiều trong những năm gần đây. Tại Việt Nam, hiện nay chưa có nhiều công trình nghiên cứu về đề tài điều trị phẫu thuật VCS. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU 1. Đối tượng nghiên cứu: Những bệnh nhân VCS vô căn có góc Cobb ≥ 40 độ, được khám và điều trị phẫu thuật tại khoa Cột sống A, Bệnh viện Chấn Thương Chỉnh Hình- TP.HCM trong thời gian từ tháng 4 năm 2002 đến tháng 4 năm 2011. Tiêu chuẩn chọn bệnh: - 55 bệnh nhân bị VCS vô căn có góc Cobb ≥ 40 độ, điều trị phẫu thuật chỉnh vẹo lối sau bằng dụng cụ có cấu hình toàn ốc chân cung tại Khoa Cột Sống A Bệnh viện Chấn Thương Chỉnh Hình, TP.HCM trong thời gian từ tháng 4 năm 2002 đến tháng 4 năm 2011. Tiêu chuẩn loại trừ: - Các trường hợp VCS có nguyên nhân như: VCS bẩm sinh, VCS do bệnh lý thần kinh cơ, do u sợi thần kinh, do rối loạn trung mô như Marfan, do sốt bại liệt. - VCS thứ phát do lao, do thoái hóa, do chấn thương như gãy cột sống, do bướu. 2. Phương pháp nghiên cứu: - Đây là nghiên cứu quan sát, mô tả tiến cứu có theo dõi dọc theo mẫu bệnh án thống nhất. Chỉ định phẫu thuật: - Tất cả các trường hợp VCS vô căn có góc Cobb ≥ 40 độ. NGHIÊN CỨU THỜI SỰ Y HỌC 09/2016 103 Chống chỉ định: - Các trường hợp VCS không phải vô căn. - VCS thứ phát do lao, do thoái hóa, do gãy cột sống, do bướu. Xác định thì phẫu thuật: - Đối với VCS mềm, chỉ cần phẫu thuật lối sau và sửa chữa một thì. - Đối với VCS có đường cong lớn (góc Cobb >70 độ) và cứng nhắc, chúng tôi phẫu thuật hai thì. Phương pháp phẫu thuật: Phương pháp vô cảm và tư thế bệnh nhân: - Bệnh nhân được gây mê nội khí quản, kê bệnh nhân nằm sấp. Vô trùng và trải ra vùng mổ. Ti ... ối. Kết quả tỉ lệ sửa chữa trung bình theo độ nặng góc Cobb: - Những trường hợp góc Cobb < 60 độ, tỉ lệ nắn chỉnh đạt 65.5% cao hơn so với những trường hợp góc 60 ≤ Cobb≤ 80 độ (tỉ lệ nắn chỉnh là 52.2%) và góc Cobb > 80 độ (tỉ lệ nắn chỉnh là 50.5%). Tỉ lệ nắn chỉnh trường hợp góc Cobb < 60 độ cao hơn có thể do vẹo có góc Cobb nhỏ, cột sống mềm mại nên dễ nắn chỉnh hơn khi so với các trường hợp vẹo có góc Cobb ≥ 60 độ. - Các trường hợp góc 60 ≤ Cobb≤ 80 độ và góc Cobb > 80 độ, tỉ lệ nắn chỉnh giữa hai nhóm không khác biệt nhiều. Kết quả tỉ lệ sửa chữa góc Cobb trung bình giữa phẫu thuật một lối và phẫu thuật hai lối: Tỉ lệ nắn chỉnh trong phẫu thuật một lối cao hơn trong phẫu thuật hai lối, nhưng hai tỉ lệ nắn chỉnh này không chênh lệch nhiều (chỉ 6%), điều này cho thấy hiệu quả của việc cắt đĩa giải phóng lối trước. Sự thay đổi của góc Cobb sau phẫu thuật và hiệu quả của cấu hình dụng cụ: - Với thời gian theo dõi trung bình của là 32.4 tháng, nhận thấy: sự chênh lệch góc Cobb ngay sau mổ và khi theo dõi ở lần tái khám cuối là 1.2 độ (với p < 0.001). Sự thay đổi này là không đáng kể và điều này cho thấy sự ổn định của góc Cobb theo thời gian. Vì thế, cấu hình dụng cụ toàn ốc chân cung là một cấu hình vững. Cấu hình dụng cụ vững giúp xương hàn tốt, xương hàn tốt giúp ổn định góc Cobb sau phẫu thuật. Thay đổi chiều cao sau phẫu thuật: Trong 55 trường hợp nghiên cứu, chúng tôi nhận thấy: chiều cao trung bình sau phẫu thuật tăng thêm 5.4 cm, chiều cao này sau 3 tháng mất đi 1cm, nhưng sau đó ổn định và không thay đổi đến khi theo dõi lâu dài. Sự ổn định chiều cao khi theo 0 50 100 Moùc-oác OÁC 45.7 52 56 57.5 Ty û le ä(% ) Thaønh LijenQvist Lenke Hieån 0 50 100 SUK LIJEN LENKE SHUF HIEÅN 72 55.8 70 80 57.5 Ty û le ä ( % ) CHUYÊN ĐỀ CỘT SỐNG 108 THỜI SỰ Y HỌC 09/2016 dõi lâu dài chứng tỏ cấu hình dụng cụ toàn ốc chân cung là cấu hình vững chắc, giúp ổn định góc Cobb và ổn định chiều cao. Thay đổi chức năng hô hấp: - Có sự cải thiện về chức năng hô hấp (CNHH) sau phẫu thuật (FEV1 trung bình tăng 13.3%) nhờ thể tích lồng ngực được cải thiện sau phẫu thuật. - Sự cải thiện về CNHH ở nhóm tuổi từ 14-18 và nhóm trên 18 tuổi được xem gần giống nhau và cao hơn nhóm dưới 14 tuổi do sự nhận thức còn hạn chế nên việc tập thở cũng như tập VLTL sau phẫu thuật không tích cực. - Trong 3 nhóm phân theo độ nặng của góc Cobb, nhóm góc Cobb > 80 độ có CNHH cải thiện nhiều nhất (28.6%) và nhóm góc Cobb từ 60-80 độ cải thiện CNHH ít nhất (14.4%). Ở bệnh nhân VCS nặng có góc Cobb > 80 độ, thường lồng ngực bị biến dạng nặng nên CNHH trước phẫu thuật giảm nhiều. Vì thế, sau khi nắn chỉnh thể tích lồng ngực được cải thiện, giúp CNHH cải thiện tốt hơn hai nhóm còn lại. - Sự cải thiện về CNHH trong phẫu thuật hai lối là 28.9% cao hơn trong phẫu thuật một lối (20.2%) vì trong phẫu thuật hai lối VCS thường rất nặng, lồng ngực biến dạng nhiều nên sau phẫu thuật thể tích lồng ngực cải thiện nhiều, từ đó cải thiện CNHH. Biến chứng: Trong tổng số 55 trường hợp phẫu thuật, chúng tôi không có trường hợp nào nhiễm trùng, cũng như không có trường hợp liệt hạ chi hay tử vong sau phẫu thuật. Tuy nhiên, chúng tôi có: - Ba trường hợp bị bung ốc đầu trên là do kích thước chân cung quá nhỏ (một vài trường hợp chân cung dẹt, xem như không có chân cung), nên khi đặt ốc chân cung bị vỡ, ốc không vững nên bung ra. - Ba trường hợp bị tràn máu màng phổi sau phẫu thuật do dụng cụ banh để làm rộng phẫu trường gây thủng màng phổi, nên được mổ dẫn lưu màng phổi ngay sau khi phát hiện. - Có 2 trường hợp bị gãy thanh nối doc sau phẫu thuật một năm có thể do xương hàn không tốt (chiếm 3,6% các trường hợp biến chứng) hoặc do cấu hình dụng cụ không đủ vững do đặt ít ốc. - Có 2 trường hợp bị Hội chứng vùng nối ở vùng ngực do chúng tôi hàn xương ở đoạn trên thấp. Một trường hợp chúng tôi phải mổ lại, cố định dụng cụ và hàn xương dài thêm 7 tháng sau đó. - Có 2 trường hợp đau lưng (3.6%), một do cố định dụng cụ và hàn xương quá dài đến ngang thắt lưng 4, một do bị hội chứng vùng nối. - Chúng tôi có 2 trường hợp Hội chứng Mạc treo tràng trên sau phẫu thuật (3.6%) do nắn chỉnh quá nhiều. Biến chứng đặt ốc ra ngoài chân cung: - Trong nhóm 1 (không cắt CT qua các chân cung trước và sau phẫu thuật), tỉ lệ các trường hợp ốc đặt ngoài chân cung là 13,7%, của nhóm 2 (cắt CT qua các chân cung trước và sau phẫu thuật) là 11,4%. - Nhóm 1 ta đánh giá ốc ngoài chân cung dựa trên phim X quang thường quy. Với tổng số ốc là 498 ốc được đặt trong 29 trường hợp phẫu thuật, có 7 ốc đặt ra ngoài chân cung cần đặt lại (chiếm 1.4% số ốc đã đặt). - Dựa vào phân loại của Rao13,14 trong 26 trường hợp phẫu thuật của nhóm 2, với tổng số ốc được đặt là 451 ốc, có 369 ốc đặt tốt (độ 0: 82%); độ 1 là 34 ốc (7.6%); độ 2 là 28 ốc (6.2%); độ 3 là 17 ốc (3.8%). - So sánh với nhóm 1, dựa vào X-quang sau mổ, ta có tổng số ốc đặt ra ngoài là 7 ốc (chiếm 1.4% số ốc được đặt) được phẫu thuật sửa lại ốc. Trong nhóm 2, nếu ta đánh giá trên phim X-quang thì chỉ có 6 ốc đặt ra ngoài chân cung (chiếm 1.3% số ốc đã đặt), nhưng khi đánh giá lại bằng CT thì có tới 17 ốc đặt ra ngoài. Điều này cho thấy đánh giá lại bằng CT sau mổ sẽ chính xác hơn. - Ốc đặt ngoài chân cung phần lớn do đặt ốc sai, hoặc có thể do vỡ chân cung hoặc chân cung rất nhỏ và dẹt lại. Trong trường hợp chân cung dẹt, chúng tôi cố gắng đặt ốc ngoài chân cung, trong thân đốt theo phương pháp “In – Out – In”. Về tỉ lệ nắn chỉnh : - Đa số các trường hợp phẫu thuật chúng tôi đạt kết quả nắn chỉnh tốt, với 84% các trường hợp có góc Cobb trung bình là 64.2 độ, kết quả nắn chỉnh trung bình là 61.8%, đây là kết quả tốt vì tỉ lệ nắn chỉnh trên 40%. Tuy nhiên, chúng tôi có 16% trường hợp tỉ lệ nắn chỉnh trung bình là 35.2%, kết quả này là kết quả nắn chỉnh trung bình (nắn chỉnh từ 20-40%) do bệnh nhân có góc Cobb quá lớn (góc Cobb TB 87 độ) và đường cong cứng, nên làm hạn chế khả năng nắn chỉnh. Không có trường hợp nào tỉ lệ nắn chỉnh dưới 20% nên không có trường hợp xấu. Về hàn xương: - Dựa vào các tiêu chuẩn đánh giá hàn xương NGHIÊN CỨU THỜI SỰ Y HỌC 09/2016 109 của tác giả Lee8 trên phim Xquang, hầu hết các trường hợp phẫu thuật của chúng tôi đều không phát hiện di động và không thấy khoảng trống chỗ ghép xương, chứng tỏ xương hàn tốt (đạt 96.4%). Có 2 trường hợp bị gãy thanh nối dọc, có thể do cấu hình dụng cụ không đủ vững (do đặt ít ốc) hoặc do xương ghép không đủ, làm hạn chế khả năng liền xương. Chúng tôi thường lấy ghép mào chậu để hàn xương cho bệnh nhân. Tuy nhiên, những bệnh nhân nhỏ người, mào chậu nhỏ, xương ghép có thể sẽ không đủ nhiều nên ảnh hưởng đến sự hàn xương. Chúng tôi không sử dụng xương ghép đồng loại trong nghiên cứu này. Về đánh giá kết quả theo SRS: - Với điểm số đau lưng-thắt lưng trung bình trước phẫu thuật là 3.7, nghĩa là có 26% các trường hợp đau lưng-thắt lưng trước phẫu thuật. Sau phẫu thuật, điểm số đau trung bình là 4.5, nghĩa là chỉ có 10% trường hợp bệnh nhân than đau lưng-thắt lưng, điều này cho thấy tình trạng đau lưng-thắt lưng cải thiện 16% các trường hợp sau phẫu thuật. - Điểm số trung bình vóc dáng bên ngoài của bệnh nhân trước phẫu thuật là: 3.1 ± 0.3, tức có 62% bệnh nhân cảm thấy mình nhìn đẹp. Sau phẫu thuật, điểm số trung bình là 4.0 ± 0.4, tức có 80% tự thấy mình đẹp, nghĩa là có 18% tăng thêm việc tự nhận thấy vóc dáng mình đẹp. - Điểm số trung bình ảnh hưởng của vẹo đến sinh hoạt hằng ngày trước phẫu thuật là 4.4 ± 0.1, chiếm 88% các trường hợp VCS và sau phẫu thuật là 4.5 ± 0.2, chiếm 90% các trường hợp. Điều này cho thấy không có sự khác biệt trước và sau phẫu thuật về những ảnh hưởng của VCS đến sinh hoạt hằng ngày của bệnh nhân. - Với điểm số trung bình vóc dáng bên ngoài của bệnh nhân trước phẫu thuật là 3.1, tức có 62% bệnh nhân cảm thấy mình nhìn đẹp, không mặc cảm với dáng vóc của mình. Sau phẫu thuật, điểm số trung bình là 4.0, tức có 80% tự thấy mình đẹp, nghĩa là có 18% tăng thêm việc tự nhận thấy vóc dáng mình đẹp. - Không có sự thay đổi nhiều về những ảnh hưởng của vẹo đến các sinh hoạt hằng ngày của bệnh nhân như liệt không thể đi lại được. Với điểm số trung bình trước phẫu thuật là 4.4 (chiếm 88% các trường hợp) và sau phẫu thuật là 4.5 (chiếm 90% các trường hợp), ta nhận thấy VCS không ảnh hưởng đến các sinh hoạt hằng ngày của bệnh nhân. - Đa số bệnh nhân VCS đều mặc cảm về tình trạng bệnh tật của mình. Nhìn vào biểu đồ 5, sau phẫu thuật có 90% bệnh nhân (với điểm số trung bình về tâm lý bệnh nhân là 4.5 điểm) cảm thấy tự tin hơn, không cảm thấy mặc cảm về bệnh tật của mình. Điểm số trung bình về sinh hoạt vận động hằng ngày là: 4.2 ± 0.4 (5-4), tức có 84% các trường hợp sau điều trị phẫu thuật VCS không làm thay đổi các hoạt động hằng ngày. - Chúng tôi có có 92% bệnh nhân hài lòng về kết quả điều trị (với điểm số trung bình về sự hài lòng sau phẫu thuật là 4.6 điểm), đây là kết quả thành công cao. Đa số bệnh nhân đều hài lòng với kết quả điều trị, thỏa mãn về mặt thẩm mỹ, đều có thể quay lại các công việc sinh hoạt hằng ngày. KẾT LUẬN 1/ Về kết quả điều trị VCS vô căn bằng cấu hình toàn ốc chân cung: - Với cấu hình toàn ốc chân cung, tỉ lệ nắn chỉnh trung bình là 57.5%, đây là tỉ lệ nắn chỉnh cao. Tỉ lệ nắn chỉnh này cao hơn tỉ lệ nắn chỉnh của các cấu hình khác như cấu hình toàn móc hay cấu hình lai móc-ốc. + Tỉ lệ nắn chỉnh vẹo đạt hiệu quả cao hơn nếu bệnh nhân trẻ < 14 tuổi và góc Cobb < 60 độ, do cột sống còn mềm dẻo và góc Cobb không quá lớn nên dễ nắn chỉnh. + Trong trường hợp góc Cobb > 80 độ và cứng, phẫu thuật cắt đĩa giải phóng lối trước giúp phẫu thuật lối sau đạt tỉ lệ nắn chỉnh tương đương phẫu thuật một lối. + Góc Cobb trung bình trước mổ là 68 độ, góc Cobb trung bình ngay sau mổ là 30.3 độ và góc Cobb trung bình ở lần tái khám cuối là 31.5 độ. Góc Cobb trung bình sau phẫu thuật và ở lần tái khám cuối chỉ thay đổi 1.2 độ, điều này chứng tỏ góc Cobb không thay đổi nhiều theo thời gian. Vậy, cấu hình toàn ốc chân cung giúp ổn định cấu hình dụng cụ, từ đó giúp xương hàn tốt. - Với FEV1 trung bình trước phẫu thuật: 75.2% và ở lần tái khám cuối là 88.5%, cho thấy có sự cải thiện về chức năng hô hấp sau phẫu thuật (FEV1 trung bình tăng 13.3%). Nhờ nắn chỉnh vẹo tốt, thể tích lồng ngực được cải thiện, giúp cải thiện CNHH sau phẫu thuật. - Với chiều cao TB tăng thêm sau phẫu thuật là 5.4 cm, chiều cao này sau 3 tháng mất đi 1cm, nhưng sau đó ổn định và không thay đổi đến khi theo dõi lâu dài. Vậy, cấu hình dụng cụ toàn ốc chân cung giúp duy trì và ổn định chiều cao bệnh nhân. CHUYÊN ĐỀ CỘT SỐNG 110 THỜI SỰ Y HỌC 09/2016 - Điểm số TB về tâm lý bệnh nhân sau phẫu thuật là 4.5 điểm (thang điểm tối đa là 5 điểm), có 90% bệnh nhân cảm thấy tự tin hơn, không mặc cảm về bệnh tật của mình. Điều này chứng tỏ: điều trị phẫu thuật VCS mang lại hiệu quả về mặt tâm lý, thẩm mỹ cho bệnh nhân. 2/ Về lợi điểm và biến chứng của phương pháp này: - Với tỉ lệ hàn xương đạt 96% cho thấy cấu hình dụng cụ toàn ốc chân cung là cấu hình vững, góp phần giúp tỉ lệ hàn xương đạt kết quả cao, đảm bảo góc Cobb được ổn định theo thời gian. - Không có biến chứng quan trọng nào liên quan đến điều trị phẫu thuật lối sau với cấu hình ốc chân cung cũng như trong quá trình theo dõi lâu dài. Tỉ lệ ốc nằm ngoài chân cung khi đánh giá trên CT cao hơn khi đánh giá dựa trên phim X quang thường quy. - Với kết quả điều trị trên, chúng tôi có 84% bệnh nhân đạt kết quả tốt, bệnh nhân hài lòng với kết quả điều trị và 16% bệnh nhân đạt kết quả TB, bệnh nhân tương đối hài lòng với kết quả điều trị, không có trường hợp nào kết quả xấu. Đây là kết quả tương đối cao trong điều trị. TÀI LIỆU THAM KHẢO 1. Andrew A. Merola (2002), “A Multicenter Study of the Outcomes of the Surgical Treatment Of Adolescent Idiopathic Scoliosis Using the Scoliosis Research Society (SRS) Outcome Instrument”, SPINE 27, 18, pp. 2046– 2051. 2. Coe JD, Arlet V, Donaldson W, et al (2006), “Complications in spinal fusion for Adolescent Idiopathic Scoliosis in the new millennium. A report of the Scoliosis Research Society Morbidity and Mortality Committee”, Spine (2006); 31(3); pp 345-349. 3. Devlin VJ(2012), “Idiopathic Scoliosis”, Spine secrets Plus, chapter 39, pp.268-277. 4. Harrington P.R. (1960), “Surgical instrumentation for management of scoliosis”, J. Bone Joint Surg, 42A, pp. 1448. 5. Harrington P.R. (1962), “Treatment of scoliosis: correction and internal fixation by spine instrumentation”, J. Bone Joint Surg, 44A, pp. 591 – 610. 6. Kim YJ, Lenke LG (2006), “Comparative Analysis of Pedicle Screw Versus Hybrid Instrumentation in Posterior Spinal Fusion of Adolescent Idiopathic Scoliosis”, Spine 31, 3, pp. 291–298. 7. Kim YJ, Lenke LG (2006), “Comparative Analysis of Pedicle Screw Versus Hybrid Instrumentation in Posterior Spinal Fusion of Adolescent Idiopathic Scoliosis”, Spine 31, 3, pp. 291–298. 8. Lee C.K, Paul Vessa (1995), “Chronic disabling low back pain syndrome caused by internal disc derangements. The results of disc excision and PLIF”. Spine, 20 (3), pp.356-361. 9. Liljenqvist U, Lepsien U, Hackenberg L, Niemeyer T; Halm H (2002), “Comparitive analysis of pedicle screw and hook instrumentation in posterior correction and fusion of idiopathic thoracic scoliosis”, Eur Spine J 11(4), pp. 336-343. 10. Lonstein JE (2006), “Scoliosis, Surgical versus Nonsurgical Treatment”, Clinical Orthopaedics and Related Research, 443, pp. 248–259. 11. Lonstein J.E. (1995), “Idiopathic scoliosis”, Textbook of scoliosis and other spinal deformities, chapter 11, pp. 219 – 256. 12. Lonstein JE, Carlson JM (1984): “The prediction of curve progression in untreated idiopathic scoliosis during growth”. JBJS 66A, pp. 1061-1071. 13. Rao G, Brodke DS, Rondina M, Dailey AT (2002), “Comparison of computerized tomography and direct visualization in thoracic pedicle screw placement”. J Neurosurg 97(2, Suppl), pp. 223-226. 14. Rao G, Brodke DS, Rondina M, Bacchus K, Dailey AT (2003), “ Inter- and intraobserver reliability of computed tomography in assessment of thoracic pedicle screw placement”. Spine (Phila Pa 1976) 2003; 28(22), pp. 2527- 2530. 15. Shufflebarger HL; Geck MJ; Clark CE (2004), “Department The posterior approach for lumbar and thoracolumbar adolescent idiopathic scoliosis: posterior shortening and pedicle screws”, Spine 29 (3), pp. 269-76. 16. Suk S et al (1995), “Segmental screw fixation in the treatment of thoracic idiopathic scoliosis”, Spine 20, pp. 1399-1405.
File đính kèm:
 nghien_cuu_dieu_tri_phau_thuat_veo_cot_song_vo_can_bang_dung.pdf
nghien_cuu_dieu_tri_phau_thuat_veo_cot_song_vo_can_bang_dung.pdf

