Một số yếu tố liên quan với tình trạng sử dụng nhiều thuốc trên người cao tuổi điều trị tại bệnh viện lão khoa trung ương
Sử dụng nhiều loại thuốc là tình trạng khá phổ biến trên người cao tuổi. Sử dụng nhiều thuốc có thể là cần
thiết, nhưng cũng có thể liên quan đến gia tăng các biến cố bất lợi. Mục tiêu nghiên cứu nhằm xác định một số yếu
tố liên quan với tình trạng sử dụng nhiều thuốc trên người cao tuổi điều trị ngoại trú tại bệnh viện Lão khoa Trung
ương. Nghiên cứu mô tả cắt ngang trên 475 bệnh nhân cao tuổi đến khám tại Khoa khám bệnh, bệnh viện Lão
khoa Trung ương. Sử dụng nhiều thuốc được định nghĩa là sử dụng từ 5 loại thuốc trở lên trong 1 đơn thuốc. Tuổi
trung bình của đối tượng nghiên cứu là 71,15 ± 7,09. Nữ chiếm 56,4%. Tỷ lệ sử dụng nhiều thuốc là 59,2%. Các
yếu tố nguy cơ gia tăng tỷ lệ sử dụng nhiều thuốc bao gồm giới (nữ), trình độ chuyên môn của bác sĩ, tình trạng đa
bệnh lý. Không có mối liên quan giữa các yếu tố tuổi, chỉ số khối cơ thể, chất lượng cuộc sống, hội chứng dễ bị tổn
thương với tình trạng sử dụng nhiều thuốc. Theo kết quả nghiên cứu, tỷ lệ sử dụng nhiều thuốc là khá cao. Xây
dựng các chương trình giáo dục liên quan đến việc kê đơn trên người cao tuổi cho các nhân viên y tế là cần thiết.

Trang 1

Trang 2
Trang 3
Trang 4

Trang 5

Trang 6

Trang 7
Tóm tắt nội dung tài liệu: Một số yếu tố liên quan với tình trạng sử dụng nhiều thuốc trên người cao tuổi điều trị tại bệnh viện lão khoa trung ương

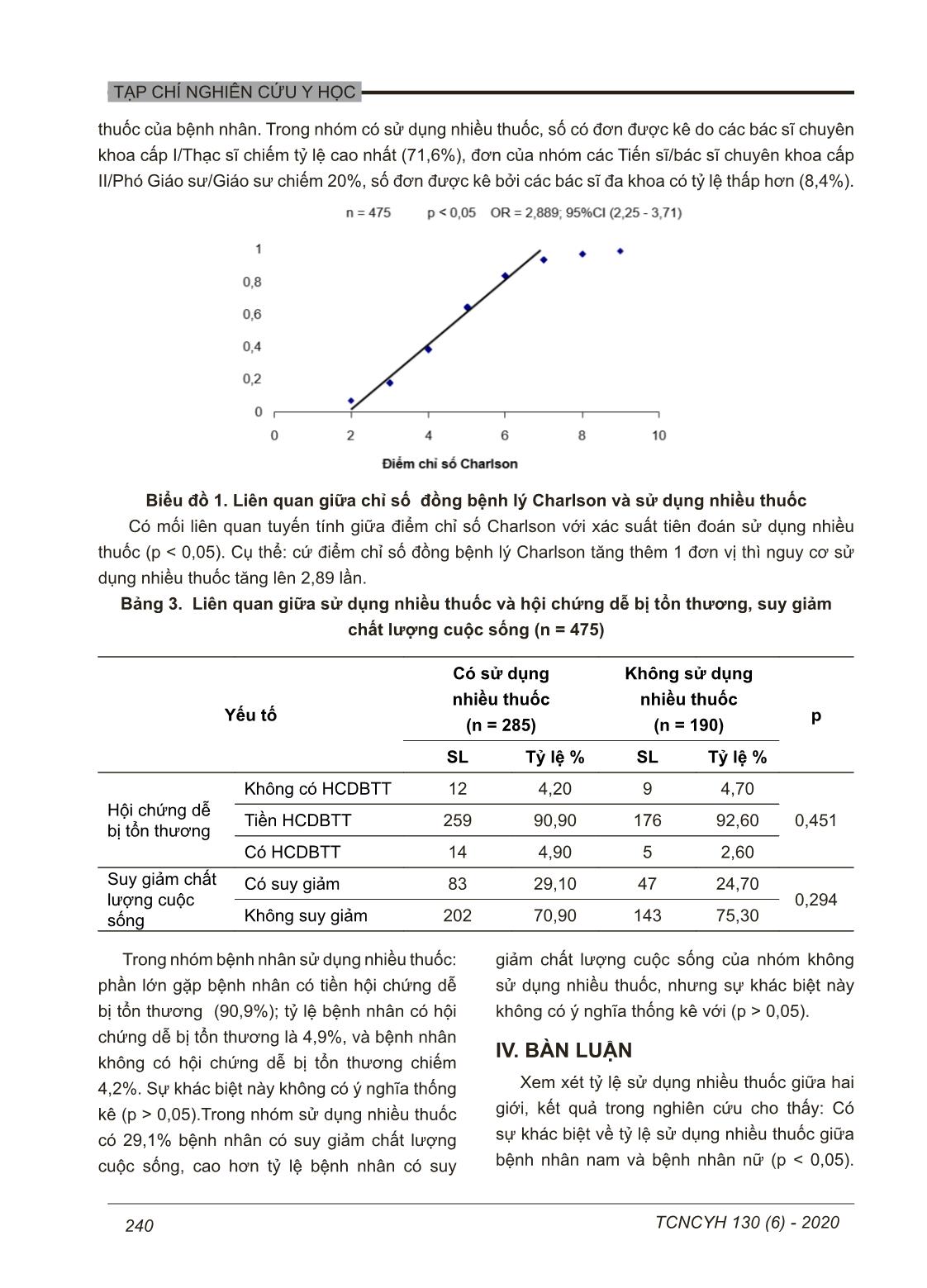
TẠP CHÍ NGHIÊN CỨU Y HỌC TCNCYH 130 (6) - 2020 237 MỘT SỐ YẾU TỐ LIÊN QUAN VỚI TÌNH TRẠNG SỬ DỤNG NHIỀU THUỐC TRÊN NGƯỜI CAO TUỔI ĐIỀU TRỊ TẠI BỆNH VIỆN LÃO KHOA TRUNG ƯƠNG Nguyễn Trung Anh1,2, , Nguyễn Xuân Thanh1,2, Vũ Thị Thanh Huyền1,2, Phạm Thắng² 1Trường Đại học Y Hà Nội 2Bệnh viện Lão Khoa Trung Ương Sử dụng nhiều loại thuốc là tình trạng khá phổ biến trên người cao tuổi. Sử dụng nhiều thuốc có thể là cần thiết, nhưng cũng có thể liên quan đến gia tăng các biến cố bất lợi. Mục tiêu nghiên cứu nhằm xác định một số yếu tố liên quan với tình trạng sử dụng nhiều thuốc trên người cao tuổi điều trị ngoại trú tại bệnh viện Lão khoa Trung ương. Nghiên cứu mô tả cắt ngang trên 475 bệnh nhân cao tuổi đến khám tại Khoa khám bệnh, bệnh viện Lão khoa Trung ương. Sử dụng nhiều thuốc được định nghĩa là sử dụng từ 5 loại thuốc trở lên trong 1 đơn thuốc. Tuổi trung bình của đối tượng nghiên cứu là 71,15 ± 7,09. Nữ chiếm 56,4%. Tỷ lệ sử dụng nhiều thuốc là 59,2%. Các yếu tố nguy cơ gia tăng tỷ lệ sử dụng nhiều thuốc bao gồm giới (nữ), trình độ chuyên môn của bác sĩ, tình trạng đa bệnh lý. Không có mối liên quan giữa các yếu tố tuổi, chỉ số khối cơ thể, chất lượng cuộc sống, hội chứng dễ bị tổn thương với tình trạng sử dụng nhiều thuốc. Theo kết quả nghiên cứu, tỷ lệ sử dụng nhiều thuốc là khá cao. Xây dựng các chương trình giáo dục liên quan đến việc kê đơn trên người cao tuổi cho các nhân viên y tế là cần thiết. I. ĐẶT VẤN ĐỀ Từ khóa: Sử dụng nhiều thuốc, bệnh nhân cao tuổi, yếu tố liên quan Sử dụng nhiều loại thuốc (Polypharmacy- SDNT) được định nghĩa là việc sử dụng đồng thời nhiều loại thuốc khác nhau hoặc sử dụng thuốc vượt quá chỉ định, là một mối quan tâm ngày càng gia tăng ở người cao tuổi.¹ Định nghĩa này thường không bao gồm các loại thuốc sử dụng tại chỗ, thuốc thảo dược, các loại vitamin và khoáng chất. Theo khảo sát của Tiến sĩ Dima Qato và cộng sự tại Học viện Dược Chicago trong năm 2005 và 2006, có 50% người Hoa Kỳ từ 57 đến 85 tuổi dùng nhiều hơn năm loại thuốc. Tỷ lệ dùng hơn năm loại thuốc kê đơn đã tăng lên 35,8% trong hai năm 2010 và 2011. Sử dụng nhiều thuốc thường đi kèm với việc không tuân thủ điều trị. Các nghiên cứu cho thấy tỷ lệ không tuân thủ điều trị tăng cùng với số lượng các loại thuốc được kê đơn.2,3 Bên cạnh đó là tăng nguy cơ xuất hiện các tác dụng phụ không mong muốn, cũng như các hội chứng lão khoa như suy giảm nhận thức, ngã, hội chứng dễ bị tổn thương2 Các nghiên cứu cho thấy các yếu tố gia tăng tỷ lệ sử dụng nhiều thuốc trên người cao tuổi bao gồm có bệnh lý mạn tính như tăng huyết áp, đái tháo đường, bệnh mạch vành, thời gian nằm viện kéo dài, hay dùng vitamin tại nhà, hay dùng thảo dược tại nhà, nhập viện ít nhất một lần trong năm qua, giới tính nữ.⁴ Kết quả từ các nghiên cứu giúp thay đổi hành vi sử dụng nhiều thuốc, cũng như cải thiện chất lượng điều trị và Tác giả liên hệ: Nguyễn Trung Anh, Trường Đại học Y Hà Nội Email: trunganhvlk@gmail.com Ngày nhận: 29/06/2020 Ngày được chấp nhận: 28/07/2020 TẠP CHÍ NGHIÊN CỨU Y HỌC TCNCYH 130 (6) - 2020238 hạn chế các tác dụng không mong muốn trên người cao tuổi Tại Việt nam đã có nghiên cứu về một số yếu tố nguy cơ gia tăng tỷ lệ sử dụng nhiều thuốc trên bệnh nhân xuất viện. Tuy nhiên nghiên cứu về các yếu tố liên quan đến sử dụng nhiều thuốc trên đối tượng bệnh nhân ngoại trú còn hạn chế. Do vậy chúng tôi tiến hành nghiên cứu với mục tiêu xác định một số yếu tố liên quan với tình trạng sử dụng nhiều thuốc trên người cao tuổi điều trị tại bệnh viện Lão khoa Trung Ương. II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP 1. Đối tượng Người cao tuổi từ tuổi 60 trở lên đến khám tại khoa Khám bệnh - Bệnh viện Lão khoa Trung Ương. Tiêu chuẩn lựa chọn: Bệnh nhân từ 60 tuổi trở lên; có tình trạng tinh thần tỉnh táo và đủ năng lực để trả lời các câu hỏi trong phiếu điều tra; tự nguyện tham gia nghiên cứu. Tiêu chuẩn loại trừ: không có khả năng giao tiếp, người có vấn đề về tâm thần; không đồng ý tham gia nghiên cứu. 2. Phương pháp Thiết kế nghiên cứu: Nghiên cứu mô tả cắt ngang. Thời gian nghiên cứu: Từ tháng 10/2016 đến tháng 9/2017 Địa điểm nghiên cứu: Tại khoa Khám Bệnh - Bệnh viện Lão khoa Trung Ương. Phương pháp chọn mẫu và cỡ mẫu: Chọn mẫu theo công thức tính cỡ mẫu một tỷ lệ. Áp dụng công thức: n d p(1 p)z12 22= - - a Z1-α/2: Hệ số giới hạn tin cậy, với mức ý nghĩa thống kê α (α = 0,05 tương ứng với giá trị của Z1-α/2 = 1,96 với độ tin cậy 95%). Với p = 59,24 theo nghiên cứu về tỷ lệ sử dụng nhiều thuốc tại thời điểm xuất viện tại Bệnh viện Lão khoa Trung Ương⁵ cho cỡ mẫu ước tính là 371 bệnh nhân. Trên thực tế chúng tôi lấy 475 bệnh nhân. Các chỉ số nghiên cứu: Biến số về thông tin chung của đối tượng nghiên cứu: tuổi, giới, học vấn, tình trạng hôn nhân, tình trạng sống cùng, chỉ số BMI, bảo hiểm y tế, điều kiện kinh tế, khả năng tự chi trả tiền thuốc, nơi sống. Tiêu chuẩn xác định sử dụng nhiều thuốc: sử dụng đồng thời từ 5 thuốc trong một ngày1 gồm cả thuốc theo đơn và thuốc không cần kê đơn trong 1 tháng trước khi đến khám. Khai thác toàn bộ thuốc điều trị ngoại trú: số lượng thuốc sử dụng đồng thời trong ngày (có đơn của bác sĩ; tự điều trị), các loại thuốc (liệt kê tên thuốc gồm cả thuốc theo đơn và thuốc bổ, vitamin, thực phẩm chức năng, thảo dược), thời gian sử dụng, liều lượng, dị ứng thuốc (phản ứng quá mức của cơ thể trước một loại thuốc, triệu chứng: mày đay, sẩn ngứa, phát ban, sốt...nặng nhất lá sốc phản vệ), tác dụng không mong muốn (tác dụng không định trước của một chế phẩm thuốc xảy ra ở liều thường dùng ở người và liên quan đến đặc tính dược lý của thuốc (Ví dụ: tác dụng không mong muốn khi dùng Coversyl là có thể gây ho khan), quên uống thuốc, tự ý bỏ thuốc, khả năng tự lập uống thuốc (bệnh nhân tự soạn thuốc theo đơn, uống thuốc hoàn toàn, hoặc cần hỗ trợ một phần hay phụ thuốc hoàn toàn vào người chăm sóc). Một số yếu tố liên quan đến sử dụng nhiều thuốc: số lần nhập viện trong 1 năm vừa qua, các bệnh kèm theo, đánh giá tình trạng đa bệnh lý bằng chỉ số đồng mắc của Charlson,⁶ hội chứng dễ bị tổn thương dựa theo năm tiêu chuẩn của Fried 20017 (có từ 3 điểm trở lên là có hội chứng dễ bị tổn thương), chất lượng cuộc sống liên quan đến sức khỏe dựa trên bộ năm câu hỏi về chất TẠP CHÍ NGHIÊN CỨU Y HỌC TCNCYH 130 (6) - 2020 239 lượng cuộc sống theo thang điểm EQ- 5D- 5L.⁸ 3. Xử lý số liệu Các số liệu được xử lý và phân tích bằng phần mềm thống kê y học SPSS 19.0. Sử dụng các thuật toán: tính tỷ lệ phần trăm, tính giá trị trung bình. Sử dụng test χ² để phân tích sự khác biệt giữa các biến. Sự khác biệt có ý nghĩa thống kê khi p < 0,05. 4. Đạo đức nghiên cứu Nghiên cứu đã được thông qua hội đồng đạo đức tại Bệnh viện Lão khoa Trung Ương số 1353 ngày 12/11/2017. III. KẾT QUẢ 1. Đặc điểm chung Tổng số có 475 bệnh nhân tham gia nghiên cứu, tuổi trung bình nhóm đối tượng nghiên cứu là 71,15 ± 7,09 tuổi, thấp nhất là 60 tuổi, cao nhất là 94 tuổi. Tỷ lệ bệnh nhân nữ chiếm 56,4%. Tỷ lệ sử dụng nhiều thuốc là 60%. 2. Một số yếu tố liên quan đền tình trạng sử dụng nhiều thuốc Bảng 1. Liên quan giữa sử dụng nhiều thuốc với giới và nhóm tuổi (n = 475) Biến số Có sử dụng nhiều thuốc Không sử dụng nhiều thuốc p Số bệnh nhân Tỷ lệ % Số bệnh nhân Tỷ lệ % Giới Nam 113 54,6 94 45,4 0,03 Nữ 172 64,2 96 35,8 Nhóm tuổi 60 - 69 128 59 89 41 0,5970 - 79 113 59,2 78 40,8 ≥ 80 44 65,7 23 34,3 Chỉ số khối cơ thể Nhẹ cân 8 2,8 1 0,5 0,17Bình thường 267 93,7 184 96,80 Thừa cân 10 3,5 5 2,60 Có sự khác biệt về tỷ lệ sử dụng nhiều thuốc giữa bệnh nhân nam và bệnh nhân nữ: 54,6% bệnh nhân nam có sử dụng nhiều thuốc, thấp hơn so với bệnh nhân nữ (64,2%). Sự khác biệt này có ý nghĩa thống kê (với p < 0,05). Kết quả nghiên cứu cho thấy tuổi càng cao tỷ lệ sử dụng nhiều thuốc càng tăng. Tỷ lệ sử dụng nhiều thuốc trong nhóm từ 80 tuổi trở lên là cao nhất (65,7%). Sự khác biệt này không có ý nghĩa thống kê (với p > 0,05). Bảng 2. Liên quan giữa sử dụng nhiều thuốc và trình độ chuyên môn của bác sĩ (n = 475) Trình độ bác sĩ Có sử dụng nhiều thuốc Không sử dụng nhiều thuốc p Số lượng Tỷ lệ % Số lượng Tỷ lệ % Bác sĩ đa khoa 24 8,40 33 17,40 0,009BSCKI/Thạc sĩ 204 71,60 117 61,60 BSCKII/Tiến sĩ/ PGS/GS 57 20,00 40 21,00 Tổng 285 100,00 190 100,00 Có mối liên quan có ý nghĩa thống kê giữa trình độ chuyên môn của bác sĩ với việc sử dụng nhiều TẠP CHÍ NGHIÊN CỨU Y HỌC TCNCYH 130 (6) - 2020240 thuốc của bệnh nhân. Trong nhóm có sử dụng nhiều thuốc, số có đơn được kê do các bác sĩ chuyên khoa cấp I/Thạc sĩ chiếm tỷ lệ cao nhất (71,6%), đơn của nhóm các Tiến sĩ/bác sĩ chuyên khoa cấp II/Phó Giáo sư/Giáo sư chiếm 20%, số đơn được kê bởi các bác sĩ đa khoa có tỷ lệ thấp hơn (8,4%). Biểu đồ 1. Liên quan giữa chỉ số đồng bệnh lý Charlson và sử dụng nhiều thuốc Có mối liên quan tuyến tính giữa điểm chỉ số Charlson với xác suất tiên đoán sử dụng nhiều thuốc (p < 0,05). Cụ thể: cứ điểm chỉ số đồng bệnh lý Charlson tăng thêm 1 đơn vị thì nguy cơ sử dụng nhiều thuốc tăng lên 2,89 lần. Bảng 3. Liên quan giữa sử dụng nhiều thuốc và hội chứng dễ bị tổn thương, suy giảm chất lượng cuộc sống (n = 475) Yếu tố Có sử dụng nhiều thuốc (n = 285) Không sử dụng nhiều thuốc (n = 190) p SL Tỷ lệ % SL Tỷ lệ % Hội chứng dễ bị tổn thương Không có HCDBTT 12 4,20 9 4,70 0,451Tiền HCDBTT 259 90,90 176 92,60 Có HCDBTT 14 4,90 5 2,60 Suy giảm chất lượng cuộc sống Có suy giảm 83 29,10 47 24,70 0,294 Không suy giảm 202 70,90 143 75,30 Trong nhóm bệnh nhân sử dụng nhiều thuốc: phần lớn gặp bệnh nhân có tiền hội chứng dễ bị tổn thương (90,9%); tỷ lệ bệnh nhân có hội chứng dễ bị tổn thương là 4,9%, và bệnh nhân không có hội chứng dễ bị tổn thương chiếm 4,2%. Sự khác biệt này không có ý nghĩa thống kê (p > 0,05).Trong nhóm sử dụng nhiều thuốc có 29,1% bệnh nhân có suy giảm chất lượng cuộc sống, cao hơn tỷ lệ bệnh nhân có suy giảm chất lượng cuộc sống của nhóm không sử dụng nhiều thuốc, nhưng sự khác biệt này không có ý nghĩa thống kê với (p > 0,05). IV. BÀN LUẬN Xem xét tỷ lệ sử dụng nhiều thuốc giữa hai giới, kết quả trong nghiên cứu cho thấy: Có sự khác biệt về tỷ lệ sử dụng nhiều thuốc giữa bệnh nhân nam và bệnh nhân nữ (p < 0,05). TẠP CHÍ NGHIÊN CỨU Y HỌC TCNCYH 130 (6) - 2020 241 Trong nhóm tuổi (60 - 69), tỷ lệ sử dụng nhiều thuốc ở nữ là 66,7%, cao hơn nam (47,7%), sự khác biệt có ý nghĩa thống kê (p < 0,05). Một số nghiên cứu đã xác định giới là yếu tố nguy cơ của sử dụng nhiều thuốc.² Kết quả này cũng tương đồng với một nghiên cứu tại Thụy Điển: Nghiên cứu trên toàn bộ dân số toàn quốc, nguy cơ tương đối sử dụng nhiều thuốc của nữ so với nam là 3,1 ở nhóm 20 - 29 tuổi, tiếp đó giảm xuống còn 1,1 ở nhóm từ 70 tuổi trở lên.⁹ Nhiều nghiên cứu cũng chỉ ra tỷ lệ sử dụng nhiều thuốc cao hơn ở nữ giới.² Kết quả nghiên cứu cho thấy tuổi càng cao tỷ lệ sử dụng nhiều thuốc càng cao. Nhiều nghiên cứu trên thế giới cũng đã cho thấy số lượng trung bình các loại thuốc tăng lên cùng với tuổi, vì tuổi là một trong những yếu tố nguy cơ phổ biến nhất cho tình trạng sử dụng nhiều thuốc. Tuổi càng cao, tỷ lệ mắc các bệnh càng tăng, dẫn đến một tỷ lệ lớn các loại thuốc được chỉ định điều trị. Một nghiên cứu ở Thụy Điển cũng cho thấy tỷ lệ sử dụng nhiều thuốc tăng từ 18,4% trong độ tuổi 40 đến 49; 30,2% ở nhóm 50 - 59 tuổi; 42,3% ở nhóm 60 - 69 tuổi; 62,4% ở nhóm 70-79 tuổi; 75,1% ở nhóm 80 - 89 tuổi, và cao nhất 77,7% ở nhóm trên 90 tuổi.⁹ Trong số những bệnh nhân sử dụng nhiều thuốc, có 93,7% thuộc nhóm có chỉ số khối cơ thể bình thường, 3,5% thuộc nhóm thừa cân, 2,8% thuộc nhóm nhẹ cân. Tuy nhiên sự khác biệt về tỷ lệ sử dụng nhiều thuốc giữa các nhóm bệnh nhân có chỉ số khối cơ thể khác nhau không có ý nghĩa thống kê (p > 0,05). Kết quả nghiên cứu của chúng tôi khác với kết quả một số nghiên cứu khác chỉ ra rằng sử dụng nhiều thuốc tăng cùng với chỉ số khối cơ thể tuổi.10 Có mối liên quan giữa trình độ của bác sĩ kê đơn và tình trạng sử dụng nhiều thuốc. Cụ thể: Tỷ lệ đơn kê từ năm loại thuốc trở lên tập trung cao nhất ở nhóm bác sĩ có trình độ chuyên khoa I hoặc thạc sĩ. Nhóm bác sĩ mới tỷ lệ kê đơn từ năm loại thuốc trở lên là thấp nhất (p < 0,05). Theo nghiên cứu tại Iran, bác sĩ có thể là một nhân tố có ảnh hưởng trong việc sử dụng nhiều thuốc thông qua chẩn đoán, kê đơn, giáo dục bệnh nhân và theo dõi sử dụng thuốc.11 Tình trạng sử dụng nhiều thuốc của bệnh nhân còn bị ảnh hưởng bởi số bệnh lý đồng mắc, tuổi của bệnh nhân. Do vậy cần tiến hành thêm các nghiên cứu theo dõi dọc và trên đối tượng đồng nhất để xác định mối liên quan giữa sử dụng nhiều thuốc và trình độ của bác sĩ. Có mối liên quan tuyến tính giữa điểm chí số Charlson với xác suất tiên đoán sử dụng nhiều thuốc. Cụ thể: Cứ điểm chỉ số đồng bệnh lý Charlson tăng thêm 1 đơn vị thì nguy cơ sử dụng nhiều thuốc tăng lên 2,89 lần (p < 0,05). Chỉ số đồng bệnh lý của Charlson được xác định bằng cách phân chia các tình trạng bệnh lý thành từng nhóm, theo mức độ trầm trọng của bệnh; đã được áp dụng rộng rãi để tiên lượng tử vong, gánh nặng bệnh tật trong các trường hợp đa bệnh lý. Kết quả trong nghiên cứu của chúng tôi có sự tương đồng với kết quả nghiên cứu của các tác giả khác: Nghiên cứu Justin PT và cộng sự cho thấy tăng chỉ số đồng bệnh lý Charlson làm tăng nguy cơ sử dụng nhiều thuốc (OR 1,58, 95%CI 1,29 - 1,94). Hội chứng dễ bị tổn thương là một hội chứng lâm sàng thường gặp ở người cao tuổi, dự báo nguy cơ cao những bất lợi về sức khỏe như tình trạng té ngã, khuyết tật, tăng số lần nhập viện và thậm chí là tử vong12.Trong nhóm bệnh nhân sử dụng nhiều thuốc, tỷ lệ có tiền hội chứng dễ bị tổn thương là 90,9%; có hội chứng dễ bị tổn thương là 4,9%. Sự khác biệt về tỷ lệ mức độ hội chứng dễ bị tổn thương trong nhóm sử dụng nhiều thuốc và nhóm không sử dụng nhiều thuốc không có ý nghĩa thống kê (p > 0,05). Trên thế giới, có nhiều tác giả cho kết luận hội chứng dễ bị tổn thương làm tăng nguy cơ sử dụng nhiều thuốc ở người cao tuổi.⁵ Có TẠP CHÍ NGHIÊN CỨU Y HỌC TCNCYH 130 (6) - 2020242 thể do hạn chế của nghiên cứu của chúng tôi là mô tả cắt ngang, cỡ mẫu chưa đủ lớn, đặc điểm thể chất người Việt Nam và thói quen sử dụng thuốc, kê đơn trong nghiên cứu của chúng tôi có sự khác biệt, nên kết quả cũng khác với nhiều tác giả khác. V. KẾT LUẬN Các yếu tố nguy cơ gia tăng tỷ lệ sử dụng nhiều thuốc bao gồm giới (nữ), trình độ chuyên môn của bác sĩ, tình trạng đa bệnh lý. Các thầy thuốc nên cân nhắc giảm thiểu tối đa các thuốc trong đơn mà vẫn đạt hiệu quả điều trị. Bên cạnh đó cần có biện pháp giáo dục bệnh nhân về tác dụng bất lợi của sử dụng nhiều thuốc trên người cao tuổi. Lời cảm ơn Chúng tôi xin chân thành cảm ơn sự hỗ trợ, giúp đỡ của lãnh đạo UBND xã Thọ An, Huyện Đan Phượng Thành phố Hà Nội và những người cao tuổi đã tham gia nghiên cứu này. TÀI LIỆU THAM KHẢO 1. Masnoon N, Shakib S, Kalisch-Ellett L. What is polypharmacy? A systematic review of definitions. BMC Geriatr. 2017; 17(1): 230. 2. Shah BM, Hajjar ER. Polypharmacy, adverse drug reactions, and geriatric syndromes. Clin Geriatr Med. 2012; 28(2): 173 - 186. 3. Bjerrum L, Rosholm JU, Hallas J. Methods for estimating the occurrence of polypharmacy by means of a prescription database. Eur J Clin Pharmacol. 1997; 53(1): 7 - 11 4. Qato DM, Wilder J, Schumm LP. Changes in Prescription and Over-the-Counter Medication and Dietary Supplement Use Among Older Adults in the United States, 2005 vs 2011. JAMA Intern Med. 2016; 176(4): 473 - 482 5. Nguyen TX, Nguyen TN, Nguyen AT, et al. Polypharmacy at discharge in older hospitalised patients in Vietnam and its association with frailty. Australas J Ageing. 2019 6. Charlson ME, Peter P, Ales KL et al. A new method of classifying prognostic comorbidity in longitudinal studies: Development and validation. Journal of Chronic Diseases. 1987, 40(5): 373 – 383. 7. Fried LP, Tangen CM, Walston J et al. Frailty in older adults: evidence for a phenotype. The Journals of Gerontology, Series A, Biological Sciences and Medical Sciences. 2001, 56: 146 – 156. 8. EuroQOL Group. EQ-5D-5L Use Guide: Basic information on how to use the EQ-5D5L instrument. 2013 9. Hovstadius B, Astrand B, Petersson G. Dispensed drugs and multiple medications in the Swedish population: an individual-based register study. BMC Clin Pharmacol. 2009, 9:11. 10. Assari S, Wisseh C, Bazargan M. Obesity and Polypharmacy among African American Older Adults: Gender as the Moderator and Multimorbidity as the Mediator. Int J Environ Res Public Health. 2019; 16(12): 2181 11. Mortazavi SS, Shati M, Malakouti SK. Physicians' role in the development of inappropriate polypharmacy among older adults in Iran: a qualitative study. BMJ Open. 2019; 9(5) 12. Nguyen A.T, Nguyen L.H, Nguyen T.X. Frailty Prevalence and Association with Health- Related Quality of Life Impairment among Rural Community-Dwelling Older Adults in Vietnam. Int. J. Environ. Res. Public Health. 2019; 16 TẠP CHÍ NGHIÊN CỨU Y HỌC TCNCYH 130 (6) - 2020 243 Summary FACTORS RELATED TO THE POLYPHARMACY CONDITION IN ELDERLY PATIENTS AT NATIONAL GERIATRIC HOSPITAL Polypharmacy is common in elderly patients. Polypharmacy is sometimes necessary, but may be associated with an increased risk of adverse outcomes. The objective was to identify factors related to the polypharmacy situation in elderly patients at the outpatient Clinics of the National Geriatric Hospital in 2017. A cross-sectional study included 475 elderly patients of the outpatient department at National Geriatric Hospital. Polypharmacy is defined as the use at least five types of medication a day. The average age of subjects was 71.25 ± 7.09. Female accounted for 56.4%. The prevalence of polypharmacy was 59.2%. Risk factors for increased polypharmacy include gender (female), physician qualifications, and comorbidity. There is no correlation between age, body mass index, quality of life, frailty syndrome and polypharmacy. According to the results, the prevalence of polypharmacy was quite high. It is necessary to establish an educational program for healthcare practitioners concerning over-prescription for older individuals. Key words: Polypharmacy, elderly patient, related factors.
File đính kèm:
 mot_so_yeu_to_lien_quan_voi_tinh_trang_su_dung_nhieu_thuoc_t.pdf
mot_so_yeu_to_lien_quan_voi_tinh_trang_su_dung_nhieu_thuoc_t.pdf

