Mối liên quan giữa rối loạn chuyển hóa lipoprotein máu và tổn thương nội tạng ở bệnh nhân lupus ban đỏ hệ thống
Rối loạn chuyển hóa lipoprotein máu ở bệnh nhân lupus ban đỏ hệ thống (SLE) gặp khá thường xuyên và gây ra nhiều biến chứng như tắc mạch, đột quỵ v.v. Mục tiêu của nghiên cứu nhằm tìm hiểu mối liên quan giữa rối loạn chuyển hóa lipoprotein máu và tổn thương nội tạng ở bệnh nhân SLE. Két quả nghiên cứu cho thấy 83,33% bệnh nhân SLE dưới 40 tuổi, có rối loạn chuyển hóa lipoprotein. Hơn 60% bệnh nhân SLE có rối loạn chuyển hóa lipoprotein máu có kèm theo thiếu máu, gàn một nửa số bệnh nhân có tổn thương thận, trong số đó 43,67% bệnh nhân có suy thận độ I hoặc độ II. Tổn thương tim mạch như suy mạch vành, tăng huyết áp cũng gặp nhiều hơn ở những bệnh nhân lupus có rối loạn chuyển hóa lipoprotein so với nhóm chứng. 70% bệnh nhân rối loạn chuyển hóa lipoprotein máu có tăng huyết áp và khoảng 1/3 bệnh nhân có dấu hiệu dày thất trái trên điện tâm đồ. Điều đó chứng tỏ rối loạn chuyển hóa lipoprotein thường kèm theo tổn thương nội tạng nặng ở bệnh nhân SLE.

Trang 1

Trang 2
Trang 3

Trang 4
Trang 5

Trang 6

Trang 7

Trang 8
Tóm tắt nội dung tài liệu: Mối liên quan giữa rối loạn chuyển hóa lipoprotein máu và tổn thương nội tạng ở bệnh nhân lupus ban đỏ hệ thống

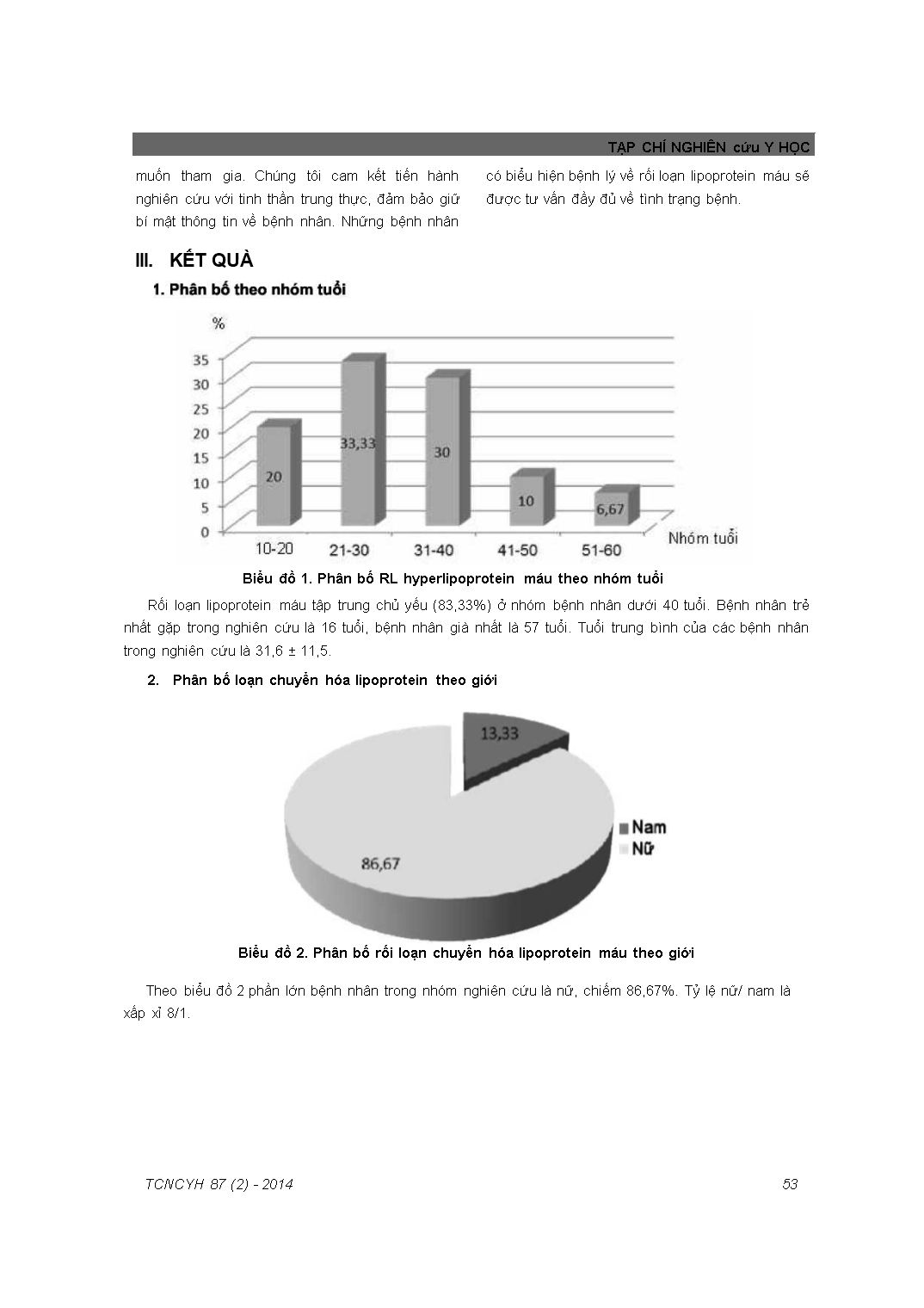
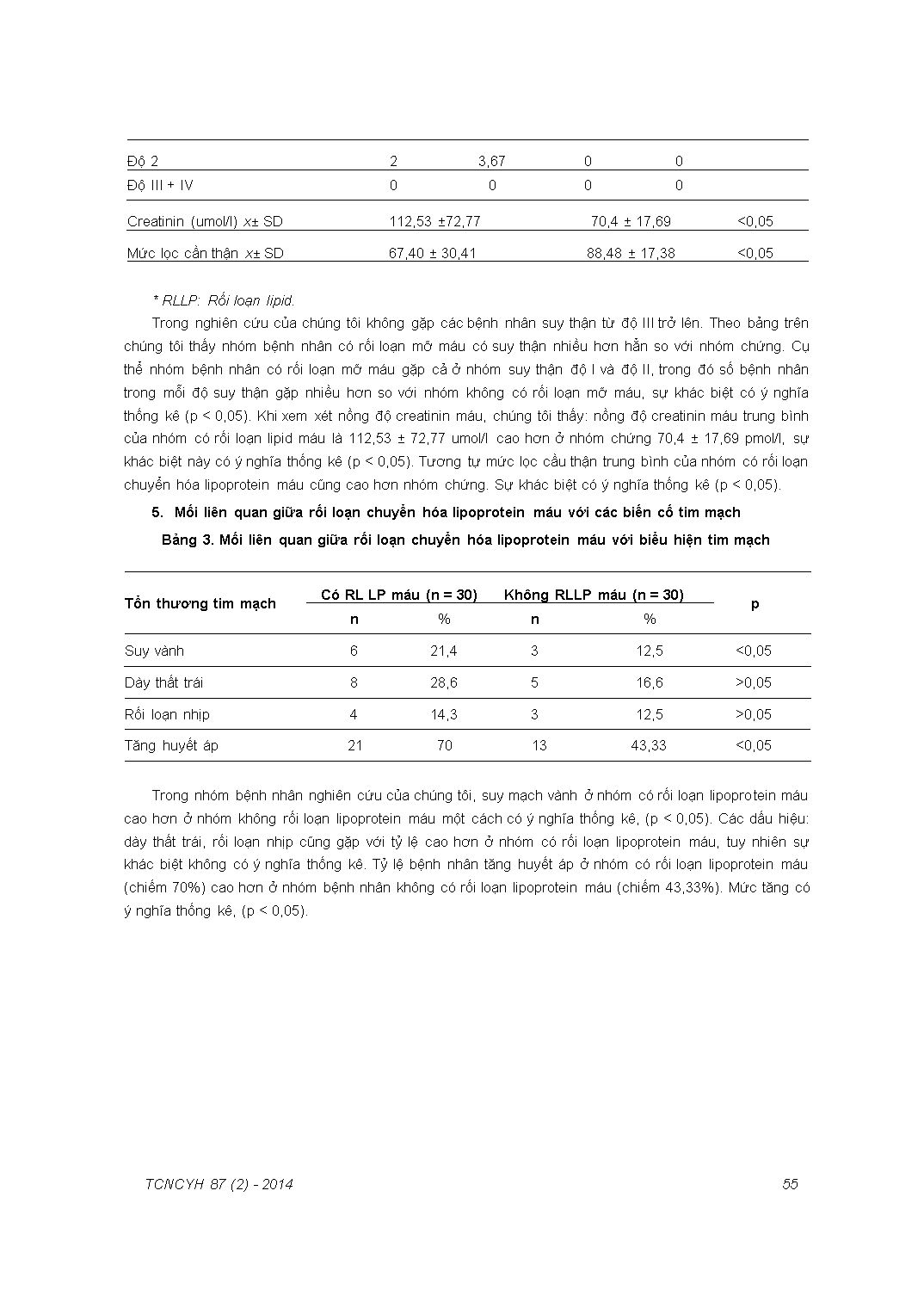
TẠP CHÍ NGHIÊN cứu Y HỌC MỐI LIÊN QUAN GIỮA RỐI LOẠN CHUYỂN HÓA LIPOPROTEIN MÁU VÀ TỔN THƯƠNG NỘI TẠNG Ở BỆNH NHÂN LUPUS BAN ĐỎ HỆ THỐNG Nguyễn Duy Linh, Lê Văn Hưng, Hoàng Thị Lâm Trường Đại học Y Hà Nội Rối loạn chuyển hóa lipoprotein máu ở bệnh nhân lupus ban đỏ hệ thống (SLE) gặp khá thường xuyên và gây ra nhiều biến chứng như tắc mạch, đột quỵ v.v... Mục tiêu của nghiên cứu nhằm tìm hiểu mối liên quan giữa rối loạn chuyển hóa lipoprotein máu và tổn thương nội tạng ở bệnh nhân SLE. Két quả nghiên cứu cho thấy 83,33% bệnh nhân SLE dưới 40 tuổi, có rối loạn chuyển hóa lipoprotein. Hơn 60% bệnh nhân SLE có rối loạn chuyển hóa lipoprotein máu có kèm theo thiếu máu, gàn một nửa số bệnh nhân có tổn thương thận, trong số đó 43,67% bệnh nhân có suy thận độ I hoặc độ II. Tổn thương tim mạch như suy mạch vành, tăng huyết áp cũng gặp nhiều hơn ở những bệnh nhân lupus có rối loạn chuyển hóa lipoprotein so với nhóm chứng. 70% bệnh nhân rối loạn chuyển hóa lipoprotein máu có tăng huyết áp và khoảng 1/3 bệnh nhân có dấu hiệu dày thất trái trên điện tâm đồ. Điều đó chứng tỏ rối loạn chuyển hóa lipoprotein thường kèm theo tổn thương nội tạng nặng ở bệnh nhân SLE. Từ khóa: SLE, rối loạn chuyển hóa mỡ máu, lupus, chuyển hóa lipoprotein máu ĐẶT VẤN ĐÈ Lupus ban đỏ hệ thống (SLE) là bệnh tự miễn, ảnh hưởng đến rất nhiều cơ quan trong cơ thể. Bệnh chủ yếu gặp ở nữ và nhiều nhất trong độ tuổi sinh đẻ. Hiện nay, tiên lượng của bệnh SLE đã tốt hơn so với thế kỷ trước, rất nhiều bệnh nhân sống trên 10 năm, thậm chí hơn 20 năm sau khi được chẩn đoán [1]. Các thuốc điều trị phong phú và tác động trực tiếp đến đích của tế bào, cũng là yếu tố kéo dài tuổi thọ của bệnh nhân [1]. Mặc dù vậy, nguyên nhân gây tử vong vẫn chủ yếu do tắc mạch, nhiễm trùng và suy các tạng [1]. Tiên lượng sống càng dài thì nguy cơ tắc mạch ở bệnh nhân càng cao. Theo một nghiên cứu được thực hiện ở Canada, tỷ lệ mới mắc của Địa chỉ liên hệ: Hoàng Thị Lăm, Bộ môn Dị ứng, trường Đại học Y Hà Nội Email: hoanqthilam2009(8).yahoo. com Ngày nhận: 27/11/2013 Ngày được chấp thuận: 28/4/2014 tình trạng tắc mạch trên bệnh nhân SLE là 26,8 đến 51,9 trường hợp/1000 ca - năm [2], Tắc mạch ở bệnh nhân SLE do rất nhiều nguyên nhân, ngoại trừ hội chứng antiphospholipid (APS) thì nguyên nhân hay gặp nhất vẫn là do xơ vữa động mạch. Tỷ lệ xơ vữa động mạch ở bệnh nhân SLE cũng tăng gấp 7-50 lần so với người bình thường [3]. Sử dụng siêu âm mạch cảnh, cho thấy 37% phụ nữ mắc bệnh lupus < 50 tuổi có mảng xơ vữa [4]. Xơ vữa động mạch ở bệnh nhân SLE do nhiều nguyên nhân gây ra, nhưng quan trọng nhất vẫn là do rối loạn chuyển hóa lipoprotein máu. Rối loạn chuyển hóa lipoprotein máu (hay còn gọi là rối loạn chuyển hóa mỡ máu) ở bệnh nhân SLE có thể do tiến triển của bệnh, cũng có thể do các bệnh đi kèm như viêm cầu thận có hoặc không có hội chứng thận hư, tăng huyết áp và cũng có thể do tác dụng phụ trong quá trình điều trị, ví dụ khi sử dụng thuốc corticosteroid, thuốc ức chế miễn dịch Theo nhiều nghiên cứu, bệnh nhân SLE xuất hiện rối loạn chuyển hóa mỡ máu sớm hơn rất nhiều so với quần thể người bình thường [5; 6]. Xơ vữa động mạch sớm, tổn thương màng nội mô mạch máu các cơ quan trong cơ thể là một trong những nguyên nhân làm tăng nặng thêm tình trạng viêm mạch vốn có của bệnh nhân, dẫn đến tổn thương nội tạng sớm. Chính vì vậy, cho dù nguyên nhân nào đi chăng nữa thì rối loạn chuyển hóa mỡ máu cũng là yếu tố tiên lượng xấu, làm tăng tỉ lệ đột quỵ, biến cố suy nội tạng như tim mạch, thận, huyết học và làm tăng tiến triển nặng của bệnh nhân. Chính vì vậy chúng tôi tiến hành nghiên cứu này với mục tiêu tìm hiểu mối liên quan giữa rối loạn chuyển hóa lipoprotein máu và tổn thương nội tạng ở bệnh nhân lupus ban đỏ hệ thống. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP Đối tượng Số bệnh nhân được chọn theo cỡ mẫu lâm sàng thuận tiện gồm 60 bệnh nhân và được chia làm 2 nhóm: Nhóm bệnh: 30 bệnh nhân SLE có rối loạn chuyển hóa mỡ máu. Nhóm chứng: 30 bệnh nhân SLE không có rối loạn chuyển hóa mỡ máu. Bệnh nhân được chẩn đoán SLE nếu có 4/11 tiêu chuẩn theo tiêu chuẩn chẩn đoán của ACR năm 1982 cập nhật năm 1997 [1]. Bệnh nhân có rối loạn chuyển hóa mỡ máu được xác định bằng xét nghiệm sinh hóa máu với các bất thường của c cholesterol, Triglycerid, LDL, HDL. Phương pháp Nghiên cứu được tiến hành theo phương pháp cắt ngang mô tả có đối chứng. Số liệu được thu thập theo bệnh án mẫu. Các xét nghiệm được thực hiện tại Labo Hóa sinh, bệnh viện Bạch Mai. Giá trị bình thường của các thành phần của lipoprotein máu được sử dụng theo khuyến cáo của ATP III. Thành phần lipoprotein Đơn vị mg/dl Đơn vị mmol/l Đánh giá Cholesterol <200 <5,2 Bình thường LDL-C < 100 <2,57 Tối ưu HDL-C <40 < 1,03 Thấp T riglycerid < 150 < 1,73 Bình thường Nghiên cứu được tiến hành tại Trung tâm DỊ ứng - Miễn dịch lâm sàng, bệnh viện Bạch Mai trong thời gian: từ tháng 8 năm 2012 đến tháng 3 năm 2013. Xử lý số liệu Các số liệu được xử lý bằng phương pháp toán thống kê y học, sử dụng phần mềm SPSS 16.0. Sử dụng thuật toán X2 để so sánh hai biến số, p < 0,05 được coi là có ý nghĩa thống kê. Đạo đức trong nghiên cứu Đây là nghiên cứu mô tả không có can thiệp do đó không ảnh hưởng đến tiến độ điều trị của bệnh nhân. Nghiên cứu chỉ tiến hành khi được sự đồng ý tự nguyện hợp tác của các bệnh nhân và họ có thể rút lui khi không TẠP CHÍ NGHIÊN cứu Y HỌC muốn tham gia. Chúng tôi cam kết tiến hành nghiên cứu với tinh thần trung thực, đảm bảo giữ bí mật thông tin về bệnh nhân. Những bệnh nhân có biểu hiện bệnh lý về rối loạn lipoprotein máu sẽ được tư vấn đầy đủ về tình trạng bệnh. KẾT QUÀ Biểu đồ 1. Phân bố RL hyperlipoprotein máu theo nhóm tuổi Rối loạn lipoprotein máu tập trung chủ yếu (83,33%) ở nhóm bệnh nhân dưới 40 tuổi. Bệnh nhân trẻ nhất gặp trong nghiên cứu là 16 tuổi, bệnh nhân già nhất là 57 tuổi. Tuổi trung bình của các bệnh nhân trong nghiên cứu là 31,6 ± 11,5. Phân bố loạn chuyển hóa lipoprotein theo giới Biểu đồ 2. Phân bố rối loạn chuyển hóa lipoprotein máu theo giới Theo biểu đồ 2 phần lớn bệnh nhân trong nhóm nghiên cứu là nữ, chiếm 86,67%. Tỷ lệ nữ/ nam là xấp xỉ 8/1. Mối liên quan giữa rối loạn mỡ máu và tổn thương huyết học Bảng 1. Mối liên quan giữa rối loạn chuyển hòa mỡ máu và huyết học Tổn thương huyết học Có RLLP máu % Không RLLP máu % p Giảm bạch cầu (G/l) 26,67 36,67 0,512 Giảm tiểu cầu (G/l) 20,00 33,33 0,243 Tăng bạch cầu (G/l) 16,67 13,33 0,718 Số lượng hồng cầu (T/l) 65,55 34,57 0,02 Nồng độ Hb (g/l) 62,59 37,51 0,006 * RLLP: Rối loạn lipoprotein máu; Nồng độ Hb: Nồng độ hemoglobin trong máu. Khi xem xét chi tiết về tổn thương huyết học ở hai nhóm bệnh nhân, chúng tôi nhận thấy nhóm bệnh nhân có rối loạn về mỡ máu hay gặp thiếu máu hơn so với nhóm chứng, (p < 0,05). Cụ thể, số lượng hồng cầu, nồng độ hemoglobin ở nhóm bệnh nhân có rối loạn mỡ máu thấp hơn so với nhóm không có rối loạn mỡ máu, (p < 0,05). Nghiên cứu của chúng tôi không thấy có sự khác biệt về tình trạng tăng, giảm số lượng bạch cầu và tiểu cầu với rối loạn chuyển hóa mỡ máu. Mối liên quan giữa rối loạn lipoprotein máu với tổn thương thận Biểu đồ 3. Tình trạng tổn thương thận ở bệnh nhân rối loạn lipoprotein máu * VCT: Viêm cầu thận; HCTH: Hội chứng thận hư. Biểu đồ trên cho chúng ta thấy tỷ lệ gặp tổn thương thận nói chung ở bệnh nhân SLE có rối loạn lipoprotein máu khá cao chiếm (46,6%). Trong đó chủ yếu gặp viêm cầu thận có hội chứng thận hư 33,3%, viêm cầu thận không có hội chứng thận hư gặp ít hơn với tỷ lệ 13,3%. TẠP CHÍ NGHIÊN cứu Y HỌC Bảng 2. Mối liên quan giữa rối loạn lipoprotein máu với mức độ suy thận Có RLLP máu Không RLLP máu Mức độ suy thận n % n % p ĐỘI 12 40 2 6,67 n HR Độ 2 2 3,67 0 0 Độ III + IV 0 0 0 0 Creatinin (umol/l) x± SD 112,53 ±72,77 70,4 ± 17,69 <0,05 Mức lọc cần thận x± SD 67,40 ± 30,41 88,48 ± 17,38 <0,05 * RLLP: Rối loạn lipid. Trong nghiên cứu của chúng tôi không gặp các bệnh nhân suy thận từ độ III trở lên. Theo bảng trên chúng tôi thấy nhóm bệnh nhân có rối loạn mỡ máu có suy thận nhiều hơn hẳn so với nhóm chứng. Cụ thể nhóm bệnh nhân có rối loạn mỡ máu gặp cả ở nhóm suy thận độ I và độ II, trong đó số bệnh nhân trong mỗi độ suy thận gặp nhiều hơn so với nhóm không có rối loạn mỡ máu, sự khác biệt có ý nghĩa thống kê (p < 0,05). Khi xem xét nồng độ creatinin máu, chúng tôi thấy: nồng độ creatinin máu trung bình của nhóm có rối loạn lipid máu là 112,53 ± 72,77 umol/l cao hơn ở nhóm chứng 70,4 ± 17,69 pmol/l, sự khác biệt này có ý nghĩa thống kê (p < 0,05). Tương tự mức lọc cầu thận trung bình của nhóm có rối loạn chuyển hóa lipoprotein máu cũng cao hơn nhóm chứng. Sự khác biệt có ý nghĩa thống kê (p < 0,05). Mối liên quan giữa rối loạn chuyển hóa lipoprotein máu với các biến cố tim mạch Bảng 3. Mối liên quan giữa rối loạn chuyển hóa lipoprotein máu với biểu hiện tim mạch Tổn thương tim mạch Có RL LP máu (n = 30) Không RLLP máu (n = 30) p n % n % Suy vành 6 21,4 3 12,5 <0,05 Dày thất trái 8 28,6 5 16,6 >0,05 Rối loạn nhịp 4 14,3 3 12,5 >0,05 Tăng huyết áp 21 70 13 43,33 <0,05 Trong nhóm bệnh nhân nghiên cứu của chúng tôi, suy mạch vành ở nhóm có rối loạn lipopro tein máu cao hơn ở nhóm không rối loạn lipoprotein máu một cách có ý nghĩa thống kê, (p < 0,05). Các dấu hiệu: dày thất trái, rối loạn nhịp cũng gặp với tỷ lệ cao hơn ở nhóm có rối loạn lipoprotein máu, tuy nhiên sự khác biệt không có ý nghĩa thống kê. Tỷ lệ bệnh nhân tăng huyết áp ở nhóm có rối loạn lipoprotein máu (chiếm 70%) cao hơn ở nhóm bệnh nhân không có rối loạn lipoprotein máu (chiếm 43,33%). Mức tăng có ý nghĩa thống kê, (p < 0,05). BÀN LUẬN Trong nghiên cứu của chúng tôi, 83,33% là bệnh nhân dưới 40 tuổi. Kết quả này phù hợp với nghiên cứu tác giả trong nước nhưng cao hơn so với nghiên của nước ngoài, 32 - 40 tuổi chiếm 65% [5; 6]. Điều này cho thấy rối loạn chuyển hóa mỡ máu ở bệnh nhân SLE thường khởi phát ở độ tuổi rất trẻ, đây là sự khác biệt với nhóm người bình thường, chủ yếu ở người trung niên và người già. Vấn đề này cần được quan tâm, với mục đích kéo dài tuổi thọ cho bệnh nhân SLE có rối loạn chuyển hóa mỡ máu cũng như tăng chất lượng cuộc sống cho họ, giảm chi phí điều trị trực tiếp cũng như gián tiếp cho các biến chứng tắc mạch hoặc tổn thương nội tạng gây ra bởi rối loạn chuyển hóa mỡ máu không được điều trị đúng mức. Giới tính là vấn đề được quan tâm trong bệnh SLE vì bệnh xảy ra chủ yếu ở nữ. Theo biểu đồ 2 trong số những bệnh nhân có rối loạn lipoprotein máu, phần lớn bệnh nhân là nữ, chiếm tỉ lệ cao 86,67%. Kết quả này phù hợp các tác giả trong và ngoài nước [5; 6]. Nhiều nghiên cứu đã thấy rằng bệnh tiến triển nặng trong giai đoạn từ lúc dậy thì đến lúc mạn kinh. Thậm chí có bệnh nhân còn tiến triển bệnh nặng lên trong giai đoạn kinh nguyệt. Thai nghén cũng làm cho bệnh có xu hướng đi xuống. Có lẽ do thời kì hoạt động mạnh nhất của bệnh lupus liên quan nhiều đến nồng độ hormon sinh dục. Điều này phù hợp với giả thuyết về sự vượt trội của nồng độ estrogen có xu hướng kích thích miễn dịch và sự thiếu hụt androgen (hormon có xu hướng ức chế miễn dịch) là 2 hormon liên quan chặt chẽ đến chức năng sinh sản ở nữ giới. Tổn thương huyết học là một biểu hiện thường gặp của SLE bao gồm rối loạn ở 1, 2 hay cả 3 dòng hồng cầu, bạch cầu, tiểu cầu. Trong nghiên cứu của chúng tôi tỷ lệ gặp bệnh nhân có rối loạn về máu chiếm 63,33% bệnh nhân. Tỷ lệ tương đương với nghiên cứu của tác giả Swaak A.J.G [7]. Khi đánh giá riêng rẽ từng rối loạn về máu với tình trạng rối loạn lipoprotein máu, chúng tôi thấy triệu chứng thiếu máu (số lượng hồng cầu và nồng độ hemoglobin) gặp với tỷ lệ cao hơn ở nhóm có rối loạn lipoprotein máu (p < 0,05). Kết quả này tương tự nghiên cứu của Hahn B.H. [8]. Điều này có thể do sự rối loạn chuyển hóa lipoprotein máu là sự bù trừ của gan để tăng áp lực thẩm thấu trong trường hợp albumin máu giảm. Albumin máu giảm là một trong những triệu chứng của hội chứng thận hư, mà tổn thương thận chiếm 70 - 80% trong bệnh SLE. Albumin là một trong những nguyên liệu trực tiếp cấu tạo hồng cầu và gián tiếp trong vai trò vận chuyển nguyên liệu của quá trình tạo máu. Thiếu máu làm ảnh hưởng nhiều đến sự tập trung, chú ý, làm người bệnh mệt mỏi, giảm sút chất lượng cuộc sống, nên trong điều trị cần quan tâm đến dấu hiệu này. Nghiên cứu của chúng tôi không tìm thấy mối liên quan giữa rối loạn chuyển hóa lipo protein máu với tình trạng tăng giảm số lượng bạch cầu và tiểu cầu ở 2 nhóm bệnh nhân. Biểu đồ 3 cho thấy tỷ lệ gặp bệnh nhân có tổn thương thận là 46,6%, kết quả của chúng tôi tương đương với kết quả của một số tác giả nước ngoài như Schur P.H (50%) hay Swaak A.J.G (47%) [6; 7]. Trong đó viêm cầu thận không có hội chứng thận hư là 13,3%, và viêm cầu thận có hội chứng thận hư chiếm chiếm tỷ lệ cao hơn (33,3%). Trong nghiên cứu của chúng tôi nhóm bệnh nhân có rối loạn lipoprotein máu có mức độ suy thận nặng hơn nhóm chứng, sự khác biệt này có ý nghĩa thống kê với p < 0,05. Nồng độ creatinin máu và mức lọc cầu thận ở những bệnh nhân có rối loạn mỡ máu cũng cao hơn so với nhóm chứng. Tổn thương thận, đặc biệt là hội chứng thận hư, suy thận gắn liền với tăng mỡ máu có lẽ là một trong những nguyên nhân gây ra điều này. Suy vành, tăng huyết áp có tỷ lệ tăng gấp 2 lần ở nhóm có rối loạn lipoprotein máu so với nhóm chứng. Sự khác biệt này có ý nghĩa thống kê với p < 0,05. Bên cạnh đó các tổn thương tim mạch khác như dày thất trái, rối loạn nhịp tim mặc dù gặp với tỷ lệ nhiều hơn ở nhóm có rối loạn lipoprotein máu nhưng sự khác biệt này không có ý nghĩa thống kê, có lẽ do số lượng bệnh nhân chưa đủ lớn để đánh giá được mối liên quan này. Nghiên cứu của Ames PRJ và cộng sự quan sát trên các bệnh nhân SLE cho thấy mức tăng cao triglyceride, LDL - c và sự giảm thấp của HDL - c làm gia tăng biến cố tim mạch ở bệnh nhân SLE. Hơn thế nữa nhiều nghiên cứu còn chứng minh được rằng bệnh nhân SLE có thể sản xuất kháng thể chống lại các thành phần lipoprotein huyết tương [9]. Gần đây Vlachoyiannopoulos PG cùng cộng sự đã tìm ra kháng thể kháng apolipoprotein AI (một thành phần chính của phức hợp HDL - C). HDL - c được coi là yếu tố bảo vệ chống lại xơ vữa động mạch thì sự hiện diện của các kháng thể kháng lại yếu tố này có thể góp phần vào việc tăng tốc quá trình vữa xơ động mạch ở các bệnh nhân SLE có rối loạn lipid máu [10]. KÉT LUẬN Rối loạn chuyển hóa lipoprotein ở bệnh nhân SLE chủ yếu xảy ra ở người trẻ, dưới 40 tuổi. Những bệnh nhân lupus có rối loạn chuyển hóa mỡ máu thường có kèm theo tổn thương nội tạng như tổn thương hệ huyết học, thận, tim mạch. Lời cảm ơn Tác giả xin trân trọng cảm ơn các bệnh nhân lupus ban đỏ hệ thống đã giúp đỡ nhóm TẠP CHÍ NGHIÊN cứu Y HỌC tác giả hoàn thành nghiên cứu này bằng cách hợp tác cung cấp các thông tin về tiền sử cũng như quá trình bệnh tật của bản thân. TÀI LIỆU THAM KHÀO Kiriakidou M, Cotton D, Taichman D, and Williams s (2005). Systemic lupus ery thematosus. Ann Intern Med, 13, 157 - 159. Sarabi zs, Chang E, Bobba R et al (2005). Incidence rates of arterial and venous thrombosis after diagnosis of systemic lupus erythematosus. Arthritis and Rheumatism, 53, 609-612. McMahon M, Hahn BH (2007). Atherosclerosis and systemic lupus erythema tosus - mechanistic basis of the association. CurrOpin Immunol, 19, 633 - 639. Roman JM, Shanker BA, Davis A et al (2003). Prevalence and correlates ofaccel- erated atherosclerosis in systemic lupusery- thematosus. N Engl Jmed, 349, 2399 - 2406. McMahon M, Hahn BH (2007). Athero sclerosis and systemic lupus erythematosus- mechanistic basis of the association.Curr Opin Immunol, 19, 633 - 639. Crow MK. Systemic lupus erythe matosus (2008). Cecil Textbook of Medicine. 23rd ed, 2022 - 2032. Swaak AJG, Brink HG (1999). Sys temic lupus erythematosus: Clinical features in patients with a disease duration of over 10 years, first evaluation. Rheumatology, 38, 953 - 956. Hannahs HB (2000). Systemic Lupus Erythematosus. Harrison’s principles of inter nal medicine. Fifteeth Edition, 31, 1874 -1880. Puurunen M, Manninen V (1994). Antibody against oxidised low-density lipopro tein predicting myocardial infarction. Arch In TẠP CHÍ NGHIÊN cứu Y Học| tern Med, 154, 2605 - 2609. antiphospholipid syndrome and systemic lupus 10. Vlachoyiannopoulos PG (2003). erythematosus: a controlled study. Rheumatol- Atherosclerosis in premenopausal women with ogy, 42, 645 - 651. Summary THE RELATIONSHIP BETWEEN BLOOD HYPERLIPOPROTEINEMIA AND INTERNAL ORGANS DISORDER AMONG SLE PATIENTS Hyperlipoproteinemia was common among patients diagnosed with systemic lupus erythema tosus disease. The complications of this disorder were stroke, vein or artery occlusion ... The ob jective of our study was to explore the relationship between hyperlipoproteinemia and internal organs disorder among SLE patients. The results showed that, 83.33% SLE patients with hyperli poproteinemia was under 40 years old. More than 60% patients with hyperlipoproteinemia also had anemia. Half of all patients had renal diseases, among them 43.67% had stage I or II renal failure. The difference between patient and control group was significant with p < 0.05. Heart dis eases such as hypertension, insufficient coronary artery blood flow were more common among SLE patients with hyperlipoproteinemia compared to the control group. About 70% patients with hyperlipoproteinemia had hypertension and 1/3 of them had left ventricular hypertrophy. We can conclude that there is a strong correlation between hyperlipoproteinemia and internal organs dis order in SLE patients. Keywords: hyperlipoproteinemia, systemic lupus erythematosus disease, artery occlusion
File đính kèm:
 moi_lien_quan_giua_roi_loan_chuyen_hoa_lipoprotein_mau_va_to.docx
moi_lien_quan_giua_roi_loan_chuyen_hoa_lipoprotein_mau_va_to.docx moi-lien-quan-giua-roi-loan-chuyen-hoa-lipoprotein-mau-va-to_SID12_PID1126417.pdf
moi-lien-quan-giua-roi-loan-chuyen-hoa-lipoprotein-mau-va-to_SID12_PID1126417.pdf

