Động kinh ở trẻ sốt co giật: Chẩn đoán hội chứng động kinh
Mục tiêu: Nghiên cứu của chúng tôi có mục tiêu chẩn đoán, mô tả và so sánh các đặc điểm lâm sàng
của các hội chứng động kinh ở trẻ sốt co giật.
Phương pháp nghiên cứu: Nghiên cứu hàng loạt ca với cỡ mẫu thực tế là 103 bệnh nhi nhập viện khoa
Thần kinh bệnh viện Nhi đồng 2 từ tháng 12 năm 2017 đến tháng 8 năm 2018. Các hội chứng động kinh
được chẩn đoán theo phân loại động kinh của ILAE năm 2017. Các biến số được thu thập gồm đặc điểm lâm
sàng, điện não, hình ảnh học não và xét nghiệm gen theo từng hội chứng.
Kết quả: Chúng tôi thu thập được 4 hội chứng gồm hội chứng Dravet, sốt co giật thêm vào (FS+), động
kinh do gen với sốt co giật thêm vào (GEFS+), Động kinh thùy thái dương trong (MTLE). Hội chứng Dravet
đặc trưng bởi khởi phát sớm (trung bình 6,4 tháng), tỉ lệ chậm phát triển tâm vận cao và sốt co giật phức tạp
với tính chất cục bộ và kéo dài trên 30 phút. 82,6% có đột biến gen SCN1A. FS+ và GEFS+ có tuổi khởi
phát trong giai đoạn trẻ nhỏ (trung bình 14 tháng) với tiền căn sốt co giật đơn giản tái đi tái lại sau đó tiến
triển thành co giật không sốt trong 40% hoặc còn sốt co giật sau 6 tuổi trong 27%. Tiên lượng của 2 hội
chứng trên khá tốt với phát triển tâm vận bình thường. GEFS+ có tiền căn gia đình đặc trưng với sốt co giật
hoặc động kinh. Bệnh nhi với MTLE biểu hiện động kinh thùy thái dương khởi phát muộn trong thời kì thanh
thiếu niên (trung bình 94,2 tháng) và đặc trưng bởi tiền căn sốt co giật khi sốt cao và thời gian co giật kéo
dài tương ứng với tổn thương hồi hải mã trên MRI não.
Kết luận: Các hội chứng động kinh ở trẻ có tiền căn sốt co giật có những đặc trưng khác nhau về biểu
hiện lâm sàng và tiên lượng nên chẩn đoán hội chứng thực sự quan trọng trong chẩn đoán động kinh và nên
được thực hiện ngay

Trang 1

Trang 2
Trang 3
Trang 4
Trang 5
Trang 6

Trang 7

Trang 8

Trang 9

Trang 10
Tóm tắt nội dung tài liệu: Động kinh ở trẻ sốt co giật: Chẩn đoán hội chứng động kinh

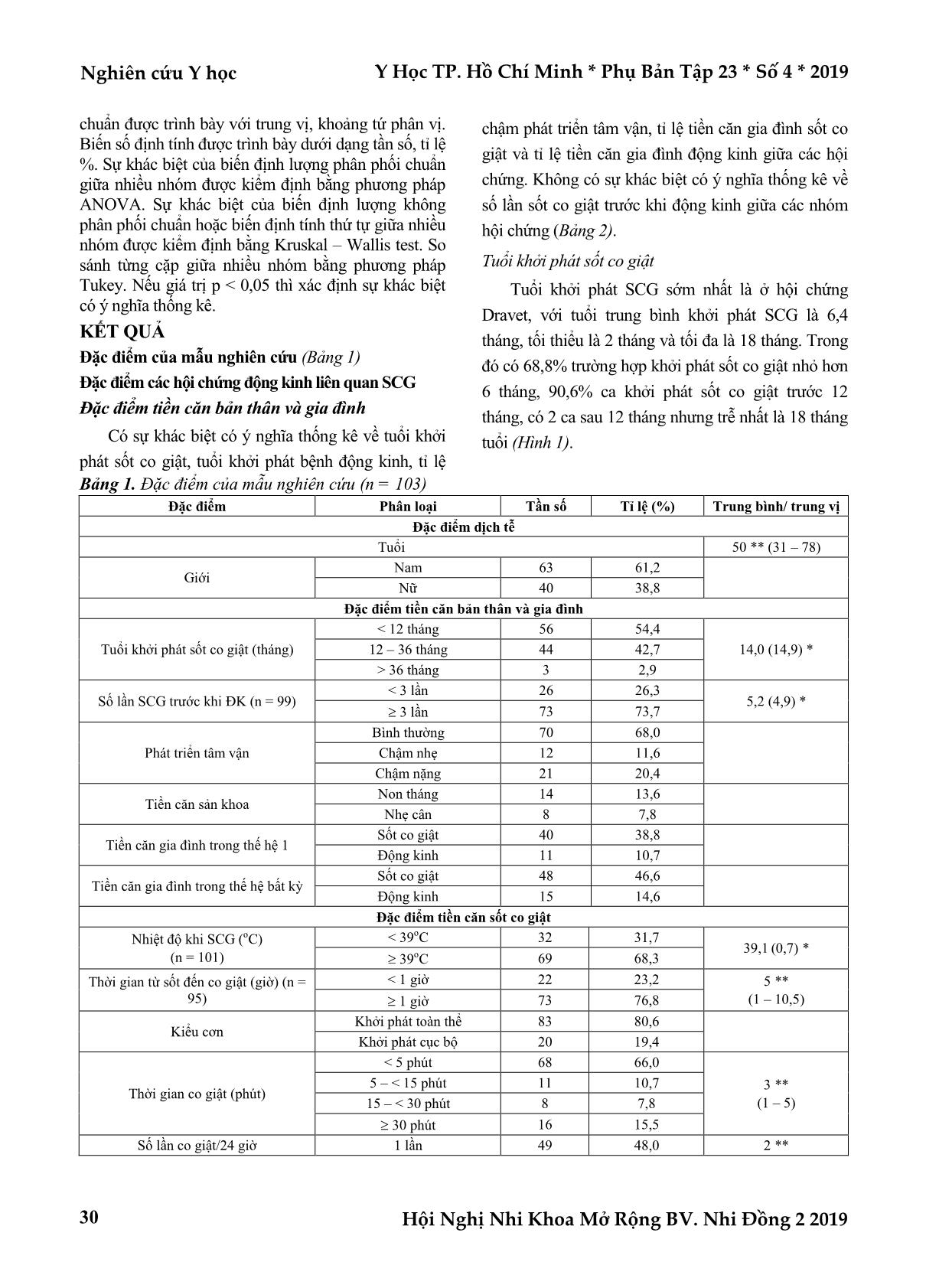
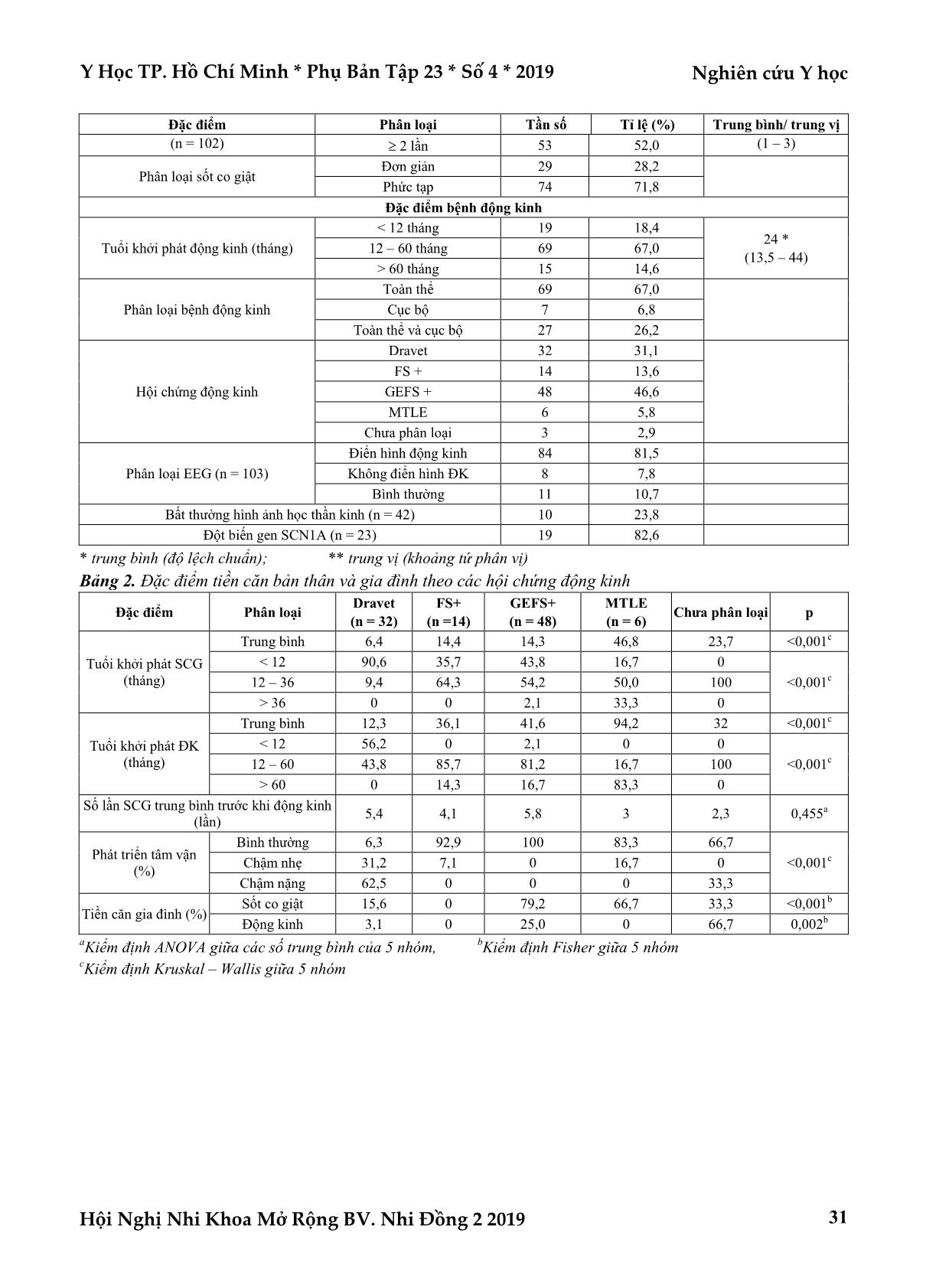
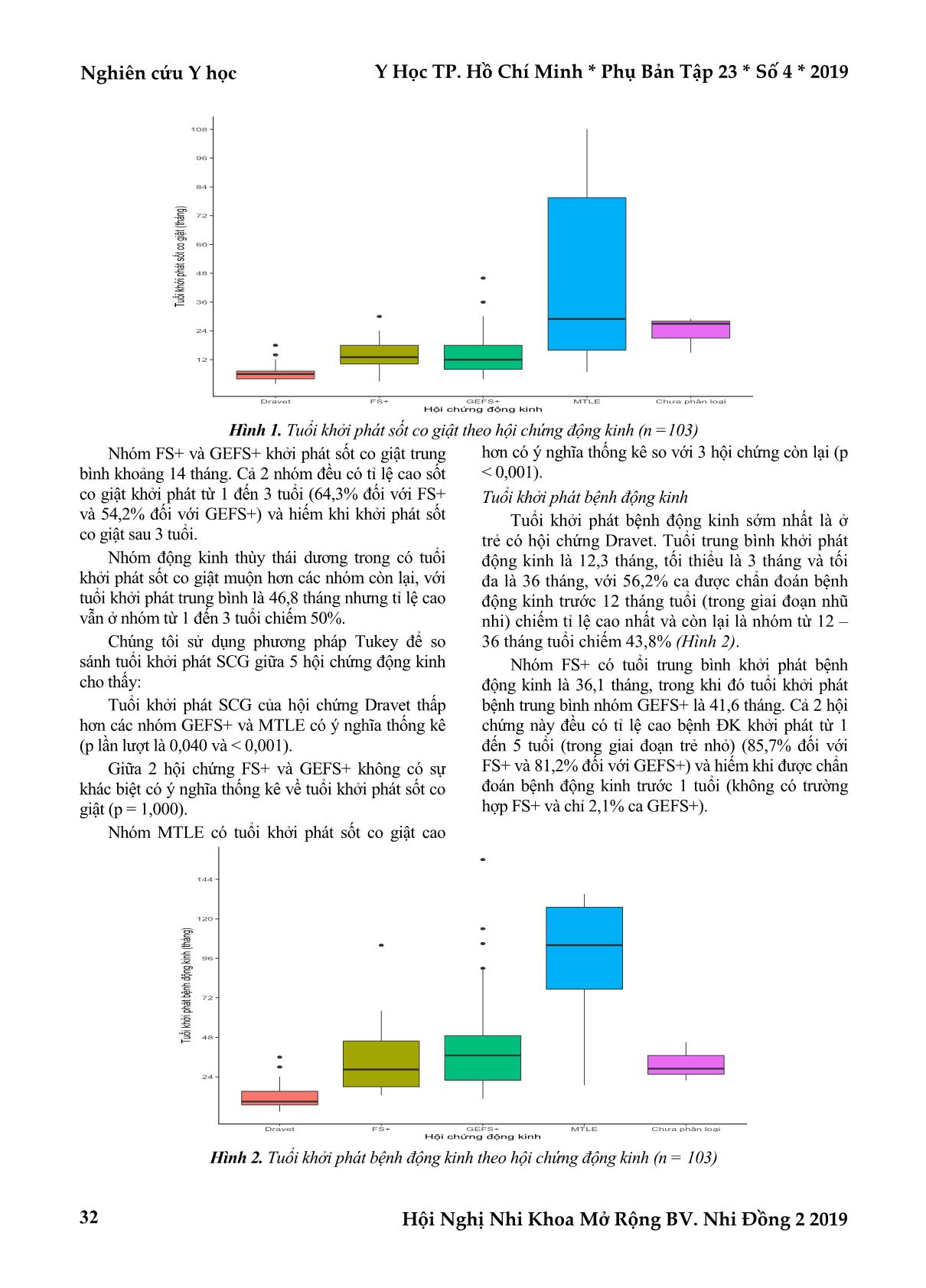
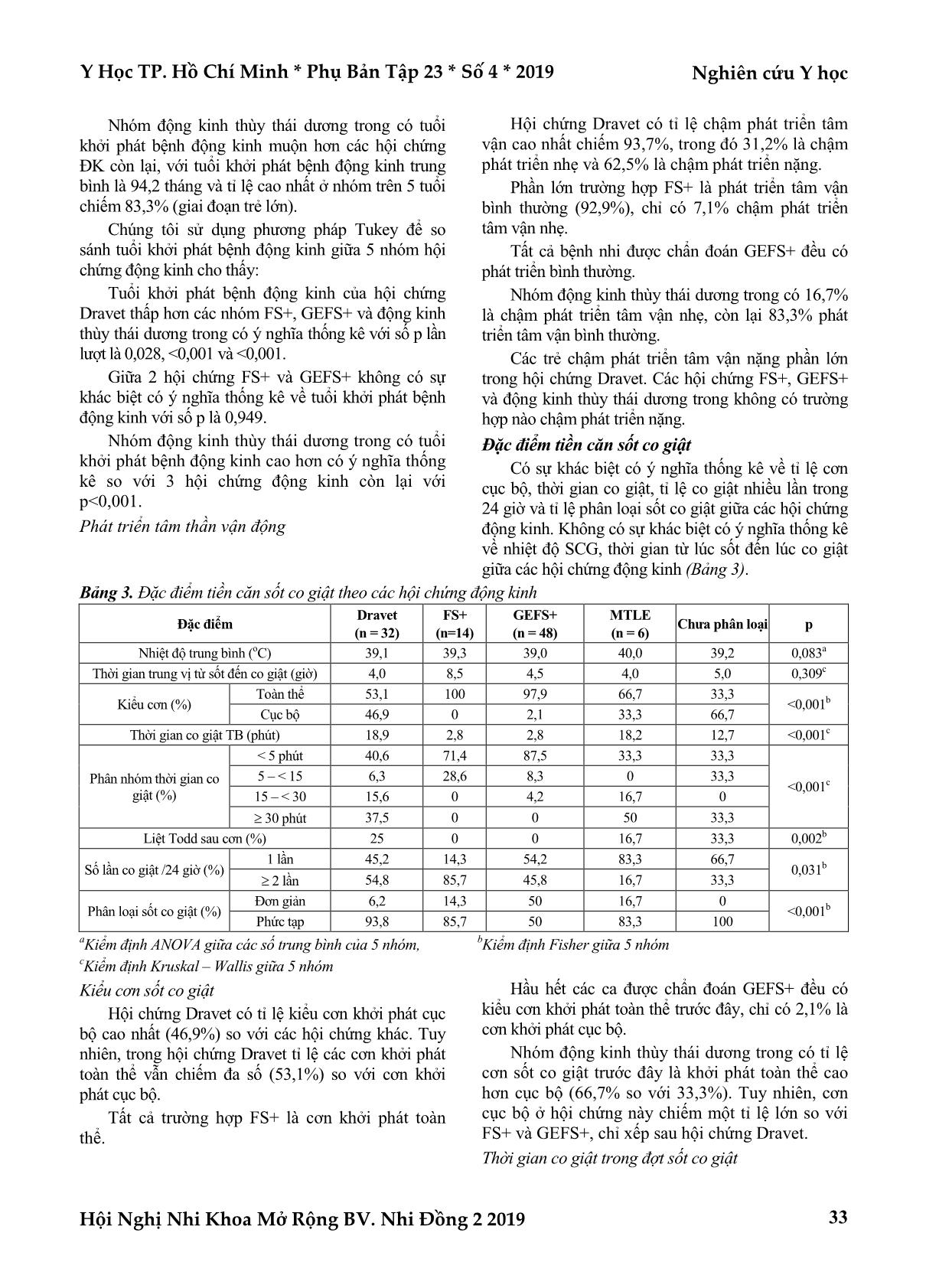
Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Hội Nghị Nhi Khoa Mở Rộng BV. Nhi Đồng 2 2019 28 ĐỘNG KINH Ở TRẺ SỐT CO GIẬT: CHẨN ĐOÁN HỘI CHỨNG ĐỘNG KINH Bùi Hiếu Anh*, Lê Thị Khánh Vân**, Nguyễn Lê Trung Hiếu*** TÓM TẮT Mục tiêu: Nghiên cứu của chúng tôi có mục tiêu chẩn đoán, mô tả và so sánh các đặc điểm lâm sàng của các hội chứng động kinh ở trẻ sốt co giật. Phương pháp nghiên cứu: Nghiên cứu hàng loạt ca với cỡ mẫu thực tế là 103 bệnh nhi nhập viện khoa Thần kinh bệnh viện Nhi đồng 2 từ tháng 12 năm 2017 đến tháng 8 năm 2018. Các hội chứng động kinh được chẩn đoán theo phân loại động kinh của ILAE năm 2017. Các biến số được thu thập gồm đặc điểm lâm sàng, điện não, hình ảnh học não và xét nghiệm gen theo từng hội chứng. Kết quả: Chúng tôi thu thập được 4 hội chứng gồm hội chứng Dravet, sốt co giật thêm vào (FS+), động kinh do gen với sốt co giật thêm vào (GEFS+), Động kinh thùy thái dương trong (MTLE). Hội chứng Dravet đặc trưng bởi khởi phát sớm (trung bình 6,4 tháng), tỉ lệ chậm phát triển tâm vận cao và sốt co giật phức tạp với tính chất cục bộ và kéo dài trên 30 phút. 82,6% có đột biến gen SCN1A. FS+ và GEFS+ có tuổi khởi phát trong giai đoạn trẻ nhỏ (trung bình 14 tháng) với tiền căn sốt co giật đơn giản tái đi tái lại sau đó tiến triển thành co giật không sốt trong 40% hoặc còn sốt co giật sau 6 tuổi trong 27%. Tiên lượng của 2 hội chứng trên khá tốt với phát triển tâm vận bình thường. GEFS+ có tiền căn gia đình đặc trưng với sốt co giật hoặc động kinh. Bệnh nhi với MTLE biểu hiện động kinh thùy thái dương khởi phát muộn trong thời kì thanh thiếu niên (trung bình 94,2 tháng) và đặc trưng bởi tiền căn sốt co giật khi sốt cao và thời gian co giật kéo dài tương ứng với tổn thương hồi hải mã trên MRI não. Kết luận: Các hội chứng động kinh ở trẻ có tiền căn sốt co giật có những đặc trưng khác nhau về biểu hiện lâm sàng và tiên lượng nên chẩn đoán hội chứng thực sự quan trọng trong chẩn đoán động kinh và nên được thực hiện ngay khi có thể. Từ khóa: sốt co giật, động kinh, hội chứng động kinh, hội chứng Dravet, GEFS+, FS+, động kinh thùy thái dương trong ABSTRACT THE EPILEPSY FOLLOWING FEBRILE SEIZURES (FS) Bui Hieu Anh, Le Thị Khanh Van, Nguyen Le Trung Hieu * Ho Chi Minh City Journal of Medicine * Supplement of Vol. 23 – No. 4 - 2019: 28 – 37 Objectives: This study sought to describe and compare the clinical characteristics of epileptic syndromes in children with prior febrile seizures (FS). Method: Between December 2017 and August 2018, we enrolled 103 patients diagnosed epilepsy defined by the clinical definition of ILAE (2014) with prior FS (average age 61.2 months), admitted to the ChildrenHospital 2 in Vietnam. Data concerning clinical characteristics, electroencephalographic, neuroimaging and genetic features were collected from each patient. Results: In 103 epileptic patients, there were 32 cases diagnosed with Dravet syndrome, 14 cases with febrile seizures plus (FS+), 48 cases with genetic epilepsy with febrile seizures plus (GEFS+), 6 cases with mesial temporal lobe epilepsy (MTLE) and 3 cases not yet classified. Dravet syndrome characterized by early onset of disease (average 6.4 months), high prevalence of psychomotor developmental retardation (93.7%) and complex FS (93.8%) prominent with focal seizures (46.9%) and lasting more than 30 minutes (37.4%). The majority of Dravet’s patients (82.6%) had the SCN1A mutation. FS+ and GEFS+ typically had the onset in the early childhood (average 14 months) with history of recurrent simple FS (average 4.1 – 5.8 times) then progressive to afebrile seizures in 40% or FS occuring after 6 years old in 27%. The prognosis of *Đại học Y khoa Phạm Ngọc Thạch Tác giả liên lạc: BS. Bùi Hiếu Anh ĐT: 0772962612 Email: bhanh1142@gmail.com Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Nghiên cứu Y học Hội Nghị Nhi Khoa Mở Rộng BV. Nhi Đồng 2 2019 29 these syndromes is good with normal psychomotor development (92.9 – 100%). GEFS+ has a characteristic family history of FS (79.2%) or eiplepsy (25%). In MTLE, patients manifested late – onset temporal epilepsy during adolescence (average 94.2 months) and had history of FS with high fever (average 40°C), prolonged seizure’s duration (50% over 30 minutes) corresponding to hippocampal injury on brain MRI film. Conclusion: The epileptic syndromes of children with prior FS had different characteristics concerning the clinical manifestations and the prognosis. Therefore, the diagnosis of these syndromes is really significant and should be done as soon as feasible. Key words: febrile seizures, epilepsy, epileptic syndrome, Dravet syndrome, GEFS+, FS+, mesial temporal lobe epilepsy ĐẶT VẤN ĐỀ Sốt co giật (SCG) là rối loạn thần kinh thường gặp nhất ở trẻ em. Tỉ lệ chung là 2 – 5% trẻ từ 6 tháng đến 5 tuổi(10). Sốt co giật cũng là vấn đề thần kinh thường gặp nhất trong cấp cứu nh ... 15 phút, và có 3 trường hợp (chiếm 50%) kéo dài trên 30 phút. Số lần co giật trong 24 giờ Hội chứng Dravet và GEFS+ đều có tỉ lệ co giật 1 cơn và hơn 2 cơn trong 24 giờ tương đương nhau. Tỉ lệ co giật trên 2 cơn trong 24 giờ cao nhất với hội chứng FS+ (85,7%). Phần lớn các trường hợp động kinh thùy thái dương trong chỉ co giật 1 lần trong 24 giờ (83,3%). Phân loại sốt co giật Sốt co giật phức tạp chiếm ưu thế trong tất cả hội chứng. Hội chứng Dravet có tỉ lệ kiểu sốt co giật phức tạp cao nhất (93,8%), tiếp đến là FS+ (85,7%), động kinh thùy thái dương trong (83,3%) và thấp nhất là GEFS+ (50%). Riêng hội chứng GEFS+, tỉ lệ sốt co giật phức tạp và đơn giản bằng nhau. BÀN LUẬN Nghiên cứu của chúng tôi về bệnh động kinh ở trẻ sốt co giật là nghiên cứu với nhóm bệnh lớn (103 ca) có phân loại và mô tả các hội chứng động kinh có liên quan SCG. Hội chứng Dravet Đây là nghiên cứu có số ca hội chứng Dravet lớn (32 trường hợp), vốn là một hội chứng động kinh hiếm gặp và có tiên lượng lâu dài nặng nề. Nghiên cứu của chúng tôi có nhiều đặc điểm tương đồng với nghiên cứu của Huỳnh Thị Thúy Kiều (2016) trên 21 ca(6) và Cetica (2017) trên 97 ca(1) về: Tuổi khởi phát sốt co giật trung bình 6,4 tháng của chúng tôi tương tự với 6,9 tháng của Thúy Kiều và 5,2 tháng của Cetica. Tỉ lệ cao (90,6%) khởi phát trước 12 tháng tương đồng với nghiên cứu của Thúy Kiều (96%) và của Cetica (100%). Tuổi trung bình được chẩn đoán động kinh trong nghiên cứu của chúng tôi là 12,3 tháng giống với kết quả 13,9 tháng của Thúy Kiều. Tiền căn gia đình động kinh là 3,1% (4% trong nghiên cứu của Thúy Kiều). Tỉ lệ cao (93,7%) chậm phát triển tâm vận giống với Thúy Kiều (96%). Về cận lâm sàng, tỉ lệ điện não đồ bất thường điển hình ĐK trong hội chứng Dravet là 59,4%, tương tự với kết quả của Thúy Kiều (54%), Cetica (48,2%) và tỉ lệ bất thường trên MRI não là 18,8% trong đó chủ yếu là teo não nhẹ. Trong 32 trường hợp đủ tiêu chuẩn lâm sàng chẩn đoán hội chứng Dravet có 23 trường hợp được xét nghiệm gen tìm đột biến gen SCN1A, trong đó có 19 ca tìm được đột biến gen SCN1A phù hợp hội chứng Dravet chiếm 82,6%, 1 ca đột biến câm dị hợp tử chiếm 4,3%, 3 ca không có đột biến chiếm 13,1%. Tỉ lệ đột biến gen này tương tự kết quả nghiên cứu của Thúy Kiều (70,8%)(6), Okumura (82,5%)(8), Kwong (83%)(7). Việc phát hiện được đột biến gen có vai trò rất quan trọng, cho biết nguyên nhân ở mức độ phân tử, tránh một số loại thuốc có thể làm nặng bệnh và tiên lượng lâu dài trong hội chứng Dravet. So với các hội chứng khác trong nhóm bệnh, hội chứng Dravet nổi bật với tuổi khởi phát SCG sớm (đặc biệt trước 12 tháng), tỉ lệ chậm phát triển tâm vận rất cao (đặc biệt chậm phát triển nặng). Trong khi đó tỉ lệ tiền căn gia đình sốt co giật và động kinh so với tỉ lệ chung lại khá thấp, điều này có thể giải thích là vì đột biến gen trong hội chứng Dravet thường là đột biến mới, tự phát (90%). Đột biến được di truyền hoặc có tính gia đình chỉ chiếm 5 – 10%, trong đó cha mẹ mang thể khảm chiếm 2/3 những trường hợp có tính gia đình và thường không bị ảnh hưởng hoặc ảnh hưởng nhẹ(3). Về đặc điểm sốt co giật, hội chứng Dravet có tỉ lệ sốt co giật phức tạp cao nhất trong các hội chứng ĐK (93,8%), nổi bật với tính chất cục bộ (46,9%) tương tự với kết quả của Cetica (24%) và cơn giật kéo dài, đặc biệt kéo dài trên 30 phút (37,4%) tương tự với kết quả của Cetica (25,3%). Điều này phù hợp với kết luận của các nghiên cứu trước rằng Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Nghiên cứu Y học Hội Nghị Nhi Khoa Mở Rộng BV. Nhi Đồng 2 2019 35 thời gian co giật kéo dài có thể là dữ kiện đầu tiên của một hội chứng động kinh nặng nề(3). Những điểm khác biệt của hội chứng Dravet với những hội chứng khác về tuổi khởi phát sốt co giật sớm trước 12 tháng, tỉ lệ tiền căn gia đình thấp hơn, cơn sốt co giật cục bộ và kéo dài trên 30 phút có ý nghĩa thống kê, kết quả này giống với những so sánh của Cetica năm 2017 trên 97 trẻ Dravet và 103 trẻ với các hội chứng động kinh khác(1). Những đặc trưng trên có ý nghĩa lâm sàng quan trọng trong việc nhận diện sớm hội chứng động kinh nguy hiểm này ở những bệnh nhi SCG lần đầu sớm trước 12 tháng, đặc biệt trước 6 tháng tuổi và có thời gian co giật kéo dài trên 30 phút; từ đó có những can thiệp thích hợp nhằm ngăn ngừa sự tiến triển do bệnh não sinh động kinh gây ra. Hội chứng FS+ và GEFS+ FS+ và GEFS+ chiếm tỉ lệ cao nhất trong nhóm bệnh của chúng tôi (60,2%), trong y văn được ghi nhận là thường gặp tuy nhiên chưa có nghiên cứu cụ thể về tần suất hiện mắc của các hội chứng này. Hai hội chứng động kinh trên có những đặc điểm chung là tuổi khởi phát sốt co giật trung bình khoảng 14 tháng, được chẩn đoán bệnh ĐK ở giai đoạn trẻ nhỏ (1 – 5 tuổi) với tuổi trung bình là 36,1 tháng (FS+) và 41,6 tháng (GEFS+), sốt co giật nhiều lần trước khi được chẩn đoán động kinh với trung bình 4,1 lần (FS+) và 5,8 lần (GEFS+) và hầu hết (92,9 – 100%) phát triển tâm vận bình thường. Riêng đối với hội chứng GEFS+ có 79,2% có tiền căn gia đình sốt co giật và 25% có tiền căn gia đình động kinh. Trong nhóm bệnh có 2 cặp sinh đôi cùng trứng được phân loại GEFS+. Điều này củng cố thêm cơ chế di truyền cho hội chứng này. Dù nhiều gen có ý nghĩa trong GEFS+, đột biến không được xác định trong nhiều trường hợp. Sự di truyền phức tạp, độ thâm nhập không hoàn toàn và sự tác động của môi trường góp phần vào sự không chắc chắn của xét nghiệm gen nên hiện nay vẫn chưa được khuyến cáo ở hội chứng này. Về đặc điểm sốt co giật, sốt co giật đơn giản chiếm ưu thế, thường kiểu cơn khởi phát toàn thể (100% với FS+ và 97,9% với GEFS+), thời gian co giật ngắn dưới 5 phút (71,4% với FS+ và 87,5% với GEFS+) nhưng tỉ lệ co giật trên 2 lần trong 24 giờ lại tương đối cao (85,7% với FS+ và 45,8% với GEFS+). So với các hội chứng ĐK khác, GEFS+ đặc trưng bởi tính chất gia đình, phát triển tâm vận bình thường và khởi đầu với sốt co giật đơn giản ở giai đoạn trẻ nhỏ (trung bình 14 tháng, chỉ có 6,3% trước 6 tháng tuổi) sau đó tiến triển thành cơn động kinh không sốt (40%) hoặc cơn SCG kéo dài hơn 6 tuổi (27%), tương tự với kết quả của Zhang nghiên cứu trên 40 trẻ GEFS+ năm 2017 với tuổi khởi phát trung bình là 14 tháng, với tỉ lệ tiến triển thành co giật không sốt là 60% và sốt co giật kéo dài hơn 6 tuổi là 37,5%(12). Động kinh thùy thái dương trong Nhóm bệnh của chúng tôi có 6 ca được chẩn đoán ĐK thùy thái dương trong có tiền căn SCG, số mẫu tương đối ít; trong đó 3 ca xơ chai hồi hải mã trên MRI 1,5 Tesla và 3 ca theo dõi trên lâm sàng (2 ca chưa phát hiện tổn thương với MRI 1,5 Tesla, 1 ca chưa chụp MRI). Diễn tiến tự nhiên điển hình cho động kinh thùy thái dương trong: Khởi phát SCG vào giai đoạn trẻ nhỏ 1 đến 5 tuổi (trung bình 46,8 tháng). Sau đó là một giai đoạn không triệu chứng (kéo dài trung bình 47,3 tháng). Tiếp theo khởi phát bệnh ĐK trễ, trung bình là 94,2 tháng (từ 7 – 8 tuổi). Phát triển tâm vận phần lớn bình thường (83,3%). Về đặc điểm SCG, nhiệt độ trung bình lúc SCG là 40oC (từ 39 – 410C), cao nhất trong các hội chứng động kinh (sự khác biệt này có ý nghĩa thống kê), đặc điểm này lí giải sự tổn thương hồi hải mã sau này vì đây là vùng não nhạy cảm nhất với nhiệt độ cao. Phần lớn SCG là cơn khởi phát toàn thể (66,6%), có 3 trong tổng số 6 ca (50%) có thời gian co giật kéo dài trên 30 phút và đây cũng là 3 ca có tổn thương thùy thái dương rõ trên MRI não. Tất cả 6 ca đều tiến triển thành bệnh động kinh cục bộ thùy thái dương, với các cơn động kinh cục bộ toàn thể hóa có tiền triệu trong 3 ca, chủ yếu là cảm xúc hoảng sợ, lo lắng, có 1 ca có ngưng hoạt động, đơ người khoảng 10 phút mới xuất hiện co giật, có 1 ca có những cử động tự động trước khi diễn tiến thành co cứng co giật 2 bên. Các ca đều có bất thường điện não đồ điển hình ĐK hoặc sóng chậm khu trú thái dương ưu thế một bên. Đặc trưng của ĐK thùy thái dương trong so với các hội chứng ĐK khác là diễn tiến bệnh điển hình Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Hội Nghị Nhi Khoa Mở Rộng BV. Nhi Đồng 2 2019 36 với ĐK cục bộ thùy thái dương trong khởi phát muộn trong thời kì trẻ lớn (từ 5 – 12 tuổi), có tiền căn sốt co giật lúc nhỏ với nhiệt độ lúc SCG cao và thời gian co giật kéo dài tương ứng với tổn thương hồi hải mã trên phim MRI não. KẾT LUẬN Một hội chứng động kinh là một nhóm các đặc điểm về loại cơn co giật, phát triển tâm vận, điện não đồ và hình ảnh học thường xảy ra cùng với nhau. Chúng tôi mô tả và so sánh 4 hội chứng động kinh ở trẻ có tiền căn sốt co giật có những đặc trưng khác nhau về biểu hiện lâm sàng, cận lâm sàng cũng như nguyện nhân và tiên lượng. Do đó, chẩn đoán hội chứng là một bước quan trọng trong quy trình chẩn đoán động kinh của ILAE 2017 và nên được thực hiện càng sớm càng tốt ở bệnh nhân động kinh có tiền căn sốt co giật. TÀI LIỆU THAM KHẢO 1. Cetica V (2017). "Clinical and genetic factors predicting Dravet syndrome in infants with SCN1A mutations". Neurology, 88(11):1037- 1044. 2. Chungath M, Shorvon S (2008). "The mortality and morbidity of febrile seizures". Nat Clin Pract Neurol, 4(11):610-621. 3. Nascimento FA, Andrade DM (2018). "Dravet syndrome: Genetics, clinical features, and diagnosis". Uptodate, https://www.uptodate.com/contents/dravet-syndrome-genetics-clinical- features-and-diagnosis/print. 4. Fisher RS (2014). "ILAE official report: a practical clinical definition of epilepsy". Epilepsia, 55(4):475-482. 5. Hauser WA, Annegers JF, Kurland LT (1993). "Incidence of epilepsy and unprovoked seizures in Rochester, Minnesota: 1935-1984". Epilepsia, 34(3):453-468. 6. Huỳnh Thị Thúy Kiều, Lê Thị Khánh Vân (2017). "Hội chứng Dravet: đặc điểm lâm sàng và di truyền học". Y Học TP. Hồ Chí Minh, 21(2):129-133. 7. Kwong AK (2012). "Identification of SCN1A and PCDH19 mutations in Chinese children with Dravet syndrome". PLoS One, 7(7):e41802. 8. Okumura A (2012). "Acute encephalopathy in children with Dravet syndrome". Epilepsia, 53(1):79-86. 9. Scheffer IE (2017), "ILAE classification of the epilepsies: Position paper of the ILAE Commission for Classification and Terminology". Epilepsia, 58(4):512-521. 10. Steering Committee on Quality, Improvement and Management, Subcommittee on Febrile Seizures American Academy of Pediatrics (2008). "Febrile seizures: clinical practice guideline for the long-term management of the child with simple febrile seizures". Pediatrics, 121(6):1281-1286. 11. Sugai K (2010). "Current management of febrile seizures in Japan: an overview". Brain Dev, 32(1):64-70. 12. Zhang YH (2017). "Genetic epilepsy with febrile seizures plus: Refining the spectrum". Neurology, 89(12):1210-1219. Ngày nhận bài báo: 13/06/2019 Ngày phản biện nhận xét bài báo: 21/06/2019 Ngày bài báo được đăng: 10/08/2019 Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Nghiên cứu Y học Hội Nghị Nhi Khoa Mở Rộng BV. Nhi Đồng 2 2019 37 ĐẶC ĐIỂM KẾT QUẢ ĐIỀU TRỊ BỆNH NHÂN HẸP KHÍ QUẢN BẨM SINH CÓ PHẪU THUẬT TẠI BỆNH VIỆN NHI ĐỒNG 2 TỪ THÁNG 8/2013 ĐẾN THÁNG 4/2018 Nguyễn Hoàng Phong*, Trần Thị Mộng Hiệp*, Lại Lê Hưng* TÓM TẮT Mục tiêu: Đánh giá mô tả đặc điểm và các yếu tố tiên lượng nặng về lâm sàng và cận lâm sàng trên các bệnh nhân biến chứng nặng sau phẫu thuật hẹp khí quản để từ đó hạn chế tỉ lệ tử vong trên các bệnh nhân phẫu thuật khí quản. Phương pháp nghiên cứu: Bệnh nhân được chẩn đoán xác định hẹp khí quản bẩm sinh, có chỉ định phẫu thuật và được phẫu thuật tại bệnh viện Nhi đồng 2 từ tháng 8/ 2013 – 4/2018. Nghiên cứu mô tả hàng loạt ca. Xử lý, phân tích và đánh giá lâm sàng, cận lâm sàng, các yếu tố liên quan bằng phần mềm Stata 14. Kết quả: Có 43 bệnh nhân hẹp khí quản bẩm sinh, phần lớn có biểu hiện Khò khè (76,7%), suy dinh dưỡng mạn (51,2%); viêm phổi trước phẫu thuật (79,1%), tiền căn nhập viện (69,8%), suy hô hấp (60,5%). Vị trí hẹp khí quản tập trung ở vị trí 1/3 dưới khí quản (79,1%); đường kính khí quản hẹp 3,2 ± 0,75 mm, chiều dài đoạn hẹp 28,2 ± 12,6 mm.Qua nội soi khí phế quản bằng phế quản ống soi mềm thì vị trí hẹp khí quản 1/3 dưới (65,3%), đường kính khí quản hẹp 3,2 ±1,5 mm, chiều dài đoạn hẹp 33,2 ± 3,9 mm. Đa số số lượng tế bào bạch cầu <15,000 tế bào/mm3 (chiếm 83,7%) và nhóm CRP <20 mg/L (88,4%); cấy máu dương (9,3%); cấy NTA dương (23,3%); XQ phổi bất thường (34,9%); oxy liệu pháp (62,8%); thở Cannula (55,8%); thở NCPAP (25,6%); thở máy (16,3%); sử dụng kháng sinh (83,7%). Tỷ lệ tử vong (11,6%), thời gian rút NKQ >72 giờ (90,7%), thời gian nằm hồi sức >10 ngày (32,6%), nhiễm trùng hậu phẫu (11,6%), phẫu thuật lại (9,3%). Biến chứng hậu phẫu nặng (16,3%). Nghiên cứu tìm ra mối liên quan giữa biến chứng nặng hậu phẫu và đường kính khí quản bình thường; mức độ hẹp khí quản qua CT Scan ngực có cản quang và dựng hình, sửa chữa phế quản gốc trước phẫu thuật, thời gian chạy tuần hoàn ngoài cơ thể, cấy dịch hầu họng hậu phẫu, CRP hậu phẫu với p<0,05. Kết luận: Phẫu thuật quản lý hẹp khí quản là thách thức và đòi hỏi phương pháp tiếp cận liên chuyên khoa. Chuẩn bị trước phẫu thuật và lập kế hoạch chuyên khoa liên quan đến nhu cầu và thời gian phẫu thuật, kỹ thuật phẫu thuật tỉ mỉ, và chăm sóc hậu phẫu tích cực là chìa khóa để phẫu thuật thành công, có thể chữa trị lâu dài cho những bệnh nhân này. Từ khoá: hẹp khí quản bẩm sinh, bệnh viện Nhi đồng 2 ABSTRACT TREATMENT OUTCOME OF SURGICAL CONGENITAL TRACHEAL STENOSIS PATIENTS IN CHILDREN’S HOSPITAL 2 FROM AUGUST 2013 TO APRIL 2018 Nguyen Hoang Phong, Tran Thi Mong Hiep, Lai Le Hung * Ho Chi Minh City Journal of Medicine * Supplement of Vol. 23 – No. 4 - 2019: 38 - 46 Objectives: To evaluate the clinical and subclinical characterization and prognostic factors in severe postoperative patients in order to limit mortality in patients with tracheal surgery. Method: Patients diagnosed with congenital tracheal stenosis, surgical indications and surgery at Children's Hospital 2 from August 2013 to April 2018. Case series report. Clinical, subclinical characterization and related factors were analysis and evaluation using STATA 14 software. Results: There are 43 CTSpatients, mostly with wheezing (76.7%), chronic malnutrition (51.2%); pneumonia before surgery (79.1%), pre-hospital admission (69.8%), respiratory failure (60.5%). The point of stenosis was located at 1/3 of the trachea (79.1%); the diameter of stenosis segmentwas 3.2 ± 0.75 mm, the length of stenosiswas 28.2 ± 12.6 mm on CT-Scan. Through bronchoscopy, The point of stenosis was located at 1/3 of the *Bệnh viện Nhi Đồng 2 Tác giả liên lạc: BSCK2. Nguyễn Hoàng Phong ĐT: 0903833321 Email: nguyenhoangphong@gmail.com
File đính kèm:
 dong_kinh_o_tre_sot_co_giat_chan_doan_hoi_chung_dong_kinh.pdf
dong_kinh_o_tre_sot_co_giat_chan_doan_hoi_chung_dong_kinh.pdf

