Đánh giá kết quả ứng dụng kỹ thuật sinh thiết vú có hỗ trợ hút chân không dưới hướng dẫn siêu âm trong chẩn đoán và điều trị tổn thương vú
Mục tiêu: Đánh giá hiệu quả, tính an toàn và sự
hài lòng của người bệnh với kĩ thuật Sinh thiết vú có
hỗ trợ hút chân không dưới hướng dẫn siêu âm
(VABB). Đối tượng và phương pháp nghiên cứu:
Nghiên cứu hồi cứu kết hợp tiến cứu có can thiệp lâm
sàng không đối chứng trên 109 bệnh nhân nữ có tổn
thương tuyến vú đã được sinh thiết có hỗ trợ hút chân
không dưới hướng dẫn siêu âm tại Bệnh viện Ung
Bướu Nghệ An từ năm 2018 đến hết tháng 08/2020.
Kết quả: Tuổi trung bình là 27,52 ± 9,05 (14 – 59).
Kích thước trung bình của khối u là 16,27 ± 6,2mm
(5- 30mm), đa số có 1 -2 khối u (91,74%), số lượng u
lấy ra nhiều nhất trên 1 bệnh nhân là 5. Kết quả giải
phẫu bệnh đa phần lành tính trong đó u xơ tuyến vú
chiếm đa số (89%), có 1 trường hợp carcinoma
(0,9%). Thời gian phẫu thuật trung bình là 45,41 ±
14,82 phút (20 -80),72,5% bệnh nhân không sử dụng
thuốc giảm đau sau mổ ngày thứ 2. Không có biến
chứng nặng, tụ máu sau mổ 7,3%, thủng da 0,9%,
chảy máu trong mổ 0,9%. 100% bệnh nhân hài lòng
với kết quả phẫu thuật. Kết luận: VABB là phương
pháp an toàn, hiệu quả để sinh thiết trọn các tổn
thương vú, bên cạnh đó còn điều trị các tổn thương
lành tính, đem lại hiệu quả thẩm mĩ cao.

Trang 1

Trang 2
Trang 3

Trang 4

Trang 5
Tóm tắt nội dung tài liệu: Đánh giá kết quả ứng dụng kỹ thuật sinh thiết vú có hỗ trợ hút chân không dưới hướng dẫn siêu âm trong chẩn đoán và điều trị tổn thương vú

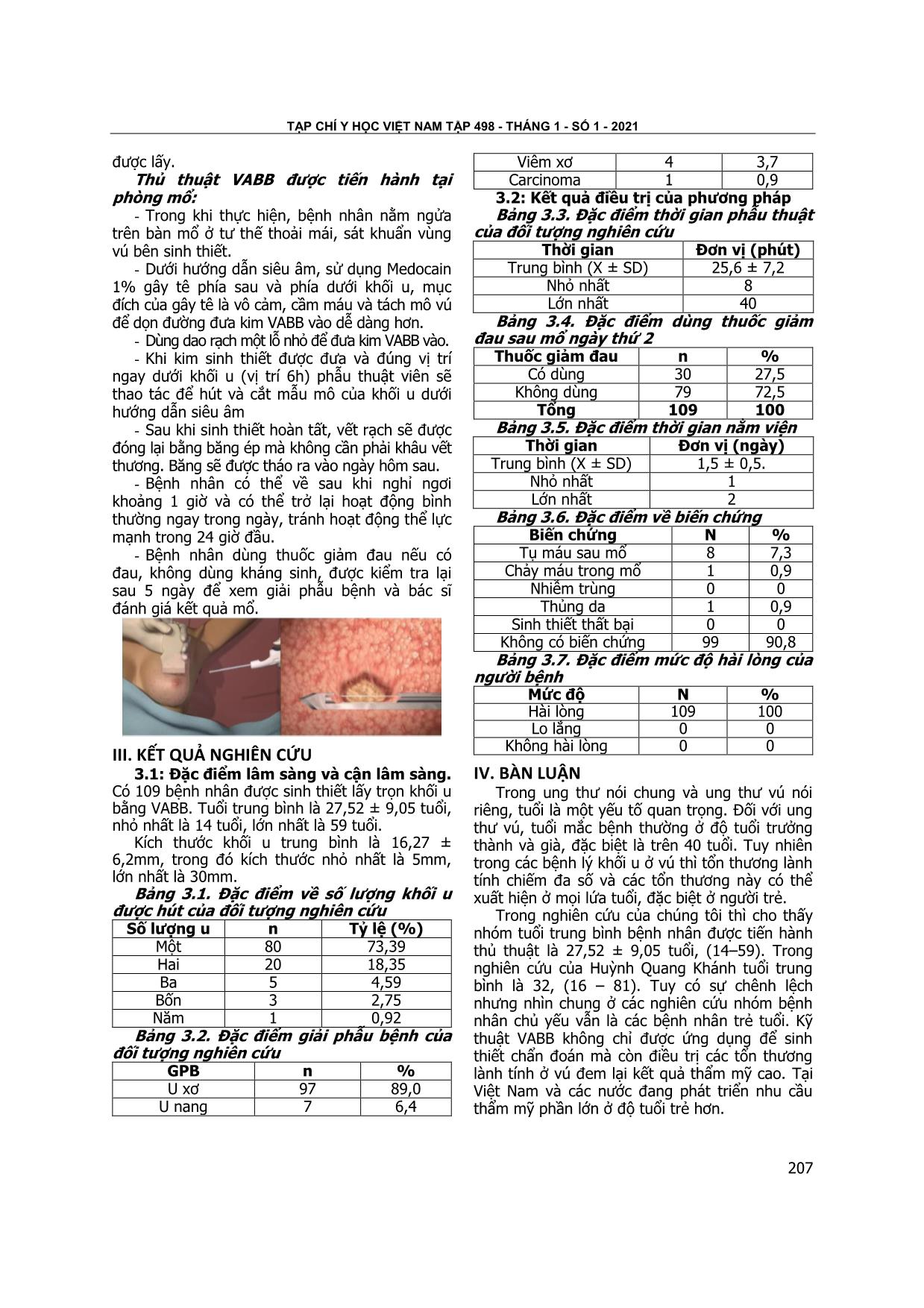
TẠP CHÍ Y HỌC VIỆT NAM TẬP 498 - THÁNG 1 - SỐ 1 - 2021 205 IV. BÀN LUẬN Trong nghiên cứu này, chúng tôi sản xuất mẫu nước tiểu bất thường với các thông số dựa trên cơ sở chất nền là mẫu nước tiểu âm tính. Mẫu nước tiểu âm tính được sản xuất dựa theo công thức xây dựng mẫu nước tiểu giả định dùng trong phòng thí nghiệm của Brian Shmaefsky [1]. Quy trình sản xuất mẫu nước tiểu giả định bắt đầu từ khi chuẩn bị nguyên liệu sản xuất. Mẫu nước tiểu giả định được sản xuất dựa trên công thức sản xuất mẫu nước tiểu dùng trong phòng thí nghiệm và đáp ứng được mục tiêu của việc ngoại kiểm nhằm kiểm tra chất lượng về trang thiết bị, hóa chất và kỹ thuật của người thực hiện xét nghiệm tổng phân tích nước tiểu. Các giai đoạn tiếp theo được thực hiện theo đúng ISO 17043:2010 về việc đánh giá sự phù hợp – Yêu cầu chung đối với thử nghiệm thành thạo. Và chúng tôi đánh giá độ đồng nhất và độ ổn định của mẫu sản xuất theo ISO 13528:2015 và theo hướng dẫn của ISO Guide 35:2017 về Mẫu chuẩn – Nguyên tắc chung và nguyên tắc thống kê trong chứng nhận. Độ ổn định của mẫu được đánh giá trong vòng 3 tháng và đánh giá tác động của nhiệt độ lên các mẫu. Chúng tôi tiến hành kiểm tra độ ổn định của mẫu được bảo quản ở nhiệt độ 2-80C và nhiệt độ 25-300C. Để đánh giá sự ổn định của mẫu theo thời gian, chúng tôi đánh giá mẫu tại các thời điểm: 1 tuần, 2 tuần, 4 tuần, 6 tuần, 8 tuần, 10 tuần và 12 tuần sau khi sản xuất mẫu. Từ kết quả của đánh giá sự ổn định ta thấy: Lô mẫu bảo quản ở điêu kiện nhiệt độ2-8oC đạt độ ổn định trong 3 tháng ở tất cả các thống số. Lô mẫu bảo quản ở nhiệt độ 25-300C không ổn định sau 1 tuần. Điều này có thể do khi bảo quản ở 25-30oC thì ở nhiệt độ này vi khuẩn sẽ dễ phát triển và gây tác động lên tínhchất của mẫu nước tiểu, protein sẽ không bền khi bảo quản ở nhiệt độ này. V. KẾT LUẬN Xây dựng thành công quy trình sản xuất mẫu nước tiểu giả định dương tính với các thông số cụ thể: protein, nitrite, leukocyte, blood. Các bộ mẫu sau khi sản xuất đều đồng nhất với nhau. Mẫu nước tiểu sản xuất ra đạt độ ổn định trong thời hạn 3 tháng ở điều kiện nhiệt độ 2- 8℃. Riêng lô mẫu giữ ở 25-30℃ không đạt được sự ổn định theo thời gian. LỜI CẢM ƠN. Chúng tôi gửi lời cảm ơn Đại học Y dược đã tài trợ để thực hiện nghiên cứu này TÀI LIỆU THAM KHẢO 1. Brian Shmaefsky (1995), "Artificial Urine for Laboratory Testing", The American Biology Teacher. 57(7), tr. 428-430 2. Tiêu Chuẩn Quốc Gia TCVN 8245:2009, Mẫu chuẩn-Nguyên tắc chung và nguyên tắc thống kê trong chứng nhận, tr.18-43. 3. Tiêu Chuẩn Quốc Gia TCVN 17043:2011 ISO 17043:2010 (2011), Đánh giá sự phù hợp - yêu cầu chung đối với thử nghiệm thành thạo, tr.13-23. 4. M. Gai và G. Lanfranco (2007), "Urinalysis in Italy in 2006", G Ital Nefrol. 24(1), tr. 70-4. 5. Tiêu Chuẩn Quốc Gia TCVN ISO 15189 : 2015 (2015), Phòng thí nghiệm Y tế - Yêu cầu về năng lục và chất lượng, tr.32-33. 6. WHO, "Overview of External Quality Assessment (EQA)", tr. 1-8. ĐÁNH GIÁ KẾT QUẢ ỨNG DỤNG KỸ THUẬT SINH THIẾT VÚ CÓ HỖ TRỢ HÚT CHÂN KHÔNG DƯỚI HƯỚNG DẪN SIÊU ÂM TRONG CHẨN ĐOÁN VÀ ĐIỀU TRỊ TỔN THƯƠNG VÚ Vũ Đình Giáp*, Nguyễn Khắc Tiến*, TrầnThị Hoài*, Trần Thị Yến*, Đoàn Thị Hồng Nhật* TÓM TẮT52 Mục tiêu: Đánh giá hiệu quả, tính an toàn và sự hài lòng của người bệnh với kĩ thuật Sinh thiết vú có hỗ trợ hút chân không dưới hướng dẫn siêu âm (VABB). Đối tượng và phương pháp nghiên cứu: *Bệnh viện Ung Bướu Nghệ An Chịu trách nhiệm chính: Vũ Đình Giáp Email: Bsgiap84@gmail.com Ngày nhận bài: 26.10.2020 Ngày phản biện khoa học: 30.11.2020 Ngày duyệt bài: 10.12.2020 Nghiên cứu hồi cứu kết hợp tiến cứu có can thiệp lâm sàng không đối chứng trên 109 bệnh nhân nữ có tổn thương tuyến vú đã được sinh thiết có hỗ trợ hút chân không dưới hướng dẫn siêu âm tại Bệnh viện Ung Bướu Nghệ An từ năm 2018 đến hết tháng 08/2020. Kết quả: Tuổi trung bình là 27,52 ± 9,05 (14 – 59). Kích thước trung bình của khối u là 16,27 ± 6,2mm (5- 30mm), đa số có 1 -2 khối u (91,74%), số lượng u lấy ra nhiều nhất trên 1 bệnh nhân là 5. Kết quả giải phẫu bệnh đa phần lành tính trong đó u xơ tuyến vú chiếm đa số (89%), có 1 trường hợp carcinoma (0,9%). Thời gian phẫu thuật trung bình là 45,41 ± 14,82 phút (20 -80),72,5% bệnh nhân không sử dụng vietnam medical journal n01 - JANUARY - 2021 206 thuốc giảm đau sau mổ ngày thứ 2. Không có biến chứng nặng, tụ máu sau mổ 7,3%, thủng da 0,9%, chảy máu trong mổ 0,9%. 100% bệnh nhân hài lòng với kết quả phẫu thuật. Kết luận: VABB là phương pháp an toàn, hiệu quả để sinh thiết trọn các tổn thương vú, bên cạnh đó còn điều trị các tổn thương lành tính, đem lại hiệu quả thẩm mĩ cao. Từ khóa: Ung thư vú, sinh thiết vú, sinh thiết vú có hỗ trợ hút chân không. SUMMARY ASSESS TREATMENT OUTCOMES OF VACUUM-ASSISTED BREAST BIOPSY (VABB) IN DIAGNOSIS AND TREATMENT OF BREAST DISEASE Obje ... có hỗ trợ hút chân không dưới hướng dẫn siêu âm (VABB) trong chẩn đoán và điều trị tổn thương vú” với 2 mục tiêu: 1. Đặc điểm lâm sàng và cận lâm sàng các khối u vú thuộc nhóm đối tượng nghiên cứu 2. Đánh giá hiệu quả, tính an toàn và sự hài lòng của người bệnh với kĩ thuật Sinh thiết vú có hỗ trợ hút chân không dưới hướng dẫn siêu âm (VABB) II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU 2.1 Đối tượng nghiên cứu. Bệnh nhân nữ có tổn thương tuyến vú đã được sinh thiết có hỗ trợ hút chân không dưới hướng dẫn siêu âm cho mục đích chẩn đoán và điều trị tại Bệnh viện Ung Bướu Nghệ An từ năm 2018 đến hết tháng 08/2020. Tiêu chuẩn lựa chọn: *Mục đích chẩn đoán: - Tổn thương vú không sờ thấy trên lâm sàng và chẩn đoán phân loại BIRADS III, IV. - Bệnh nhân không có khả năng theo dõi thường xuyên - Bệnh nhân tăng kích thước khối u trong quá trình theo dõi - Bệnh nhân lo lắng quá mức * Mục đích điều trị: - Lấy bỏ các tổn thương lành tính ở vú, kích thước tối đa là 30mm. Tiêu chuẩn loại trừ: - Tổn thương vú không xác định được dưới siêu âm - Các trường hợp đã xác định u ác tuyến vú bằng sinh thiết lõi kim, sinh thiết mở. 2.2 Phương pháp nghiên cứu. Nghiên cứu hồi cứu kết hợp tiến cứu có can thiệp lâm sàng không đối chứng. 2.3 Xử lý số liệu. Nhập và xử lý số liệu bằng phần mềm SPSS 20.0 2.4 Các bước tiến hành. Bệnh nhân khi được chẩn đoán có tổn thương vú cần được sinh thiết trọn thì được giải thích kỹ về chọn lựa mổ mở lấy u hay lấy u bằng VABB, ưu nhược điểm của từng phương pháp. Sau khi bệnh nhân đồng ý, bác sĩ siêu âm kiểm tra tình trạng u, số lượng, kích thước. Bệnh nhân được tư vấn số lượng u TẠP CHÍ Y HỌC VIỆT NAM TẬP 498 - THÁNG 1 - SỐ 1 - 2021 207 được lấy. Thủ thuật VABB được tiến hành tại phòng mổ: - Trong khi thực hiện, bệnh nhân nằm ngửa trên bàn mổ ở tư thế thoải mái, sát khuẩn vùng vú bên sinh thiết. - Dưới hướng dẫn siêu âm, sử dụng Medocain 1% gây tê phía sau và phía dưới khối u, mục đích của gây tê là vô cảm, cầm máu và tách mô vú để dọn đường đưa kim VABB vào dễ dàng hơn. - Dùng dao rạch một lỗ nhỏ để đưa kim VABB vào. - Khi kim sinh thiết được đưa và đúng vị trí ngay dưới khối u (vị trí 6h) phẫu thuật viên sẽ thao tác để hút và cắt mẫu mô của khối u dưới hướng dẫn siêu âm - Sau khi sinh thiết hoàn tất, vết rạch sẽ được đóng lại bằng băng ép mà không cần phải khâu vết thương. Băng sẽ được tháo ra vào ngày hôm sau. - Bệnh nhân có thể về sau khi nghỉ ngơi khoảng 1 giờ và có thể trở lại hoạt động bình thường ngay trong ngày, tránh hoạt động thể lực mạnh trong 24 giờ đầu. - Bệnh nhân dùng thuốc giảm đau nếu có đau, không dùng kháng sinh, được kiểm tra lại sau 5 ngày để xem giải phẫu bệnh và bác sĩ đánh giá kết quả mổ. III. KẾT QUẢ NGHIÊN CỨU 3.1: Đặc điểm lâm sàng và cận lâm sàng. Có 109 bệnh nhân được sinh thiết lấy trọn khối u bằng VABB. Tuổi trung bình là 27,52 ± 9,05 tuổi, nhỏ nhất là 14 tuổi, lớn nhất là 59 tuổi. Kích thước khối u trung bình là 16,27 ± 6,2mm, trong đó kích thước nhỏ nhất là 5mm, lớn nhất là 30mm. Bảng 3.1. Đặc điểm về số lượng khối u được hút của đối tượng nghiên cứu Số lượng u n Tỷ lệ (%) Một 80 73,39 Hai 20 18,35 Ba 5 4,59 Bốn 3 2,75 Năm 1 0,92 Bảng 3.2. Đặc điểm giải phẫu bệnh của đối tượng nghiên cứu GPB n % U xơ 97 89,0 U nang 7 6,4 Viêm xơ 4 3,7 Carcinoma 1 0,9 3.2: Kết quả điều trị của phương pháp Bảng 3.3. Đặc điểm thời gian phẫu thuật của đối tượng nghiên cứu Thời gian Đơn vị (phút) Trung bình (X ± SD) 25,6 ± 7,2 Nhỏ nhất 8 Lớn nhất 40 Bảng 3.4. Đặc điểm dùng thuốc giảm đau sau mổ ngày thứ 2 Thuốc giảm đau n % Có dùng 30 27,5 Không dùng 79 72,5 Tổng 109 100 Bảng 3.5. Đặc điểm thời gian nằm viện Thời gian Đơn vị (ngày) Trung bình (X ± SD) 1,5 ± 0,5. Nhỏ nhất 1 Lớn nhất 2 Bảng 3.6. Đặc điểm về biến chứng Biến chứng N % Tụ máu sau mổ 8 7,3 Chảy máu trong mổ 1 0,9 Nhiễm trùng 0 0 Thủng da 1 0,9 Sinh thiết thất bại 0 0 Không có biến chứng 99 90,8 Bảng 3.7. Đặc điểm mức độ hài lòng của người bệnh Mức độ N % Hài lòng 109 100 Lo lắng 0 0 Không hài lòng 0 0 IV. BÀN LUẬN Trong ung thư nói chung và ung thư vú nói riêng, tuổi là một yếu tố quan trọng. Đối với ung thư vú, tuổi mắc bệnh thường ở độ tuổi trưởng thành và già, đặc biệt là trên 40 tuổi. Tuy nhiên trong các bệnh lý khối u ở vú thì tổn thương lành tính chiếm đa số và các tổn thương này có thể xuất hiện ở mọi lứa tuổi, đặc biệt ở người trẻ. Trong nghiên cứu của chúng tôi thì cho thấy nhóm tuổi trung bình bệnh nhân được tiến hành thủ thuật là 27,52 ± 9,05 tuổi, (14–59). Trong nghiên cứu của Huỳnh Quang Khánh tuổi trung bình là 32, (16 – 81). Tuy có sự chênh lệch nhưng nhìn chung ở các nghiên cứu nhóm bệnh nhân chủ yếu vẫn là các bệnh nhân trẻ tuổi. Kỹ thuật VABB không chỉ được ứng dụng để sinh thiết chẩn đoán mà còn điều trị các tổn thương lành tính ở vú đem lại kết quả thẩm mỹ cao. Tại Việt Nam và các nước đang phát triển nhu cầu thẩm mỹ phần lớn ở độ tuổi trẻ hơn. vietnam medical journal n01 - JANUARY - 2021 208 Trong nghiên cứu này, VABB được dùng để điều trị cho các khối u có kích thước lớn nhất là 30mm, trung bình là 16,27 ± 6,2mm. Kích thước u nhỏ hơn so với nghiên cứu của Huỳnh Quang Khánh, kích thước u lớn nhất là 55mm, trung bình 31,7mm, tuy nhiên lớn hơn so với nghiên cứu của Park là đa số u có kich thước từ 6 – 10mm. Như vậy tùy thuộc vào kích cỡ của kim sinh thiết được sử dụng mà kích thước u tối đa có thể lấy được là khác nhau. Đa số bệnh nhân được phẫu thuật có 1 – 2 khối u vú (73,39% và 18,35%), đặc biệt có 1 trường được hút có 5 khối u. Trong nghiên cứu của Trần việt Thế Phương và CS, đa số bệnh nhân có 1 – 2 khối u (48,5% và 30%), số lượng u được hút nhiều nhất cho 1 bệnh nhân là 6, tương đương với nghiên cứu của chúng tôi. So với phương pháp mổ hở lấy u thì VABB có ưu điểm vượt trội, có thể lấy hết tổn thương, đặc biệt trên bệnh nhân có nhiều khối u ở vú, gây tổn thương ít và không để lại sẹo. Trong nghiên cứu của chúng tôi, đa số bệnh nhân có kết quả giải phẫu bệnh lành tính, trong đó u xơ tuyến vú là chủ yếu (89%),có 1 trường hợp giải phẫu bệnh ác tính (0,9%), chúng tôi đã giải thích và điều trị cho bệnh nhân theo phác đồ điều trị ung thư vú.Kết quả này tương đương với các nghiên cứu khác như nghiên cứu của Trần Việt Thế Phương và CS thì tỷ lệ ác tính chiếm 1,1%, trong nghiên cứu của Karol với 196 trường hợp thì tỷ lệ ung thư chiếm 1,02%, trong nghiên cứu của Park với 8748 bệnh nhân thì ung thư chiếm tỷ lệ 3,7%.Mặc dù VABB có rất nhiều ưu điểm so với mổ mở hay các kĩ thuật sinh thiết khác nhưng VABB có nhược điểm là chi phí cao hơn nhiều nên đa số bệnh nhân lựa chọn để điều trị các tổn thương lành tính chứ ít lựa chọn để chẩn đoán. Trong 109 trường hợp được tiến hành VABB với thời gian phẫu thuật trung bình là 25,6 ± 7,2 phút. Thời gian phẫu thuật tối thiểu cho 1 trường hợp là 8 phút và tối đa là 40 phút. So với nghiên cứu của Huỳnh Quang Khánh, thời gian thực hiện phẫu thuật trung bình là 12 phút, ngắn nhất là 5 phút, dài nhất là 20 phút, thì thời gian phẫu thuật của chúng tôi kéo dài hơn. Điều này có thể được giải thích do VABB là một kỹ thuật mới và tương đối khó, đòi hỏi phẫu thuật viên cần phải có thời gian tập luyện để thuần thục. Hơn nữa cách tính thời gian của mỗi nghiên cứu có thể khác nhau ở chỗ có tính thời gian gây tê hay không, trong nghiên cứu của chúng tôi thời gian mổ được tính từ lúc bắt đầu gây tê đến khi kết thúc cuộc mổ. Tuy nhiên so với phương pháp mổ mở thông thường thì thời gian mổ ngắn hơn rất nhiều, đặc biệt ở bệnh nhân có nhiều khối u, vị trí u ở xa nhau và đặc biệt là khối u nhỏ, khó sờ thấy trên lâm sàng. So với phương pháp mổ thường thì VABB là phương pháp ít xâm lấn, sẹo tối thiểu nên mức độ đau thấp hơn nhiều so với phương pháp mổ thông thường. Trong nghiên cứu này đa số bệnh nhân không sử dụng thuốc giảm đau sau mổ (72,5%), Trong nghiên cứu của Trần việt Thế Phương và CS, có 8,4% bệnh nhân có đau trong 3 ngày đầu. Tương tự các tác giả khác, các biến chứng của chúng tôi không nhiều và thường được kiểm soát dễ dàng. Trong 109 ca làm VABB của chúng tôi có 8 trường hợp tụ máu sau mổ chiếm 7,3%, có 1 trường hợp thủng da chiếm 0,9% và có 1 trường hợp chảy máu trong mổ chiếm 0,9% , không có trường hợp nào nhiễm trùng vết mổ hay phải dừng phẫu thuật do đau, do chảy máu hay do nguyên nhân khác. Kết quả nghiên cứu của Trần việt Thế Phương và CS, có 4,1% có tụ máu sau mổ, chảy máu trong mổ chiếm 1,7%, thủng da chiếm 0,8%, tương đương với kết quả nghiên cứu của chúng tôi. Những trường hợp tụ máu sau mổ có thể được xử lý bằng chọc hút kim hoặc không cần xử lý gì trong quá trình theo dõi. Có một trường hợp thủng da do khối u kích thước nhỏ, nằm gần núm vú, sát bề mặt da, được khâu lại bằng 1 mũi chỉ nilon. Trường hợp chảy máu trong mổ được ép cầm máu trong vài phút sau đó vẫn tiếp tục tiến hành phẫu thuật thì bệnh nhân ổn định, không có chảy máu tiếp. Trong 2477 ca của Lee, có 3 trường hợp chảy máu nhiều và được giải quyết bằng băng ép. VABB là kỹ thuật xâm lấn tối thiểu, không để lại sẹo, bệnh nhân rất ít đau và không cần sử dụng kháng sinh sau mổ, tỷ lệ tai biến, biến chứng rất thấp nên những bệnh nhân không có nguy cơ chảy máu hay tụ dịch sẽ được về trong ngày, chỉ giữ lại để theo dõi những bệnh nhân có nguy cơ và bệnh nhân được xuất viện ngày thứ 2 sau mổ. Với những ưu điểm vượt trội, kèm theo bệnh nhân được tư vấn đầy đủ trước khi tiến hành thủ thuật, được theo dõi, giải thích và xử lý kịp thời các trường hợp có biến chứng sau mổ nên 100% bệnh nhân được tiến hành VABB tại bệnh viện Ung Bướu Nghệ An đều hài lòng với kết quả điều trị. V. KẾT LUẬN VABB là một kỹ thuật mới mẻ và đầy triển vọng để chẩn đoán và điều trị các tổn thương vú, đặc biệt trên bệnh nhân có nhiều khối u vú TẠP CHÍ Y HỌC VIỆT NAM TẬP 498 - THÁNG 1 - SỐ 1 - 2021 209 lành tính, giúp rút ngắn thời gian nằm viện, đem lại hiệu quả thẩm mỹ cao. Bệnh viện Ung Bướu Nghệ An là một trong những bệnh viện tuyến tỉnh đầu tiên thực hiện thành công kỹ thuật này. Kỹ thuật này nên được phát triển và mở rộng để bệnh nhân bệnh lý tuyến vú có thêm một lựa chọn bên cạnh mổ hở. Trong tương lai, VABB cần được áp dụng nhiều hơn để sinh thiết chẩn đoán các trường hợp nghi ngờ ung thư ở các tổn thương nhỏ hoặc các tổn thương không sờ thấy. TÀI LIỆU THAM KHẢO 1. Huỳnh Quang Khánh (2018). Kết quả chẩn đoán và điều trị tổn thương tuyến vú bằng thiết bị sinh thiết vú có hỗ trợ hút chân không dưới hướng dẫn siêu âm. Ung thư học Việt Nam, số 4-2018 2. Trần Việt Thế Phương và CS (2018). Sinh thiết vú có hỗ trợ hút chân không (VABB) dưới hướng dẫn của siêu âm trong chẩn đoán và điều trị tổn thương vú. Ung thư học Việt Nam, số 4-2018. 3. Park HL, Kang SS, Kim DY, et al. “Is surgical excision necessary for a benign phyllodes tumor of the breast diagnosed and excised by ultrasound- guided vacuum assisted biopsy device (mammotome)?” J Korean Surg Soc 2007; 73: 198 -203 4. Karol P, Dawid M, Piotr N, “Vacuum assisted core-needle biopsy as a diagnostic and therapeutic method in lesions radiologically suspicious of breast fibroadenoma”, Reports of practical oncology and radiotherapy. 2011 (16),32-35. 5. Fu SM, Wang XM, Yin CY, Song Hui, “Effectiveness of hemostasis with Foley catheter after vacuum- assisted breast biopsy”, Journal of Thoracic Disease, 2015, 7(7), 1213-1220. 6. Lee SH, Kim EK, Kim MJ, Moon HJ, Yoon JH, “Vacuum assisted breast biopsy under ultrasonographic guidance: analysis of a 10 year experience”, ultrasonography, 2014 (33), 259 –266. NGHIÊN CỨU ĐẶC ĐIỂM HÌNH ẢNH CỘNG HƯỞNG TỪ U TRONG ỐNG SỐNG Trịnh Anh Tuấn1, Nguyễn Đình Minh1, Nguyễn Duy Hùng1,2 TÓM TẮT53 Mục tiêu: Nghiên cứu nhằm mô tả các đặc điểm của các u trong ống sống (UTOS) trên cộng hưởng từ (CHT). Đối tượng và phương pháp: Nghiên cứu mô tả cắt ngang với 49 bệnh nhân UTOS được chụp CHT cột sống và phẫu thuật tại bệnh viện Việt Đức từ tháng 7/2019 đến 9/2020. Kết quả: UTOScó độ tuổi trung bình là 47,2± 16,8, lứa tuổi 51-60 hay gặp nhất,chiếm 26,5%. Các khối u ngoài tuỷ hay gặp, chiếm 87,8%. Loại u hay gặp nhất là u bao dây thần kinh (Neurinoma) chiếm 38,8% và u màng tuỷ (Meningioma) với 20,4%. Trên CHT, vị trí u hay gặp nhất là vùng cột sống ngực với 40,8%. Kích thước trung bình của u là 35,9±33,5mm. Có 95,9% u có ranh giới rõ, 87,8% u chèn ép tủy sống và hoặc rễ thần kinh ngang mức. Khối u đồng tín hiệu trên T1W là 51% và u tăng tín hiệu trên T2W là 40,8%, có 93,9% khối u ngấm thuốc sau tiêm. Kết luận. CHT có giá trị trong phát triện vị trí, kích thước, mức độ chèn ép thần kinh và gợi ý nguồn gốc mô bệnh học của UTOS. Từ khoá: u trong ống sống, cộng hưởng từ, u bao dây thần kinh, u màng tuỷ. SUMMARY MAGNETIC RESONANCE IMAGING FEATURES OF SPINAL TUMORS 1Bệnh viện Hữu nghị Việt Đức 2Trường Đại học y Hà Nội Chịu trách nhiệm chính: Trịnh Anh Tuấn Email: anhtuanhmu31093@gmail.com Ngày nhận bài: 23.10.2020 Ngày phản biện khoa học: 17.12.2020 Ngày duyệt bài: 8.12.2020 Objects: The aim of this study is to describe the characteristics of spinal tumors on magnetic resonance imaging (MRI). Materials and Methods: A descriptive cross-sectional study on 49 patients of spinal tumors was documented with MRI and surgical treatment at Viet Duc University Hospital from July, 2019 to September, 2020. Results: The study showed the average age of patients was 47,2±16,8, out of which the proportion of the age between 51 and 60 was highest, at 26,5%. Extramedullary and intramedullary tumors comprised 87,8% and 12,8% of all cases, respectively. The common tumors were neurinoma (38,8%) and meningioma (20,4%). On MRI, the most common location of tumors is thoracic spine with 40,8% of cases. The average tumor size was 35,9±33,5mm. There were 95,9% of tumors having well-defined boundaries and 87,8% of tumors extended into spinal cord and/or spinal nerve roots at the same level. Tumors with isointense signal on T1W comprised 51%, with hyperintensity on T2-weighted MRI was 40,8%. There were 93,9% of tumors enhanced on postgadolinium. Conclusion, MRI plays an important role in identifying the anatomic location, the size, the degree of neural compression and suggesting histopathology of spinal tumors. Keyword: spinal tumors, magnetic resonance imaging (MRI), neurinoma, meningioma. I. ĐẶT VẤN ĐỀ U trong ống sống (UTOS) là bệnh lý ít gặp, chiếm tỉ lệ từ 5-10% các khối u của hệ thần kinh trung ương. Dựa theo khoang giải phẫu, các UTOS được chia làm hai nhóm chính gồm UTOSngoài tuỷ và u trong tuỷ sống, trong đó các
File đính kèm:
 danh_gia_ket_qua_ung_dung_ky_thuat_sinh_thiet_vu_co_ho_tro_h.pdf
danh_gia_ket_qua_ung_dung_ky_thuat_sinh_thiet_vu_co_ho_tro_h.pdf

