Đánh giá hiệu quả điều trị bệnh bạch cầu cấp dòng Lympho ở trẻ em có đột biến chuyển vị T(12;21)
Mục tiêu nghiên cứu: Đánh giá hiệu quả điều trị bệnh bạch cầu cấp dòng lympho (BCCDL) trẻ em có đột
biến chuyển vị t(12;21) được điều trị với phác đồ FRALLE2000 tại bệnh viện Truyền máu huyết học
(BVTMHH) trong 5 năm (2010 – 2015).
Phương pháp nghiên cứu: Mô tả hàng loạt ca, hồi cứu.
Đối tượng nghiên cứu: 46 bệnh nhân (BN) thỏa tiêu chuẩn chọn mẫu với độ tuổi trung bình là 5 tuổi, được
điều trị bằng phác đồ FRALLE2000 tại khoa Lâm sàng Nhi - BVTMHH từ 2010 - 2015.
Kết quả: Tất cả BN đạt lui bệnh sau tấn công. Tỷ lệ tái phát chung là 8,7%, tỷ lệ tái phát nhóm có chuyển vị
t(12;21) đơn độc và nhóm có chuyển vị t(12;21) kèm bất thường khác là như nhau (4,35%). Bất thường nhiễm
sắc thể (NST) kèm theo chuyển vị t(12;21) là đa bội (41,3%). Tỷ lệ sống toàn bộ sau 5 năm (OS-5 năm) là 92,4 ±
4,4% và tỷ lệ sống không bệnh sau 5 năm (DFS-5 năm) là 90,6 ± 4,5%. Chuyển vị t(12;21) là yếu tố tiên lượng
tốt trong điều trị bệnh BCCDL trẻ em nhưng giá trị của nó bị ảnh hưởng bởi các yếu tố như bạch cầu lúc chẩn
đoán, sự đáp ứng corticoid, tồn lưu tế bào ác tính (MRD).
Kết luận: Chuyển vị t(12:21) là yếu tố tiên lượng tốt trong bệnh BCCDL trẻ em.

Trang 1

Trang 2
Trang 3

Trang 4

Trang 5
Tóm tắt nội dung tài liệu: Đánh giá hiệu quả điều trị bệnh bạch cầu cấp dòng Lympho ở trẻ em có đột biến chuyển vị T(12;21)

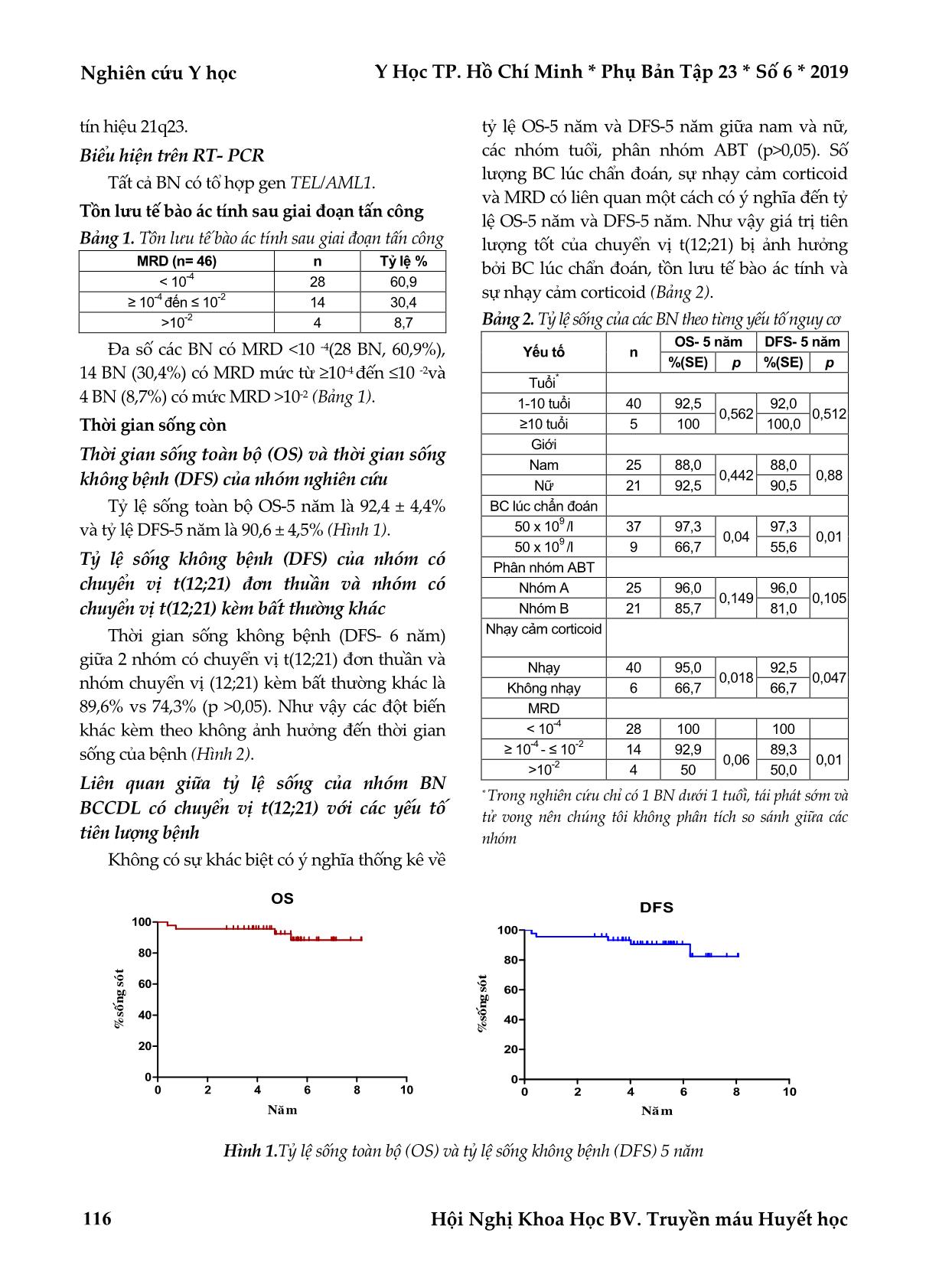
Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 6 * 2019 Hội Nghị Khoa Học BV. Truyền máu Huyết học 114 ĐÁNH GIÁ HIỆU QUẢ ĐIỀU TRỊ BỆNH BẠCH CẦU CẤP DÒNG LYMPHO Ở TRẺ EM CÓ ĐỘT BIẾN CHUYỂN VỊ T(12;21) Cai Thị Thu Ngân*, Huỳnh Thiện Ngôn*, Huỳnh Thiên Hạnh*, Phan Thị Xinh*, Võ Thị Thanh Trúc*, Phù Chí Dũng*, Nguyễn Tấn Bỉnh** TÓM TẮT Mục tiêu nghiên cứu: Đánh giá hiệu quả điều trị bệnh bạch cầu cấp dòng lympho (BCCDL) trẻ em có đột biến chuyển vị t(12;21) được điều trị với phác đồ FRALLE2000 tại bệnh viện Truyền máu huyết học (BVTMHH) trong 5 năm (2010 – 2015). Phương pháp nghiên cứu: Mô tả hàng loạt ca, hồi cứu. Đối tượng nghiên cứu: 46 bệnh nhân (BN) thỏa tiêu chuẩn chọn mẫu với độ tuổi trung bình là 5 tuổi, được điều trị bằng phác đồ FRALLE2000 tại khoa Lâm sàng Nhi - BVTMHH từ 2010 - 2015. Kết quả: Tất cả BN đạt lui bệnh sau tấn công. Tỷ lệ tái phát chung là 8,7%, tỷ lệ tái phát nhóm có chuyển vị t(12;21) đơn độc và nhóm có chuyển vị t(12;21) kèm bất thường khác là như nhau (4,35%). Bất thường nhiễm sắc thể (NST) kèm theo chuyển vị t(12;21) là đa bội (41,3%). Tỷ lệ sống toàn bộ sau 5 năm (OS-5 năm) là 92,4 ± 4,4% và tỷ lệ sống không bệnh sau 5 năm (DFS-5 năm) là 90,6 ± 4,5%. Chuyển vị t(12;21) là yếu tố tiên lượng tốt trong điều trị bệnh BCCDL trẻ em nhưng giá trị của nó bị ảnh hưởng bởi các yếu tố như bạch cầu lúc chẩn đoán, sự đáp ứng corticoid, tồn lưu tế bào ác tính (MRD). Kết luận: Chuyển vị t(12:21) là yếu tố tiên lượng tốt trong bệnh BCCDL trẻ em. Từ khóa: bạch cầu cấp dòng lympho, chuyển vị t(12;21), đột biến TEL/AML1 ABSTRACT EVALUATION OF THE EFFICIENCY OF T(12;21) MUTATION ACUTE LYMPHOBLASTIC LEUKEMIA IN CHILDREN TREATMENT Cai Thi Thu Ngan, Huynh Thien Ngon, Huynh Thien Hanh, Phan Thi Xinh, Vo Thi Thanh Truc, Phu Chi Dung, Nguyen Tan Binh * Ho Chi Minh City Journal of Medicine * Supplement of Vol. 23 – No. 6 - 2019: 114 – 118 Objective: To evaluate the efficiency of t(12;21) mutation acute lymphoblastic leukemia (ALL) in children treatment with FRALLE2000 protocol at Blood Transfusion Hematology (BTH) in 5 years (2010 - 2015). Methods: A retrospective case series study of 46 patients met sample’s criterias with median age of 5 years old, treated with FRALLE2000 protocol at Pediatric departments – BTH from 2010 to 2015. Result: All patients get complete remission after induction therapy. Five-years overall survival rate (OS-5 years) was 92.4±4.4% and five - years disease free survival rate (DFS-5 years) was 90.6 ± 4.5%. Specially about the DFS-5 years, the group which had isolated t(12;21) mutation had higher rate than the group that had t(12;21) mutation coexistence aberration (89.6 ± 0.07% versus 74.3 ± 0.2%). General relapse rate was 8.7% (4 patients) in which 2 patients had isolated t(12;21) and 2 patients had coexistence aberration. Even though t(12;21) mutation was known as good prognosis factor, more researches need to be published to consolidate isolated prognosis position of t(12;21) in children ALL. Conclusion: t(12;21) mutation is a good prognosis in children ALL. *Bệnh viện Truyền Máu Huyết Học TP. Hồ Chí Minh **Sở Y tế TP. Hồ Chí Minh Tác giả liên lạc: BSCKI. Cai Thị Thu Ngân ĐT: 0978492299 Email: thungany05@gmail.com Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 6 * 2019 Nghiên cứu Y học Hội Nghị Khoa Học BV. Truyền máu Huyết học 115 Keyword: acute lymphoblastic leukemia, translocation t(12;21), TEL/AML1 mutants ĐẶT VẤN ĐỀ Bạch cầu cấp dòng lympho (BCCDL) là bệnh lý ác tính thường gặp nhất ở trẻ em, chiếm khoảng 30% các bệnh và 75% các bệnh ung thư máu ở trẻ em(6). Bất thường NST thường gặp trong bệnh lý hệ tạo máu, và phân tích di truyền của bệnh nhân có vai trò quan trọng trong việc phân nhóm điều trị(8). Một số đột biến NST được coi là yếu tố tiên lượng đặc biệt. Bệnh nhân với t(1;19), t(9;22), hoặc t(4;11) đáp ứng kém với hóa trị và có tiên lượng kém, đột biến chuyển vị t(12;21) là yếu tố tiên lượng tốt trong BCCDL-B ở trẻ em và có giá trị tiên lượng độc lập(5,9). Tuy nhiên, những nghiên cứu gần đây báo cáo rằng đột biến chuyển vị t(12;21) được tìm thấy trong số lượng nhỏ bệnh nhân tái phát. Do đó, cần có thêm những nghiên cứu lớn hơn với thời gian theo dõi dài hơn để xác định giá trị tiên lượng thật sự của t(12;21) nhằm quyết định điều trị thích hợp hơn. Hầu hết các nghiên cứu về đặc điểm tiên lượng và hiệu quả điều trị ở nhóm BN BCCDL có kèm đột biến t(12;21) được thực hiện trên các quần thể người da trắng và chỉ một vài nghiên cứu được thực hiện trong số các nước châu Á. Tại Việt Nam, chưa có một nghiên cứu cụ thể nào về giá trị tiên lượng của đột biến t(12;21), do đó chúng tôi thực hiện nghiên cứu này nhằm đánh giá hiệu quả điều trị BCCDL ở trẻ em có đột biến chuyển vị t(12;21) với mục tiêu tổng quát sau: “Đánh giá hiệu quả điều trị bệnh BCCDL trẻ em có đột biến chuyển vị t(12;21) được điều trị với phác đồ FRALLE2000 tại BVTMHH trong 5 năm (2010 – 2015)”. ĐỐI TƯỢNG - PHƯƠNG PHÁP NGHIÊN CỨU Đối tượng nghiên cứu Từ 2010 đến 2015 tại BVTMHH TP. Hồ Chí Minh, khoa Nhi 46 BN thỏa các điều kiện chọn mẫu với độ tuổi từ 0-15 tuổi được điều trị bằng phác đồ FRALLE 2000. Tiêu chuẩn chọn bệnh Các BN thỏa mãn các tiêu chuẩn sau: tuổi từ 0 đến 15 tuổi, nhập viện tại khoa Lâm sàng Nhi BVTMHH từ năm 2010 đến 2015, có đột biến chuyển vị t(12;21) trên FISH hoặc có tổ hợp gen TEL/AML1 trên RT-PCR, đã được điều trị theo phác đồ FRALLE2000 theo từng nhóm nguy cơ. Tiêu chuẩn loại trừ Có 1 trong các tiêu chuẩn sau: Hồ sơ bệnh án không đầy đủ, rõ ràng, bỏ điều trị, bệnh nhi được chẩn đoán bệnh BCCDL nhóm L3 (Burkitt) theo phân loại FAB, Trisomy 21. Thiết kế nghiên cứu Mô tả hàng loạt ca, hồi cứu. Phương pháp thu thập và xử lý số liệu Dựa vào hồ sơ bệnh án, chọn các BN thỏa tiêu chí chọn mẫu. Ghi nhận vào phiếu thu thập thông tin. Các dữ liệu được nhập vào máy tính và phân tích bằng chương trình Excel 2010 và SPSS 18. So sánh hai tỷ lệ dùng phép kiểm χ2. Giá trị p <0,05 được xem là có ý nghĩa thống kê. KẾT QUẢ NGHIÊN CỨU Từ 2010 đến 2015 tại BVTMHH TP. Hồ Chí Minh, khoa Nhi có 195 BN từ 0 đến 15 tuổi được chẩn đoán bệnh BCCDL và được điều trị theo phác đồ FRALLE 2000. Tuy nhiên chỉ có 46 BN thỏa các điều kiện chọn mẫu của nghiên cứu. Tuổi trung bình là 5 tuổi, trong đó nhỏ nhất là 6 tháng tuổi, tuổi cao nhất là 15 tuổi. Đặc điểm sinh học phân tử- di truyền học Biểu hiện trên Karyotype Có 41,3% BN có chuyển vị t(12;21) kèm đa bội, 26% BN có chuyển vị t(12;21) đơn thuần, 6,5% BN có karyotype phức tạp (chuyển vị t(12;21) kèm der(9), der(6), -C, đa bội, thiểu bội) và có 2% BN có chuyển vị t(12;21) kèm đột biến khác (del(12p)). Biểu hiện trên FISH Có 54,3% BN có tín hiệu chuyển vị t(12;21) đơn độc, 39,2% BN có tín hiệu chuyển vị t(12;21) và NST 21, 4,3% BN có tín hiệu chuyển vị t(2;21) kèm mất đoạn gen TEL và 1 BN (2.2%) biểu hiện Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 6 * 2019 Hội Nghị Khoa Học BV. Truyền máu Huyết học 116 tín hiệu 21q23. Biểu hiện trên RT- PCR Tất cả BN có tổ hợp gen TEL/AML1. Tồn lưu tế bào ác tính sau giai đoạn tấn công Bảng 1. Tồn lưu tế bào ác tính sau giai đoạn tấn công MRD (n= 46) n Tỷ lệ % < 10 -4 28 60,9 ≥ 10 -4 đến ≤ 10 -2 14 30,4 >10 -2 4 8,7 Đa số các BN có MRD <10 -4(28 BN, 60,9%), 14 BN (30,4%) có MRD mức từ ≥10-4 đến ≤10 -2và 4 BN (8,7%) có mức MRD >10-2 (Bảng 1). Thời gian sống còn Thời gian sống toàn bộ (OS) và thời gian sống không bệnh (DFS) của nhóm nghiên cứu Tỷ lệ sống toàn bộ OS-5 năm là 92,4 ± 4,4% và tỷ lệ DFS-5 năm là 90,6 ± 4,5% (Hình 1). Tỷ lệ sống không bệnh (DFS) của nhóm có chuyển vị t(12;21) đơn thuần và nhóm có chuyển vị t(12;21) kèm bất thường khác Thời gian sống không bệnh (DFS- 6 năm) giữa 2 nhóm có chuyển vị t(12;21) đơn thuần và nhóm chuyển vị (12;21) kèm bất thường khác là 89,6% vs 74,3% (p >0,05). Như vậy các đột biến khác kèm theo không ảnh hưởng đến thời gian sống của bệnh (Hình 2). Liên quan giữa tỷ lệ sống của nhóm BN BCCDL có chuyển vị t(12;21) với các yếu tố tiên lượng bệnh Không có sự khác biệt có ý nghĩa thống kê về tỷ lệ OS-5 năm và DFS-5 năm giữa nam và nữ, các nhóm tuổi, phân nhóm ABT (p>0,05). Số lượng BC lúc chẩn đoán, sự nhạy cảm corticoid và MRD có liên quan một cách có ý nghĩa đến tỷ lệ OS-5 năm và DFS-5 năm. Như vậy giá trị tiên lượng tốt của chuyển vị t(12;21) bị ảnh hưởng bởi BC lúc chẩn đoán, tồn lưu tế bào ác tính và sự nhạy cảm corticoid (Bảng 2). Bảng 2. Tỷ lệ sống của các BN theo từng yếu tố nguy cơ Yếu tố n OS- 5 năm DFS- 5 năm %(SE) p %(SE) p Tuổi * 1-10 tuổi 40 92,5 0,562 92,0 0,512 ≥10 tuổi 5 100 100,0 Giới Nam 25 88,0 0,442 88,0 0,88 Nữ 21 92,5 90,5 BC lúc chẩn đoán 50 x 10 9 /l 37 97,3 0,04 97,3 0,01 50 x 10 9 /l 9 66,7 55,6 Phân nhóm ABT Nhóm A 25 96,0 0,149 96,0 0,105 Nhóm B 21 85,7 81,0 Nhạy cảm corticoid Nhạy 40 95,0 0,018 92,5 0,047 Không nhạy 6 66,7 66,7 MRD < 10 -4 28 100 100 ≥ 10 -4 - ≤ 10 -2 14 92,9 0,06 89,3 0,01 >10 -2 4 50 50,0 * Trong nghiên cứu chỉ có 1 BN dưới 1 tuổi, tái phát sớm và tử vong nên chúng tôi không phân tích so sánh giữa các nhóm OS 0 2 4 6 8 10 0 20 40 60 80 100 Naêm % so án g so ùt DFS 0 2 4 6 8 10 0 20 40 60 80 100 Naêm % so án g so ùt Hình 1.Tỷ lệ sống toàn bộ (OS) và tỷ lệ sống không bệnh (DFS) 5 năm Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 6 * 2019 Nghiên cứu Y học Hội Nghị Khoa Học BV. Truyền máu Huyết học 117 DFS 0 2 4 6 8 10 10 20 30 40 50 60 70 80 90 100 t(12;21) ñôn thuaàn t(12;21) keøm ñoät bieán khaùc Logrank test: 2=0.57 (p=0.45) 89.6 0.07 74.3 0.20 Naêm % so án g so ùt Hình 2. Tỷ lệ sống không bệnh (DFS) của nhóm có chuyển vị t(12;21) đơn độc và nhóm có chuyển vị t(12;21) kèm bất thường khác BÀN LUẬN Đặc điểm sinh học phân tử- di truyền học Trong 41 BN làm karyotype nhóm BN có chuyển vị t(12;21) kèm đa bội chiếm tỷ lệ cao nhất là 41,3%, karyotype có chuyển vị t(12;21) đơn thuần là 26,0%, karyotype bình thường hay karyotype có đột biến phức tạp (trên 3 bất thường) như der(9), der(6), -C hay không đánh giá được chiếm tỷ lệ lần lượt là 6,5%, thấp nhất là karyotype có chuyển vị t(12;21) kèm đột biến del(12p) là 2,2%, chuyển vị t(12;21) thường đi kèm với trisomy 21. Kết quả nghiên cứu cũng phù hợp với nghiên cứu khác như tác giả Tsang KS(2). Một nghiên cứu trên 229 bệnh nhân BCCDL được điều trị phác đồ NOPHO-ALL- 2000 protocol ở nhiều quốc gia (Đan Mạch, Iceland, Na Uy, Thụy Điển) cho thấy pEFS và pOS tại thời điểm 9,5 năm không có sự khác nhau có ý nghĩa về thời gian sống còn của bệnh nhân có những bất thường di truyền thêm vào chuyển vị t(12;21). Như vậy, chuyển vị t(12;21) có thể gặp trong các dạng khác nhau karyotype như đa bội, bình thường, phức tạp, phổ biến nhất là chuyển vị t(21;21) đi cùng với đa bội. Những bất thường khác đi kèm không ảnh hưởng đến sống còn(1,8). Tồn lưu tế bào ác tính sau giai đoạn tấn công (MRD) Đa số các BN trong nhóm nghiên cứu của chúng tôi có MRD <10-4(60,9%), có 30,4% BN có mức MRD từ 10-4 đến 10-2 và 8,7% BN có mức MRD >10-2. Kết quả nghiên cứu cũng tương đồng với tác giả Madzo J, trên 57 BN BCCL dưới 18 tuổi có tổ hợp gen TEL/AML1. Nghiên cứu của Madzo J cũng cho thấy BN có tổ hợp gen TEL/AML1 cho đáp ứng với điều trị tốt hơn BN không có tổ hợp gen TEL/AML1 (p=0,0001). Như vậy chuyển vị t(12;21) hay tổ hợp gen TEL/AML1 có ý nghĩa tiên lượng tốt trên BN BCCDL(4). Cần có thêm nghiên cứu đánh giá vai trò của sinh học phân tử trong đánh giá tồn lưu tế bào ác tính. Thời gian sống còn Tỷ lệ sống toàn bộ sau 6 năm (OS-6 năm) là 92,4% và tỷ lệ sống không bệnh (DFS-6 năm) là 90,6%. Kết quả nghiên cứu này có sự tương đồng so với các tác giả trong và ngoài nước. Tuy nhiên, nghiên cứu của Tsang KS và cộng sự (2001) đã cho thấy một tỷ lệ cao sự tái sắp xếp gen TEL/AML1 trong số những bệnh nhân tái phát và họ đã chứng minh là không có sự khác biệt có ý nghĩa về thời gian sống toàn bộ và thời gian sống không sự kiên trong vòng 5 năm giữa 2 nhóm bệnh nhân có TEL/AML1 (+) và nhóm bệnh nhân không có TEL/AML1(7). Do đó, cần có những nghiên cứu xa hơn về mối tương quan giữa tổ hợp gen TEL/AML1 và tiên lượng bệnh. Tỷ lệ sống không bệnh (DFS-5 năm) giữa nhóm có chuyển vị t(12;21) đơn thuần và nhóm t(12;21) kèm đột biến khác lẩn lượt là 89,6% vs 74,3% (p=0,45). Một nghiên cứu trên 229 bệnh Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 6 * 2019 Hội Nghị Khoa Học BV. Truyền máu Huyết học 118 nhân BCCDL được điều trị phác đồ NOPHO- ALL-2000 protocol ở nhiều quốc gia (Đan Mạch, Iceland, Na Uy, Thụy Điển) cho thấy pEFS và pOS tại thời điểm 9,5 năm không có sự khác nhau có ý nghĩa về thời gian sống còn của bệnh nhân có những bất thường di truyền thêm vào chuyển vị t(12;21). Điều này chứng tỏ chuyển vị t(12;21) là yếu tố tiên lượng tốt, đáp ứng với điều trị, thời gian sống còn cao tuy nhiên nó không phải là yếu tố tiên lượng độc lập như tuổi, bạch cầu lúc nhập viện. Liên quan giữa tỷ lệ sống của nhóm BN BCCDL có chuyển vị t(12;21) với các yếu tố tiên lượng bệnh Không có sự khác biệt về tỷ lệ OS-5 năm và DFS-5 năm giữa nam và nữ, giữa các nhóm tuổi, giữa các phán nhóm ABT (p >0,05). Khác với yếu tố trên, số lượng BC lúc chẩn đoán, sự nhạy cảm với corticoid và MRD có liên quan một cách có ý nghĩa đến tỷ lệ OS-5 năm và DFS-5 năm (p <0,05). Kết quả nghiên cứu của chúng tôi tương đồng với tác giả Võ Thị Thanh Trúc, tác giả Bhojwani D(1,10). Từ các kết quả trên chúng tôi nhận thấy cần có thêm nghiên cứu để chứng minh giá trị tiên lượng độc lập của chuyển vị t(12;21) hay đột biến TEL/AML1. KẾT LUẬN Qua nghiên cứu trên chúng tôi nhận thấy chuyển vị t(12;21) trong BCCDL trẻ em là yếu tố tiên lượng tốt trong điều trị nhưng giá trị của nó bị ảnh hưởng bởi các yếu tố như BC lúc chẩn đoán, sự đáp ứng corticoid, MRD. Các yếu tố như giới, tuổi, các phân nhóm ABT không ảnh hưởng đến giá trị tiên lượng của chuyển vị. TÀI LIỆU THAM KHẢO 1. Bhojwani D, Pei D, Sandlund JT, Jeha S, Ribeiro RC, Rubnitz JE, et al (2011). ETV6-RUNX1-positive childhood acute lymphoblastic leukemia: improved outcome with contemporary therapy. Leukemia, 26(2):265. 2. Faderl S, Kantarjian HM, et al (1998). Clinical Significance of Cytogenetic Abnormalities in Adult Acute Lymphoblastic Leukemia. Blood, 91(11):3995-4019. 3. Forero RM, Hernández M, Hernández-Rivas JM (2013). Genetics of acute lymphoblastic leukemia. In Leukemia. Intech Open. 4. Harms D, Janka-Schaub G (2000). Co-operative study group for childhood acute lymphoblastic leukemia (COALL): long-term follow-up of trials 82, 85, 89 and 92. Leukemia, 14(12):2234. 5. McLean TW, Ringold S, Neuberg D, Stegmaier K, Tantravahi R, Ritz J, et al (1996). TEL/AML1 dimerizes and is associated with a favorable outcome in childhood acute lymphoblastic leukemia. Blood, 88(11):4252-4258. 6. Nguyễn Thị Kim Định (2015). Khảo sát các tổ hợp gen E2A/PBX1, MLL/AF4, BCR/ABL và TEL/AML1 trong bệnh bạch cầu cấp dòng lympho B ở trẻ em: tổng kết 5 năm (2010 - 2015). Y học Thành phố Hồ Chí Minh, 19(4):503 – 507. 7. Okuda T, van Deursen J, Hiebert SW, Grosveld G, Downing JR (1996). AML1, the target of multiple chromosomal translocations in human leukemia, is essential for normal fetal liver hematopoiesis. Cell, 84(2):321-330. 8. Pui CH, Sandlund JT, Pei D, Campana D, Rivera GK, Ribeiro RC, et al (2004). Improved outcome for children with acute lymphoblastic leukemia: results of Total Therapy Study XIIIB at St Jude Children's Research Hospital. Blood, 104(9):2690-2696. 9. Romana S, Poirel H, Leconiat M, Flexor M, Mauchauffe M, Jonveaux P, et al (1995). High frequency of t(12; 21) in childhood B-lineage acute lymphoblastic leukemia. Blood, 86(11):4263-4269. 10. Võ Thị Thanh Trúc (2010). Đánh giá hiệu quả điều trị bệnh bạch cầu cấp lympho ở trẻ em bằng phác đồ FRALLE 2000. Luận văn nội trú, Đại học Y Dược TP. HCM. Ngày nhận bài báo: 30/08/2019 Ngày phản biện nhận xét bài báo: 15/09/2019 Ngày bài báo được đăng: 15/10/2019
File đính kèm:
 danh_gia_hieu_qua_dieu_tri_benh_bach_cau_cap_dong_lympho_o_t.pdf
danh_gia_hieu_qua_dieu_tri_benh_bach_cau_cap_dong_lympho_o_t.pdf

