Đặc điểm và một số yếu tố liên quan đến mức độ nặng của bệnh tay chân miệng ở trẻ em tại bệnh viện Trung ương Thái Nguyên
Tay chân miệng là bệnh truyền nhiễn thường gặp ở trẻ nhỏ. Nghiên cứu của chúng tôi nhằm mô tả
đặc điểm và một số yếu tố liên quan đến mức độ nặng của bệnh nhi mắc bệnh tay chân miệng tại
Bệnh viện Trung ương Thái Nguyên từ 01/2019 đến 07/2020. Nghiên cứu bằng phương pháp mô
tả cắt ngang đã theo dõi 120 trẻ từ 02 tháng đến 5 tuổi được chẩn đoán xác định bệnh tay chân
miệng theo hướng dẫn của Bộ Y tế Việt Nam. Kết quả nghiên cứu cho thấy tỉ lệ nam/ nữ là 1,9/1.
Nhóm tuổi mắc bệnh nhiều nhất là dưới 3 tuổi. Các triệu chứng hay gặp: sốt cao, đau miệng, giật
mình, nôn ói. Bạch cầu tăng chiếm 55%. Tiểu cầu > 400.000/mm3 chiếm 19,2%. CRP tăng chiếm
77,5%, EV71 dương tính chiếm 5,8%. Các yếu tố có liên quan đến mức độ nặng của bệnh tay chân
miệng: sốt cao >39oC, nôn ói, thở nhanh, mạch nhanh > 150 lần/ phút, giật mình, run chi, yếu chi,
sang thương niêm mạc, tiểu cầu > 350.000/mm3, test EV71 dương tính.

Trang 1

Trang 2
Trang 3

Trang 4

Trang 5

Trang 6
Tóm tắt nội dung tài liệu: Đặc điểm và một số yếu tố liên quan đến mức độ nặng của bệnh tay chân miệng ở trẻ em tại bệnh viện Trung ương Thái Nguyên

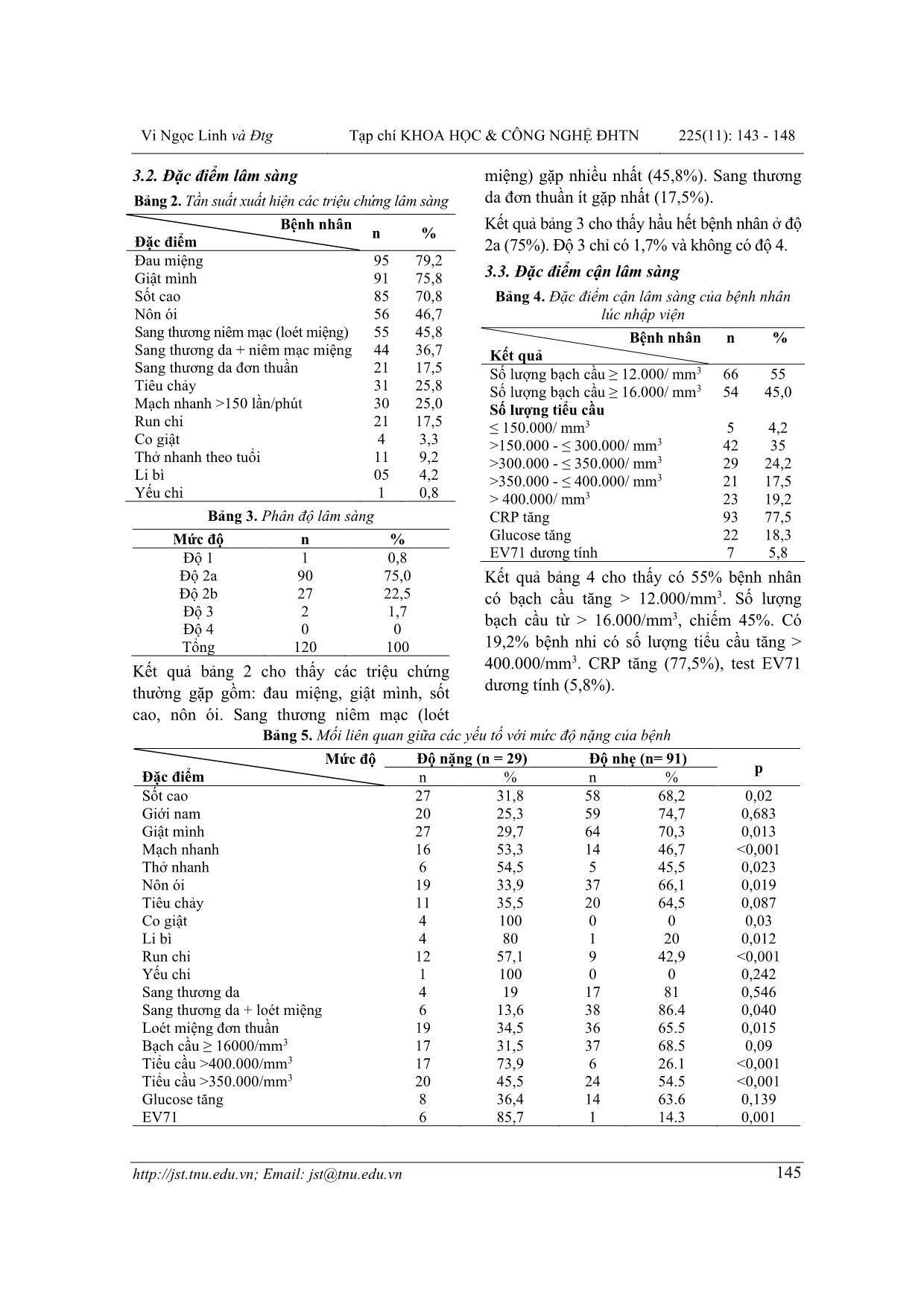
TNU Journal of Science and Technology 225(11): 143 - 148 Email: jst@tnu.edu.vn 143 ĐẶC ĐIỂM VÀ MỘT SỐ YẾU TỐ LIÊN QUAN ĐẾN MỨC ĐỘ NẶNG CỦA BỆNH TAY CHÂN MIỆNG Ở TRẺ EM TẠI BỆNH VIỆN TRUNG ƯƠNG THÁI NGUYÊN Vi Ngọc Linh*, Khổng Thị Ngọc Mai Trường Đại học Y Dược – ĐH Thái Nguyên TÓM TẮT Tay chân miệng là bệnh truyền nhiễn thường gặp ở trẻ nhỏ. Nghiên cứu của chúng tôi nhằm mô tả đặc điểm và một số yếu tố liên quan đến mức độ nặng của bệnh nhi mắc bệnh tay chân miệng tại Bệnh viện Trung ương Thái Nguyên từ 01/2019 đến 07/2020. Nghiên cứu bằng phương pháp mô tả cắt ngang đã theo dõi 120 trẻ từ 02 tháng đến 5 tuổi được chẩn đoán xác định bệnh tay chân miệng theo hướng dẫn của Bộ Y tế Việt Nam. Kết quả nghiên cứu cho thấy tỉ lệ nam/ nữ là 1,9/1. Nhóm tuổi mắc bệnh nhiều nhất là dưới 3 tuổi. Các triệu chứng hay gặp: sốt cao, đau miệng, giật mình, nôn ói. Bạch cầu tăng chiếm 55%. Tiểu cầu > 400.000/mm3 chiếm 19,2%. CRP tăng chiếm 77,5%, EV71 dương tính chiếm 5,8%. Các yếu tố có liên quan đến mức độ nặng của bệnh tay chân miệng: sốt cao >39oC, nôn ói, thở nhanh, mạch nhanh > 150 lần/ phút, giật mình, run chi, yếu chi, sang thương niêm mạc, tiểu cầu > 350.000/mm3, test EV71 dương tính. Từ khóa: Tay chân miệng; yếu tố liên quan đến mức độ nặng; truyền nhiễm; trẻ em; lâm sàng Ngày nhận bài: 29/9/2020; Ngày hoàn thiện: 28/10/2020; Ngày đăng: 31/10/2020 CHARACTERISTICS AND SOME FACTORS RELATED TO SEVEREHAND, FOOT AND MOUTH DISEASE IN CHILDREN IN THAI NGUYEN CENTRAL HOSPITAL Vi Ngoc Linh*, Khong Thi Ngoc Mai TNU – University of Medicine and Pharmacy ABSTRACT Hand, foot and mouth disease is a common infectious disease in young children. Our study aims to describe the characteristics and some factors related to the severity of patients with hand, foot and mouth disease at Thai Nguyen Central Hospital from January 2019 to July 2020. The study by cross-sectional descriptive method followed 120 children from 02 months to 5 years old who were diagnosed with the guidance of the Ministry of Health of Vietnam. Research results show that the male/ female ratio was 1.9/ 1. Age group most affected was under 3 years old. Common symptoms included high fever, mouth pain, startling, and vomiting. Leukocytes increased by 55%. Platelets > 400,000/ mm3 accounted for 19.2%. CRP increased by 77.5%, positive EV71 accounted for 5.8%. Factors related to the severity of hand, foot and mouth disease consisted of high fever > 39oC, vomiting, tachypnea, tachycardia > 150 beats/ min, startle, limb tremor, limb weakness, mucosal lesions, platelets 350,000/ mm3, and positive EV71 test. Keywords: Hand, foot and mouth; risk factors; infectious; children; clinical. Received: 29/9/2020; Revised: 28/10/2020; Published: 31/10/2020 * Corresponding author. Email: vingoclinhytn@gmail.com Vi Ngọc Linh và Đtg Tạp chí KHOA HỌC & CÔNG NGHỆ ĐHTN 225(11): 143 - 148 Email: jst@tnu.edu.vn 144 1. Đặt vấn đề Bệnh tay chân miệng (TCM) là bệnh nhiễm trùng do virus đường ruột gây ra, thường gặp ở trẻ nhỏ, có thể xảy ra thành những đợt dịch lớn. Theo hệ thống báo cáo giám sát bệnh truyền nhiễm, từ đầu năm 2020 đến nay, cả nước ghi nhận 10.745 trường hợp mắc TCM tại 63 tỉnh, thành phố, trong đó có 6.662 trường hợp nhập viện, không có tử vong [1]. Virus gây bệnh chủ yếu là Coxackie A16 và Enterovirus 71 với các đặc điểm lâm sàng: phát ban dạng bóng nước ở tay, chân, mông, gối, khuỷu, và/ hoặc loét miệng. Bệnh có thể diễn tiến nặng với các tổn thương ở não, đặc biệt là thân não, ảnh hưởng lên tim, phổi gây nên bệnh cảnh sốc, suy hô hấp, phù phổi và tử vong nếu không được chẩn đoán và điều trị kịp thời. Do đó, chúng tôi thực hiện nghiên cứu “Đặc điểm và một số yếu tố liên quan đến bệnh TCM nặng ở trẻ em tại Bệnh viện Trung ương Thái Nguyên” để giúp các bác sĩ lâm sàng có thêm kinh nghiệm trong chẩn đoán, tiên lượng và kết quả điều trị tốt hơn. 2. Đối tượng và phương pháp nghiên cứu 2.1. Đối tượng nghiên cứu - Tiêu chuẩn chọn lựa: Trẻ từ 02 tháng đến 5 tuổi được chẩn đoán xác định bệnh TCM dựa theo lâm sàng và cận lâm sàng theo hướng dẫn của Bộ Y tế Việt Nam (2012) [2]. - Tiêu chuẩn loại trừ: Bệnh nhân chuyển bệnh viện khác, hoặc bỏ điều trị, không theo dõi đến khi bệnh ổn định. - Địa điểm và thời gian: Bệnh viện Trung ương Thái Nguyên, tháng 01/2019 – 07/2020. 2.2. Thiết kế nghiên cứu: Mô tả cắt ngang 2.3. Cỡ mẫu - Cỡ mẫu được ước tính theo công thức tính cỡ mẫu ước lượng một tỷ lệ: n = Z2(1-α/2) . p. (1 – p) d2 n: Là cỡ mẫu tối thiểu cần có α=0.05: Mức ý nghĩa thống kê Z(1-α/2) = 1.96: Hệ số giới hạn tin cậy d= 0.05: Độ chính xác mong muốn p = 0.915: tỉ lệ trẻ mắc tay chân miệng có phát ban dạng bóng nước ở da theo nghiên cứu của Nguyễn Kim Thư [3]. Thay vào công thức, ta có cỡ mẫu tối thiểu là 120. Phương pháp chọn mẫu thuận tiện. 2.4. Kỹ thuật và công cụ thu thập số liệu: Tiến hành thu thập số liệu bằng bệnh án mẫu đã thiết kế sẵn. 2.5. Xử lý số liệu: Theo phương pháp thống kê y học. Phần mềm SPSS 20.0 3. Kết quả nghiên cứu 3.1. Đặc điểm chung của đối tượng nghiên cứu Bệnh TCM xuất hiện ở hầu hết các quý trong năm. Bệnh bùng phát vào các tháng 7, 8, 9, 10. Cao nhất vào tháng 9 có 36 ca chiếm 30%. Thời gian nằm viện trung bình của các bệnh nhi là 5,23 ngày. Số ngày nằm viện ngắn nhất là 3 ngày, số ngày nằm viện lâu nhất là 13 ngày. Trong đó, thời gian nằm từ 3 – 7 ngày chiếm tỉ lệ cao nhất là 69,2%, số ngày nằm viện 7 ngày chiếm 11,7%. Bảng 1. Đặc điểm chung bệnh nhân mắc TCM trong nghiên cứu Giới Tuổi (tháng) Nam Nữ Tổng % ≥ 2 – <12 tháng 25 11 36 30,0 ≥ 12 – <24 tháng 37 20 57 47,5 ≥ 24 – <36 tháng 12 7 19 15,8 ≥ 36 – < 48 tháng 5 2 7 5,8 ≥ 48 – < 60 tháng 0 1 1 0,8 Tổng 79 41 120 100,0 % 65,8 34,2 100 Nhận xét: Kết quả bảng 1 cho thấy có 79 trẻ nam (65,8%) và 41 trẻ nữ (34,2%), tỷ lệ nam/nữ là 1,9/1. Nhóm tuổi từ ≥ 12 đến < 24 tháng mắc nhiều nhất chiếm 47,5%, trong 3 năm đầu tỉ lệ mắc cao (93,3%). Vi Ngọc Linh và Đtg Tạp chí KHOA HỌC & CÔNG NGHỆ ĐHTN 225(11): 143 - 148 Email: jst@tnu.edu.vn 145 3.2. Đặc điểm lâm sàng Bảng 2. Tần suất xuất hiện các triệu chứng lâm sàng Bệnh nhân Đặc điểm n % Đau miệng 95 79,2 Giật mình 91 75,8 Sốt cao 85 70,8 Nôn ói 56 46,7 Sang thương niêm mạc (loét miệng) 55 45,8 Sang thương da + niêm mạc miệng 44 36,7 Sang thương da đơn thuần 21 17,5 Tiêu chảy 31 25,8 Mạch nhanh >150 lần/phút 30 25,0 Run chi 21 17,5 Co giật 4 3,3 Thở nhanh theo tuổi 11 9,2 Li bì 05 4,2 Yếu chi 1 0,8 Bảng 3. Phân độ lâm sàng Mức độ n % Độ 1 1 0,8 Độ 2a 90 75,0 Độ 2b 27 22,5 Độ 3 2 1,7 Độ 4 0 0 Tổng 120 100 Kết quả bảng 2 cho thấy các triệu chứng thường gặp gồm: đau miệng, giật mình, sốt cao, nôn ói. Sang thương niêm mạc (loét miệng) gặp nhiều nhất (45,8%). Sang thương da đơn thuần ít gặp nhất (17,5%). Kết quả bảng 3 cho thấy hầu hết bệnh nhân ở độ 2a (75%). Độ 3 chỉ có 1,7% và không có độ 4. 3.3. Đặc điểm cận lâm sàng Bảng 4. Đặc điểm cận lâm sàng của bệnh nhân lúc nhập viện Bệnh nhân Kết quả n % Số lượng bạch cầu ≥ 12.000/ mm3 66 55 Số lượng bạch cầu ≥ 16.000/ mm3 54 45,0 Số lượng tiểu cầu ≤ 150.000/ mm3 5 4,2 >150.000 - ≤ 300.000/ mm3 42 35 >300.000 - ≤ 350.000/ mm3 29 24,2 >350.000 - ≤ 400.000/ mm3 21 17,5 > 400.000/ mm3 23 19,2 CRP tăng 93 77,5 Glucose tăng 22 18,3 EV71 dương tính 7 5,8 Kết quả bảng 4 cho thấy có 55% bệnh nhân có bạch cầu tăng > 12.000/mm3. Số lượng bạch cầu từ > 16.000/mm3, chiếm 45%. Có 19,2% bệnh nhi có số lượng tiểu cầu tăng > 400.000/mm3. CRP tăng (77,5%), test EV71 dương tính (5,8%). Bảng 5. Mối liên quan giữa các yếu tố với mức độ nặng của bệnh Mức độ Đặc điểm Độ nặng (n = 29) Độ nhẹ (n= 91) p n % n % Sốt cao 27 31,8 58 68,2 0,02 Giới nam 20 25,3 59 74,7 0,683 Giật mình 27 29,7 64 70,3 0,013 Mạch nhanh 16 53,3 14 46,7 <0,001 Thở nhanh 6 54,5 5 45,5 0,023 Nôn ói 19 33,9 37 66,1 0,019 Tiêu chảy 11 35,5 20 64,5 0,087 Co giật 4 100 0 0 0,03 Li bì 4 80 1 20 0,012 Run chi 12 57,1 9 42,9 <0,001 Yếu chi 1 100 0 0 0,242 Sang thương da 4 19 17 81 0,546 Sang thương da + loét miệng 6 13,6 38 86.4 0,040 Loét miệng đơn thuần 19 34,5 36 65.5 0,015 Bạch cầu ≥ 16000/mm3 17 31,5 37 68.5 0,09 Tiểu cầu >400.000/mm3 17 73,9 6 26.1 <0,001 Tiểu cầu >350.000/mm3 20 45,5 24 54.5 <0,001 Glucose tăng 8 36,4 14 63.6 0,139 EV71 6 85,7 1 14.3 0,001 Vi Ngọc Linh và Đtg Tạp chí KHOA HỌC & CÔNG NGHỆ ĐHTN 225(11): 143 - 148 Email: jst@tnu.edu.vn 146 Nhận xét: Các yếu tố sốt cao, giật mình, mạch nhanh, thở nhanh, nôn ói, co giật, li bì, run chi, sang thương da + loét miệng, loét miệng đơn thuần, tiểu cầu > 350.000/mm3, EV71 dương tính có mối liên quan đến mức độ nặng của bệnh TCM. 4. Bàn luận 4.1. Đặc điểm chung về đối tượng nghiên cứu Qua nghiên cứu 120 bệnh nhi mắc bệnh TCM tại Bệnh viện Trung ương Thái Nguyên, chúng tôi nhận thấy: tỷ lệ nam/nữ là 1,9/1. Bệnh TCM xảy ra ở nam giới nhiều hơn ở nữ giới. Kết quả này tương đồng với nghiên cứu của Nguyễn Kim Thư năm 2016, tỉ lệ nam/nữ 1,7/1 [3]. Bệnh nhân chủ yếu là nhóm tuổi dưới 3 tuổi. Trong đó nhóm tuổi từ ≥ 12 – 24 tháng mắc nhiều nhất chiếm 47,5%. Nhóm từ 49 đến 60 tháng tuổi chiếm tỉ lệ ít nhất (0,8%). Kết quả này tương tự với nghiên cứu về bệnh TCM ở miền Bắc nước ta của Ngũ Duy Nghĩa và cộng sự [4]. Trẻ nhỏ hơn 24 tháng thường mắc bệnh nhiều hơn có thể vì trẻ chưa có khả năng vệ sinh và có thói quen đưa tay vào miệng. 4.2. Đặc điểm lâm sàng và cận lâm sàng của đối tượng nghiên cứu Đa số bệnh nhân khởi phát bệnh với triệu chứng sốt, sốt cao gặp ở 70,8%. Đây là biểu hiện đáp ứng của cơ thể với tình trạng nhiễm virus. Đau miệng là triệu chứng hay gặp nhất (79,2%) và là dấu hiệu sớm cảnh báo mắc bệnh TCM. Mặc dù bệnh TCM lây qua đường tiêu hóa, nhưng tiêu chảy chỉ gặp ở 31 bệnh nhân, chiếm 25,8%. Nôn ói chiếm 46,7 %. Nôn ói không chỉ là triệu chứng của đường tiêu hóa mà còn là triệu chứng thần kinh không đặc hiệu trong bệnh TCM [5]. Biểu hiện rối loạn thần kinh ở bệnh nhân TCM đa dạng. Các triệu chứng thần kinh như co giật (3,3%), li bì (4,2%), run chi (17,5%), yếu chi (0,8%), và triệu chứng giật mình hay gặp nhất (75,8%). Trong nghiên cứu của Nguyễn Bạch Huệ năm 2013 tại bệnh viện Nhi Đồng 1 thì giật mình chiếm 83,8% [6]. Triệu chứng tuần hoàn và hô hấp gồm mạch nhanh (25%), thở nhanh (9,2%). Tác giả Phạm Thị Thu Thủy và cộng sự (2014) ghi nhận 45,9% bệnh nhân có rối loạn hô hấp, thường là thở nhanh [5]. Nghiên cứu của chúng tôi có tỉ lệ gặp rối loạn ít hơn có thể vì ít bệnh nhân độ nặng. Nghiên cứu có 55 trẻ (45,8%) chỉ có sang thương ở niêm mạc (loét miệng). Vừa có sang thương da và vừa loét miệng có 44 trường hợp (36,7%). Sang thương đơn thuần có 21 trường hợp, chiếm 17,5%. Phân độ 2a chiếm tỉ lệ cao nhất 75,0%. Độ nặng có 2b chiếm tỉ lệ cao (22,5%), độ 3 chiếm 1,7% và không có bệnh nhân độ 4. Các nghiên cứu trước đây tại khu vực phía Bắc cũng cho thấy kết quả tương tự với phân độ nhẹ chiếm tỉ lệ cao (trên 90%) [3], [4]. Các xét nghiệm về công thức máu, sinh hóa được theo dõi ngay từ lúc nhập viện. Có 45 bệnh nhận mắc bệnh TCM có bạch cầu tăng theo tuổi (chiếm 37,5%). Giá trị bạch cầu trung bình là 15.050/mm3. Thấp nhất là 3.700/mm3, cao nhất là 26.300/mm3. Số lượng tiểu cầu trung bình là 320.000/mm3. Có 23 bệnh nhân có tiểu cầu tăng > 400.000/mm3 (chiếm 19,2%). Nghiên cứu cho thấy glucose máu tăng chiếm 18,3%, giá trị glucose trung bình là 4,98 mmol/l. Tỷ lệ CRP tăng chiếm 77,5%, đây là một tỷ lệ khá cao với bệnh truyền nhiễm virus. Tỷ lệ EV71 dương tính là 5,8%, tỷ lệ này thấp có thể do tác nhân gây bệnh TCM ở khu vực phía Bắc khá đa dạng bao gồm cả virus Coxsakie A6 (33%), EV71 (24,9%), Enterovirus (21,7%) và thấp hơn là CA16 và CA10 với tỷ lệ lần lượt là 10,2% và 9,7% [4]. 4.3. Mối liên quan giữa các yếu tố và mức độ nặng của bệnh Nghiên cứu ghi nhận giới tính nam không có mối liên quan với mức độ nặng của bệnh với p = 0,683 mặc dù tỉ lệ nam/nữ là 1,9/1. Nguyên nhân của sự khác biệt này chưa được làm sáng tỏ, tuy nhiên người ta nghi ngờ có liên quan đến khả năng mẫn cảm ở mức độ gen của ký chủ [3]. Vi Ngọc Linh và Đtg Tạp chí KHOA HỌC & CÔNG NGHỆ ĐHTN 225(11): 143 - 148 Email: jst@tnu.edu.vn 147 Bệnh nhân mắc TCM sốt cao trên 39oC có mối liên quan đến mức độ nặng của bệnh TCM, p = 0,02. Tỷ lệ này giống với nghiên cứu của Nguyễn Kim Thư, sốt cao trên 38,5ºC có liên quan đến bệnh nặng với OR = 2,7 và p < 0,05 [3]. Phân tích mối liên quan giữa các triệu chứng thần kinh với mức độ nặng của bệnh cho thấy: giật mình, run chi, yếu chi, co giật có liên quan có ý nghĩa thống kê với mức độ nặng của bệnh. Theo nghiên cứu của Nguyễn Kim Thư, tỷ lệ trẻ có triệu chứng giật mình chiếm đến 51,4% và có liên quan đến bệnh nặng với OR = 4,4 [3]. Giật mình gặp ở các bệnh nhân độ nhẹ và độ nặng, mặc dù không phải bệnh nhân nào có triệu chứng giật mình cũng diễn biến nặng nhưng cần theo dõi sát tần số giật mình để phát hiện biến chứng thần kinh để xử lý kịp thời. Ghi nhận mối liên quan giữa nôn ói với mức độ nặng của bệnh TCM, với p = 0,019. Như vậy nôn ói là một dấu hiệu dự báo bệnh nặng. Nghiên cứu cho thấy có mối liên quan giữa loét miệng đơn thuần với mức độ nặng của bệnh TCM với p = 0.015. Kết quả này tương tự với nghiên cứu của Tăng Chí Thượng và cộng sự khi phân tích các yếu tố nguy cơ gây biến chứng [7]. Vừa có sang thương da, vừa có loét miệng cũng có mối liên quan với mức độ nặng của bệnh, có ý nghĩa thống kê với p = 0.04. Hạn chế của nghiên cứu là không mô tả được số lượng sang thương, hình ảnh cụ thể của vết loét. Mạch nhanh và thở nhanh mặc dù trong nghiên cứu xuất hiện ít nhưng lại có liên quan đến độ nặng của bệnh với lần lượt p = <0,001 và p = 0,023. Đây là các biểu hiện của rối loạn hệ thần kinh tự động, chúng được tạo nên bởi vai trò đáp ứng viêm của cytokin, do phóng thích quá mức các catecholamin cũng như tác động trực tiếp đến trung tâm tuần hoàn, hô hấp ở thân não [3]. Chúng tôi nhận thấy có mối liên quan giữa tiểu cầu > 350.000/mm3 với mức độ nặng của bệnh, p <0,001. Một số nghiên cứu chọn điểm cắt tiểu cầu > 400.000/mm3 có ý nghĩa thống kê [3], tuy nhiên nghiên cứu của chúng tôi với tiểu cầu cầu > 350.000/mm3 đã có mối liên quan có ý nghĩa thống kê. Nghiên cứu của Bùi Quốc Thắng cũng ghi nhận điểm cắt tiểu cầu >350.000/mm3 có liên quan đến chuyển độ nặng với OR là 3,6 (95% CI: 3,1 – 6,3) [8]. Tiểu cầu tăng có lẽ do giữ vai trò quan trọng trong phản ứng của cơ thể đối với nhiễm trùng, đặc biệt là siêu vi. Vì vậy, tăng tiểu cầu giải thích phản ứng viêm mạnh làm tăng nguy cơ mắc bệnh nặng. Trẻ nhiễm EV71 có liên quan đến mức độ nặng của bệnh với p = 0,001. Nhiều nghiên cứu ghi nhận EV71 là tác nhân gây bệnh có liên quan đến mức độ nặng của bệnh [3], [6]. Trong nghiên cứu này, bạch cầu > 16.000/mm3 không có liên quan với mức độ nặng của bệnh. Tác giả Tăng Chí Thượng cũng cho kết quả tương tự [7]. Mặc dù đây là một bệnh do virus nhưng có thể do bệnh TCM gây nên các tổn thương bội nhiễm. Do đó khi tiến trình viêm xảy ra bạch cầu sẽ được phóng thích và tăng nhanh trong máu. Chúng tôi không ghi nhận mối liên quan giữa tăng đường huyết với mức độ nặng của bệnh. Trong nghiên cứu của Phạm Thị Thu Thủy lại thấy đường huyết tăng có ý nghĩa ở bệnh nhân độ 4 và bệnh nhân tử vong [5]. Có thể do trong nghiên cứu của chúng tôi không có bệnh nhân độ 4, tỉ lệ bệnh nhân độ 3 thấp. 5. Kết luận - Bệnh TCM xảy ra chủ yếu ở nhóm tuổi từ 1 đến < 3 tuổi. Trẻ nam mắc cao hơn ở trẻ nữ với tỷ lệ 1,9/1. - Các triệu chứng lâm sàng hay gặp như sốt cao (70,8%), đau miệng (79,2%), giật mình (75,8%), nôn ói (46,7%), bạch cầu tăng (55%), tiểu cầu > 400.000/mm3 (19,2%), CRP tăng (77,5%), EV71 dương tính (5,8%). - Triệu chứng có liên quan đến mức độ nặng của bệnh TCM bao gồm sốt cao >39oC, nôn ói, thở nhanh, mạch nhanh > 150 lần/phút, giật mình, run chi, yếu chi, sang thương ở niêm mạc. Tiểu cầu > 350.000/mm3, test EV71 dương tính. Vi Ngọc Linh và Đtg Tạp chí KHOA HỌC & CÔNG NGHỆ ĐHTN 225(11): 143 - 148 Email: jst@tnu.edu.vn 148 TÀI LIỆU THAM KHẢO/ REFERENCES [1]. M. T. V. Hoang et al., "Clinical and aetiological study of hand, foot and mouth disease in southern Vietnam, 2013-2015: Inpatients and outpatients," Int J Infect Dis, vol. 80, pp. 1-9, 2019. [2]. The Ministry of Health, Decision No. 1003/ QD-BYT dated 30 March 2012 guiding the diagnosis and treatment of Hand, Foot and Mouth disease, 2012. [3]. N. K. Thu, "Research on clinical and subclinical characteristics and the etiology of the virus in hand, foot and mouth disease patients in Vietnam (2011 - 2012)," Doctor of Medicine Thesis, Hanoi Medical University, pp. 108 - 143, 2016. [4]. N. D. Nghia et al., "Results of sentinel surveillance of hand, foot and mouth disease in North Vietnam, 2016 - 2018," Journal of Preventive Medicine, vol. 29, no. 12, pp. 63- 69, 2019. [5]. P. T. T. Thuy, and B. Q. Thang, "Epidemiological - clinical - subclinical characteristics and treatment results of hand, foot and mouth disease at Dong Nai Children's Hospital resuscitation department 01/2012 - 12/2013," Ho Chi Minh City Medical Journal, vol. 18, no. 1, pp. 346-352, 2014. [6]. N. B. Hue, "Epidemiological, clinical, and subclinical characteristics related to death of severe hand, foot and mouth disease (Grades III and IV) treated at Children's Hospital 1 in 2011," Ho Chi Minh City Medical Journal, vol. 17, no. 3, pp. 246-255, 2013. [7]. T. C. Thuong et al., "Prognostic factors for hand, foot and mouth disease caused by enterovirus," Ho Chi Minh City Medical Journal, vol. 15, no. 3, pp. 102-108, 2011. [8]. B. Q. Thang, B. Q. Vinh, and V. B. Nga, "Relationship between the number of leukocytes, platelets and fast blood sugar at admission with the transition in pediatric patients, hand, foot, mouth and mouth at level 2A in Children's Hospital from September 2012 to January 2013," Ho Chi Minh City Medical Journal, vol. 18, no. 1, pp. 353-358, 2014.
File đính kèm:
 dac_diem_va_mot_so_yeu_to_lien_quan_den_muc_do_nang_cua_benh.pdf
dac_diem_va_mot_so_yeu_to_lien_quan_den_muc_do_nang_cua_benh.pdf

