Đặc điểm một số chỉ số tế bào máu ngoại vi và tủy xương với một số biến đổi gen ở bệnh nhi lơ xê mi cấp dòng lympho tại viện huyết học truyền máu trung ương
Mục tiêu: Mô tả đặc điểm một số chỉ số tế bào máu ngoại vi và tủy xương với một số biến đổi gen ở bệnh nhi
lơ xê mi cấp dòng lympho giai đoạn 2017 – 2018 tại Viện Huyết học và Truyền máu Trung ương.
Đối tượng và phương pháp nghiên cứu: Nghiên cứu mô tả cắt ngang 189 trẻ được chẩn đoán lơ xê mi cấp
dòng lympho (ALL) tại Viện Huyết học và Truyền máu Trung ương từ 01/01/2017 đến 31/12/2018.
Kết quả: Số lượng bạch cầu trung bình tại thời điểm chẩn đoán là 52,3 ± 93,99 G/L; 53,4% bệnh nhi có số
lượng bạch cầu tăng, 63,4% bệnh nhi giảm bạch cầu đoạn trung tính; tỷ lệ % tế bào blast trong máu ngoại vi là
50,3 ± 33,2%; 3,2 % bệnh nhi không có blast ở máu ngoại vi. Huyết sắc tố trung bình là 89,80 ± 17,33 g/L; Số
lượng tiểu cầu là 95,9 ± 111,9 G/L; 15,4% bệnh nhi có số lượng tiểu cầu bình thường. Số lượng bạch cầu máu
ngoại vi cao nhất ở nhóm có đột biến gen MLL/AF4 và BCR/ABL1, thấp nhất ở nhóm có đột biến gen
TEL/AML1. Nhóm có MLL/AF4 có lượng HGB và số lượng TC thấp nhất trong các nhóm. Số lượng tế bào tủy
xương 304,4 ± 253,8 G/L; tỷ lệ % tế bào blast trong tủy xương là 81,6 ± 18,5%. Không có sự khác biệt về tế bào
tuỷ xương giữa các nhóm có đột biến gen.
Kết luận: Nhóm MLL/AF4 và BCR/ABL1 có số lượng BC máu ngoại vi cao nhất tại thời điểm chẩn đoán.
Lượng HGB và số lượng TC thấp nhất ở nhóm có đột biến gen MLL/AF4. Không có sự khác biệt về số lượng tế
bào tuỷ xương giữa các nhóm có đột biến gen.

Trang 1

Trang 2
Trang 3

Trang 4

Trang 5

Trang 6
Tóm tắt nội dung tài liệu: Đặc điểm một số chỉ số tế bào máu ngoại vi và tủy xương với một số biến đổi gen ở bệnh nhi lơ xê mi cấp dòng lympho tại viện huyết học truyền máu trung ương

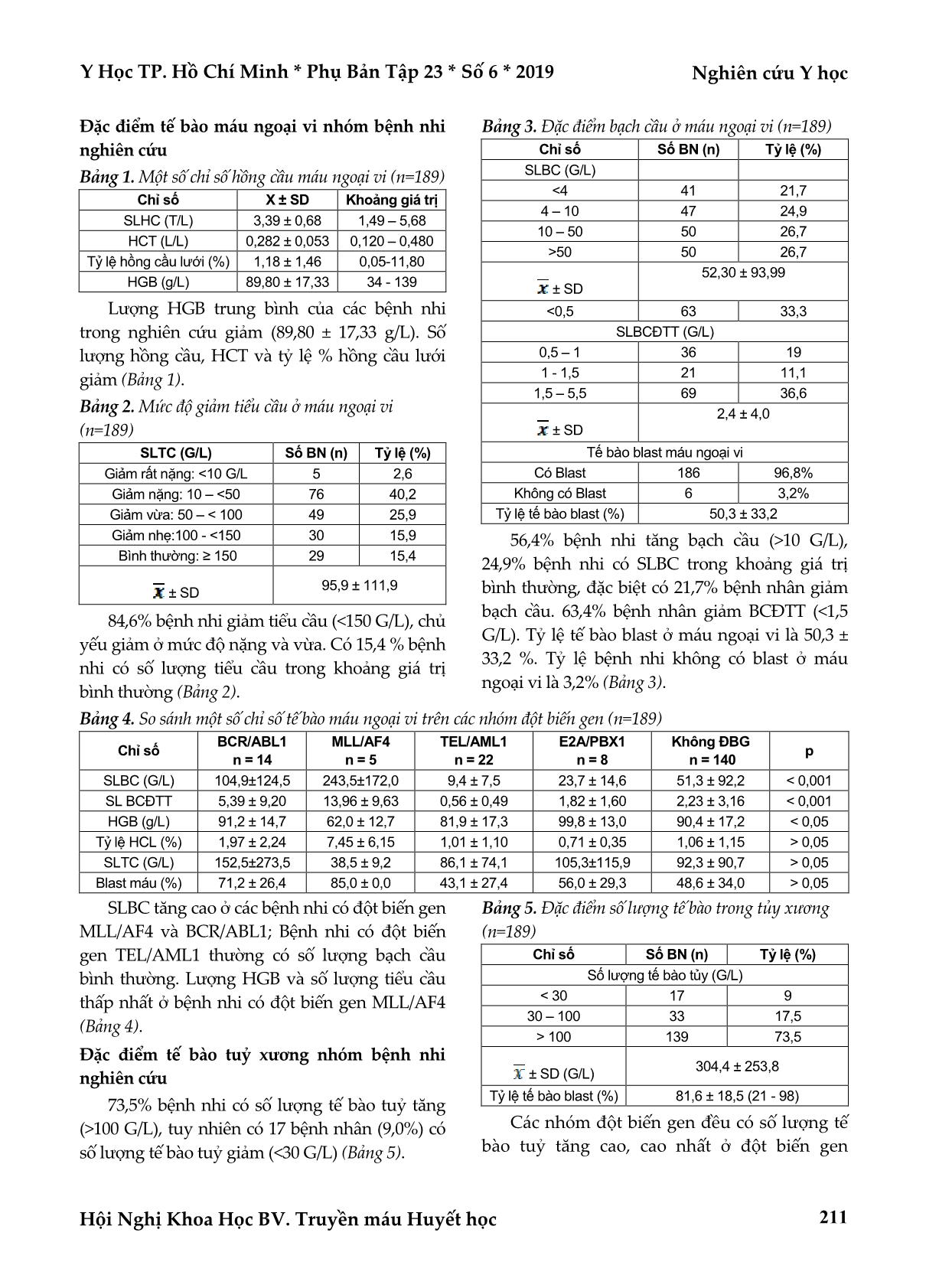
Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 6 * 2019 Nghiên cứu Y học Hội Nghị Khoa Học BV. Truyền máu Huyết học 209 ĐẶC ĐIỂM MỘT SỐ CHỈ SỐ TẾ BÀO MÁU NGOẠI VI VÀ TỦY XƯƠNG VỚI MỘT SỐ BIẾN ĐỔI GEN Ở BỆNH NHI LƠ XÊ MI CẤP DÒNG LYMPHO TẠI VIỆN HUYẾT HỌC TRUYỀN MÁU TRUNG ƯƠNG Hoàng Thị Hồng**, Dương Tố Uyên**, Mai Lan*, Nguyễn Quang Tùng**, Nguyễn Triệu Vân*, Bạch Quốc Khánh* TÓM TẮT Mục tiêu: Mô tả đặc điểm một số chỉ số tế bào máu ngoại vi và tủy xương với một số biến đổi gen ở bệnh nhi lơ xê mi cấp dòng lympho giai đoạn 2017 – 2018 tại Viện Huyết học và Truyền máu Trung ương. Đối tượng và phương pháp nghiên cứu: Nghiên cứu mô tả cắt ngang 189 trẻ được chẩn đoán lơ xê mi cấp dòng lympho (ALL) tại Viện Huyết học và Truyền máu Trung ương từ 01/01/2017 đến 31/12/2018. Kết quả: Số lượng bạch cầu trung bình tại thời điểm chẩn đoán là 52,3 ± 93,99 G/L; 53,4% bệnh nhi có số lượng bạch cầu tăng, 63,4% bệnh nhi giảm bạch cầu đoạn trung tính; tỷ lệ % tế bào blast trong máu ngoại vi là 50,3 ± 33,2%; 3,2 % bệnh nhi không có blast ở máu ngoại vi. Huyết sắc tố trung bình là 89,80 ± 17,33 g/L; Số lượng tiểu cầu là 95,9 ± 111,9 G/L; 15,4% bệnh nhi có số lượng tiểu cầu bình thường. Số lượng bạch cầu máu ngoại vi cao nhất ở nhóm có đột biến gen MLL/AF4 và BCR/ABL1, thấp nhất ở nhóm có đột biến gen TEL/AML1. Nhóm có MLL/AF4 có lượng HGB và số lượng TC thấp nhất trong các nhóm. Số lượng tế bào tủy xương 304,4 ± 253,8 G/L; tỷ lệ % tế bào blast trong tủy xương là 81,6 ± 18,5%. Không có sự khác biệt về tế bào tuỷ xương giữa các nhóm có đột biến gen. Kết luận: Nhóm MLL/AF4 và BCR/ABL1 có số lượng BC máu ngoại vi cao nhất tại thời điểm chẩn đoán. Lượng HGB và số lượng TC thấp nhất ở nhóm có đột biến gen MLL/AF4. Không có sự khác biệt về số lượng tế bào tuỷ xương giữa các nhóm có đột biến gen. Từ khóa: lơ xê mi cấp dòng lympho (ALL), tế bào máu ngoại vi, tế bào tủy xương ABSTRACT STUDY ON CHARACTERISTICS OF PERIPHERAL BLOOD CELLS AND BONE MARROW WITH SOME GENETIC MUTATIONS IN CHILDHOOD ACUTE LYMPHOBLASTIC LEUKEMIA AT NATIONAL INSTITUTE OF HEMATOLOGY AND BLOOD TRANSFUSION Hoang Thi Hong, Duong To Uyen, Mai Lan, Nguyen Quang Tung, Nguyen Trieu Van, Bach Quoc Khanh * Ho Chi Minh City Journal of Medicine * Supplement of Vol. 23 – No. 6 - 2019: 209 – 214 Objective: To study characteristics of peripheral blood cells and bone marrow index in childhood Acute Lymphoblactic Leukemia during the period from 2017 to 2018 at National Institute of Hematology and Blood Transfusion. Methods: cross-sectional descriptive study 189 children, who have been diagnosed as Acute Lymphoblastic Leukemia at the National Institute of Hematology and Blood Transfusion from 01/01/2017 to 31/12/2018. Results: The average count of leukocytes at the time of diagnosis was 52.3 ± 93.99 G/L; 53.4% of pediatric patients had hyperleukocytosis; Neutropenia was seen at 63.4% of this group; percentage of blast cells in peripheral blood was 50.3 ± 33.2%; 3.2% of patients did not have blast in peripheral blood. The average *Viện Huyết học – Truyền máu Trung ương **Đại học Y Hà Nội Tác giả liên lạc: ThS. Hoàng Thị Hồng ĐT: 0983885350 Email: hoanghong.nihbt@gmail.com Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 6 * 2019 Hội Nghị Khoa Học BV. Truyền máu Huyết học 210 hemoglobin was 89.80 ± 17.33 g/L. Platelet count was 95.9 ± 111.9 G/L. 15.4% of patients had normal platelet counts. The number of peripheral blood leukocytes was highest in the group with mutations of MLL/AF4 and BCR/ABL1 genes, the lowest in the group with the TEL/AML1 gene mutation. The group with MLL/AF4 had the lowest amount of HGB and the lowest number of platelets. Bone marrow cell count was 304.4 ± 253.8 G/L and the mean blast percentage in bone marrow was 81.6 ± 18.5%. There were no differences in bone marrow cells between groups with gene mutations. Conclusion: The MLL/AF4 and BCR/ABL1 groups had the highest number of WBC at the time of diagnosis. The lowest amount of HGB and PLT in the MLL/AF4 group. There were no differences in bone marrow cells between groups with gene mutations. Key words: acute lymphoblastic leukemia (ALL), peripheral blood cells, bone marrow ĐẶT VẤN ĐỀ Lơ xê mi cấp thuộc nhóm bệnh máu ác tính, đặc trưng bởi sự tăng sinh các tế bào máu biệt hóa hoặc biệt hóa một phần tạo thành các dòng tế bào blast ác tính. Theo nghiên cứu lơ xê mi cấp là bệnh ung thư thường gặp nhất ở trẻ em dưới 15 tuổi, chiếm 25% các trường hợp mắc ung thư ở trẻ em. Lơ xê mi cấp thể lympho chiếm 72% các bệnh lơ xê mi cấp. Tại Viện Huyết học và Truyền máu Trung ương, ALL cũng là bệnh máu ác tính phổ biến nhất ở trẻ em. Việc chẩn đoán và điều trị sớm là rất cần thiết để giúp bệnh nhân lui bệnh hoàn toàn, nhằm kéo dài và cải thiện chất lượng sống của bệnh nhân. Để góp phần giúp các bác sỹ lâm sàng chẩn đoán và có hướng điều trị sớm ALL, chúng tôi tiến hành nghiên cứu với m ... 189 bệnh nhi, thể L1 gặp 6/189 (3,1%), L2 chiếm 181/189 (95,7%), L3 gặp 2/189 (1,1%). Tỷ lệ các loại đột biến gen trên nhóm bệnh nghiên cứu: 25,9 % bệnh nhi ALL có đột biến gen khảo sát. Trong đó hay gặp nhất là đột biến gen TEL/AML1 22/189 (11,7%), ít gặp nhất là gen MLL/AF4 4/189 (2,6%). Gặp 7,4 % bệnh nhi (14/189) có đột biến gen BCR/ABL1; 4,2% bệnh nhi (8/189) có đột biến gen E2A/PB X1 (Hình 1). Hình 1. Tỷ lệ các loại đột biến gen nhóm bệnh nhi nghiên cứu Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 6 * 2019 Nghiên cứu Y học Hội Nghị Khoa Học BV. Truyền máu Huyết học 211 Đặc điểm tế bào máu ngoại vi nhóm bệnh nhi nghiên cứu Bảng 1. Một số chỉ số hồng cầu máu ngoại vi (n=189) Chỉ số X ± SD Khoảng giá trị SLHC (T/L) 3,39 ± 0,68 1,49 – 5,68 HCT (L/L) 0,282 ± 0,053 0,120 – 0,480 Tỷ lệ hồng cầu lưới (%) 1,18 ± 1,46 0,05-11,80 HGB (g/L) 89,80 ± 17,33 34 - 139 Lượng HGB trung bình của các bệnh nhi trong nghiên cứu giảm (89,80 ± 17,33 g/L). Số lượng hồng cầu, HCT và tỷ lệ % hồng cầu lưới giảm (Bảng 1). Bảng 2. Mức độ giảm tiểu cầu ở máu ngoại vi (n=189) SLTC (G/L) Số BN (n) Tỷ lệ (%) Giảm rất nặng: <10 G/L 5 2,6 Giảm nặng: 10 – <50 76 40,2 Giảm vừa: 50 – < 100 49 25,9 Giảm nhẹ:100 - <150 30 15,9 Bình thường: ≥ 150 29 15,4 ± SD 95,9 ± 111,9 84,6% bệnh nhi giảm tiểu cầu (<150 G/L), chủ yếu giảm ở mức độ nặng và vừa. Có 15,4 % bệnh nhi có số lượng tiểu cầu trong khoảng giá trị bình thường (Bảng 2). Bảng 3. Đặc điểm bạch cầu ở máu ngoại vi (n=189) Chỉ số Số BN (n) Tỷ lệ (%) SLBC (G/L) <4 41 21,7 4 – 10 47 24,9 10 – 50 50 26,7 >50 50 26,7 ± SD 52,30 ± 93,99 <0,5 63 33,3 SLBCĐTT (G/L) 0,5 – 1 36 19 1 - 1,5 21 11,1 1,5 – 5,5 69 36,6 ± SD 2,4 ± 4,0 Tế bào blast máu ngoại vi Có Blast 186 96,8% Không có Blast 6 3,2% Tỷ lệ tế bào blast (%) 50,3 ± 33,2 56,4% bệnh nhi tăng bạch cầu (>10 G/L), 24,9% bệnh nhi có SLBC trong khoảng giá trị bình thường, đặc biệt có 21,7% bệnh nhân giảm bạch cầu. 63,4% bệnh nhân giảm BCĐTT (<1,5 G/L). Tỷ lệ tế bào blast ở máu ngoại vi là 50,3 ± 33,2 %. Tỷ lệ bệnh nhi không có blast ở máu ngoại vi là 3,2% (Bảng 3). Bảng 4. So sánh một số chỉ số tế bào máu ngoại vi trên các nhóm đột biến gen (n=189) Chỉ số BCR/ABL1 n = 14 MLL/AF4 n = 5 TEL/AML1 n = 22 E2A/PBX1 n = 8 Không ĐBG n = 140 p SLBC (G/L) 104,9±124,5 243,5±172,0 9,4 ± 7,5 23,7 ± 14,6 51,3 ± 92,2 < 0,001 SL BCĐTT 5,39 ± 9,20 13,96 ± 9,63 0,56 ± 0,49 1,82 ± 1,60 2,23 ± 3,16 < 0,001 HGB (g/L) 91,2 ± 14,7 62,0 ± 12,7 81,9 ± 17,3 99,8 ± 13,0 90,4 ± 17,2 < 0,05 Tỷ lệ HCL (%) 1,97 ± 2,24 7,45 ± 6,15 1,01 ± 1,10 0,71 ± 0,35 1,06 ± 1,15 > 0,05 SLTC (G/L) 152,5±273,5 38,5 ± 9,2 86,1 ± 74,1 105,3±115,9 92,3 ± 90,7 > 0,05 Blast máu (%) 71,2 ± 26,4 85,0 ± 0,0 43,1 ± 27,4 56,0 ± 29,3 48,6 ± 34,0 > 0,05 SLBC tăng cao ở các bệnh nhi có đột biến gen MLL/AF4 và BCR/ABL1; Bệnh nhi có đột biến gen TEL/AML1 thường có số lượng bạch cầu bình thường. Lượng HGB và số lượng tiểu cầu thấp nhất ở bệnh nhi có đột biến gen MLL/AF4 (Bảng 4). Đặc điểm tế bào tuỷ xương nhóm bệnh nhi nghiên cứu 73,5% bệnh nhi có số lượng tế bào tuỷ tăng (>100 G/L), tuy nhiên có 17 bệnh nhân (9,0%) có số lượng tế bào tuỷ giảm (<30 G/L) (Bảng 5). Bảng 5. Đặc điểm số lượng tế bào trong tủy xương (n=189) Chỉ số Số BN (n) Tỷ lệ (%) Số lượng tế bào tủy (G/L) < 30 17 9 30 – 100 33 17,5 > 100 139 73,5 ± SD (G/L) 304,4 ± 253,8 Tỷ lệ tế bào blast (%) 81,6 ± 18,5 (21 - 98) Các nhóm đột biến gen đều có số lượng tế bào tuỷ tăng cao, cao nhất ở đột biến gen Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 6 * 2019 Hội Nghị Khoa Học BV. Truyền máu Huyết học 212 E2A/PBX1 và MLL/AF4. Tuy nhiên sự khác biệt về số lượng tế bào tuỷ và tỷ lệ blast trong tuỷ giữa các nhóm không có ý nghĩa thống kê (Bảng 6). Bảng 6. So sánh số lượng tế bào tủy xương trên các nhóm đột biến gen (n=189) Chỉ số BCR/ABL1 n = 14 MLL/AF4 n = 5 TEL/AML1 n = 22 E2A/PBX1 n = 8 Không ĐBG n = 140 p SLTB tủy (G/L) Trung vị 284,8 1135,5 451,4 430,5 226,0 >0,05 Khoảng 40,8 – 960,0 819,0 - 1452 33,9–759,7 188,3 – 845,2 5,7 – 1271,9 Blast tủy (%) Trung vị 88,0 86,0 90,0 91,0 88,0 >0,05 Khoảng 22,0 – 97,0 82,0 - 90,0 60,0 – 97,0 62,0 – 97,0 21,0 – 98,0 BÀN LUẬN Kết quả Bảng 1 cho thấy, các bệnh nhi trong nghiên cứu đều có biểu hiện thiếu máu (HGB trung bình 89,80 ± 17,33 g/L). Theo nhiều nghiên cứu trước đây, khi tế bào blast dòng lympho tăng sản quá nhanh trong tủy xương và ra máu ngoại vi ồ ạt nhanh chóng, hemoglobin chưa kịp giảm hoặc giảm nhẹ, nhưng đây chỉ là tình trạng giả tạo. Lượng hồng cầu và hemoglobin sẽ giảm rất nhanh nếu bệnh nhân không điều trị kịp thời. Các tác giả nhận thấy, lượng HGB ban đầu cao >100 g/L khi vào viện thường có tiên lượng xấu hơn lượng HGB thấp(3). Cũng theo bảng 1, chúng tôi nhận thấy số lượng hồng cầu, HCT và tỷ lệ % hồng cầu lưới giảm ở các bệnh nhi trong nhóm nghiên cứu đều giảm. Theo Bảng 2, SLTC trung bình là 95,9 ± 111,9 G/L. Có 68,8% bệnh nhi có SLTC <100G/L, quần thể bệnh nhi trên thường có hiện tượng xuất huyết. Có 2,6% bệnh nhi ALL có SLTC giảm dưới 10 G/L. Những bệnh nhi trên thường được truyền khối tiểu cầu để tránh tình trạng chảy máu và xuất huyết nặng. 15,4% bệnh nhi có số lượng tiểu cầu trong khoảng giá trị bình thường. Như vậy, có một tỷ lệ không nhỏ bệnh nhân không có biểu hiện giảm tiểu cầu và không có xuất huyết trên lâm sàng. Những trường hợp này có thể bị bỏ sót chẩn đoán nếu không kiểm tra kỹ công thức bạch cầu trong máu ngoại vi. Theo Bảng 3, SLBC trung bình là 52,3 ± 93,99 G/ và thay đổi trong một khoảng lớn từ 0,24 – 493,46 G/L. Kết quả của chúng tôi thấp hơn so với kết quả của NTM Hương là 110,8± 136,14 G/L, do tác giả nghiên cứu trên bệnh nhân ALL nguy cơ cao(4). 63,4% bệnh nhân có số lượng tuyệt đối BCĐTT dưới 1,5 G/L, làm tăng nguy cơ nhiễm khuẩn ở trẻ ALL. Theo nghiên cứu của ĐTT Thủy, tỷ lệ % bệnh nhân có số lượng tuyệt đối BCĐTT dưới 1,5 G/L là 52,1%(2). Nhiều trẻ đến khám khi làm xét nghiệm máu ngoại vi đã thấy tỷ lệ % tế bào blast rất cao. Tỷ lệ tế bào blast ở máu ngoại vi trung bình là 50,3 ± 33,2%, nhiều trẻ có đến 98% tế bào có nhân là tế bào blast dòng lympho, lấn át các dòng tế bào tủy bình thường, do đó biểu hiện ở máu ngoại vi các dòng tế bào hồng cầu và tiểu cầu bị giảm nặng nề. Tuy nhiên, cũng có một tỷ lệ nhỏ bệnh nhi không có sự hiện diện của blast ở máu ngoại vi. Đây cũng là những trường hợp dễ bị bỏ sót chẩn đoán mà các bác sỹ lâm sàng cần đặc biệt lưu ý đến các triệu chứng lâm sàng và các dấu hiệu xét nghiệm khác của bệnh để có thể chẩn đoán sớm cho bệnh nhi. Theo Bảng 5, có 73,5 % bệnh nhân có tăng sinh tế bào tủy (>100G/L). Tương tự với nghiên cứu của NTM Hương là 60,4% bệnh nhân có số lượng tế bào tủy >100 G/L(4). Tỷ lệ tế bào blast dòng lympho trong tủy xương trung bình là 81,6 ± 18,5%, tỷ lệ cao nhất là 98%, lấn át các dòng tế bào tủy khác. Theo nghiên cứu của chúng tôi trên 189 bệnh nhi ALL có 25,9% bệnh nhi có bất thường về gen, trong đó đột biến gen TEL/AML1 (11,7%) là hay gặp nhất, tiếp đến là các đột biến BCR/ABL1 (7,4%), E2A/PBX1 (4,2%) và hiếm gặp nhất MLL/AF4 (2,6%). Kết quả này tương tự với nghiên cứu của Trần Quỳnh Mai là TEL/AML1 (13,5%), BCR/ABL1 (10,5%), E2A/PBX1 (3,8%), MLL/AF4 (1,9%)(8). Trong nghiên cứu của chúng tôi, tỷ lệ đột biến gen TEL/AML1 là 11,7%, đây cũng là dạng Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 6 * 2019 Nghiên cứu Y học Hội Nghị Khoa Học BV. Truyền máu Huyết học 213 đột biến hay gặp nhất. Theo Bảng 4 những bệnh nhi có đột biến gen này có SLBC thấp nhất trên các nhóm gen nghiên cứu (Giá trị trung vị là 6,7 G/L, dao động từ 3-29,1 G/L, giá trị trung bình 9,4 ± 7,5 G/L). Nghiên cứu của TQMai trên 104 bệnh nhi ALL có 14 bệnh nhi có đột biến gen TEL/AML1, SLBC trung vị là 10,9 G/L, khoảng giá trị từ 4,5 – 84,0 G/L(8). Nghiên cứu của Thomas Burmeister và cs trên 441 bênh nhân phát hiện 23 bệnh nhân có gen TEL/AML1 dương tính với số lượng BC trung vị là 3,75×109/L (dao động 1-12,9×109/L)(7).Tuy nhiên, do số lượng bạch cầu thấp nên số lượng tuyệt đối BCĐTT của các bệnh nhi có biểu hiện gen TEL/AML1 thường thấp (2,9 ± 0,5 G/L). Hình 1 và Bảng 4 cho thấy đột biến gen E2A/PBX1 xuất hiện ở 8 bệnh nhi, giá trị số lượng bạch cầu trung bình là 23,7 ± 14,6 G/L, trung vị là 23,0, khoảng dao động từ 7-52,0 G/L, thấp hơn có ý nghĩa trong thống kê khi so sánh với nhóm không có đột biến gen. Nồng độ huyết sắc tố trung bình là 99,8 ± 13,0 g/L, giá trị trung vị là 104 g/L, cao nhất trên các đột biến gen. Nghiên cứu của TQMai cũng cho thấy số lượng bạch cầu là 60,0 G/L, nhưng nồng độ huyết sắc tố trung bình thấp hơn (89,0 ± 16,5)(8). Theo Leo Kager và CS thuộc nhóm nghiên cứu ở Viện ung thư trẻ em Austria phát hiện 31/859 (3,6%) với số lượng bạch cầu dao động 3,9 – 148,5G/l, trung vị 20,7G/l(3). Cũng theo hình 1 và bảng 4, đột biến gen MLL/AF4 chỉ có trên 5 bệnh nhi nhưng có số lượng bạch cầu máu ngoại vi cao nhất tại thời điểm chẩn đoán. Số lượng bạch cầu trung vị là 243,5 G/L, cao nhất trên các dạng đột biến gen, số lượng tiểu cầu và nồng độ huyết sắc tố giảm mạnh (SLTC 38,5; nồng độ HGB là 62,0 g/L). Kết quả này tương tự với nghiên cứu của TQMai, số lượng bạch cầu là 267,0 G/L, số lượng tiểu cầu là 18 G/L; tuy nhiên nồng độ huyết sắc tố trung bình là 60,5 ± 28,9 g/L, cao hơn so với kết quả của chúng tôi(8). Bên cạnh đó, trên các bệnh nhi có đột biến gen MLL/AF4 một số chỉ số hồng cầu như số lượng hồng cầu, HCT thấp nhất trong các nhóm đột biến. Theo Pui.CH và cộng sự nghiên cứu trên 1986 gặp 40 trường hơp có đột biến gen MLL/AF4 chiếm tỷ lệ 2%, 8 bệnh nhân bị thâm nhiễm thần kinh trung ương, số lượng BC dao động 1,6 - 832G/l (trung vị 156,5G/l), lượng tiểu cầu dao động 5 - 345G/l (trung vị 44G/l), lượng HST trung bình 66g/l(5). Đột biến gen BCR/ABL1 có trên 14 bệnh nhi (chiếm 7,4%), số lượng bạch cầu trung bình ở các bệnh nhi trên là 80,3 G/L. Nghiên cứu của TQMai cũng cho thấy, trên 104 bệnh nhi ALL nghiên cứu có 10,5% bệnh nhi có đột biến gen BCR/ABL1, số lượng bạch cầu là 46,0 G/L, thấp hơn so với nghiên cứu của chúng tôi(8). Nghiên cứu đa trung tâm ở Đức (ALL BFM 90) trên 673 bệnh nhân nhi gặp 21 trường hợp gen BCR/ABL dương tính, chiếm 3,2%, so sánh với nhóm không đột biến, nhóm có đột biến gen có số lượng BC, tỷ lệ tế bào blast, gan lách hạch to nhiều hơn nhóm không có đột biến gen(6). Theo Bảng 6, ở trên các nhóm đột biến gen đều có hiện tượng tăng sinh tủy, số lượng tế bào tủy cao nhất ở đột biến gen MLL/AF4 (1135 G/L), tương tự với nghiên cứu của TQ Mai là 607 G/L. Các bệnh nhi trên có tỷ lệ tế bào blast chiếm trên 80% dòng tế bào có nhân trong tủy xương. Như vậy, việc xác định các bất thường về di truyền và sinh học phân tử giúp cho việc phân loại và tiên lượng bệnh dễ dàng hơn, góp phần hỗ trợ các nhà lâm sàng quyết định phác đồ điều trị phù hợp, để kéo dài sự sống cho bệnh nhân. KẾT LUẬN Qua nghiên cứu 189 bệnh nhân ALL điều trị lần đầu tại khoa Bệnh máu trẻ em – Viện Huyết học và Truyền máu Trung ương từ 1/1/2017-31/12/2018, chúng tôi xin rút ra một số kết luận sau: Đặc điểm một số chỉ số tế bào máu ngoại vi ở bệnh nhân ALL Số lượng hồng cầu, tỷ lệ % hồng cầu lưới và thể tích khối hồng cầu trung bình giảm. Nồng độ HGB trung bình là 89,80 ± 17,33 g/L. Số lượng bạch cầu thường tăng cao Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 6 * 2019 Hội Nghị Khoa Học BV. Truyền máu Huyết học 214 (52,3±93,99 G/l), có 53,4% bệnh nhi tăng số lượng bạch cầu (SLBC > 10 G/L); 21,7% bệnh nhân có SLBC giảm (<4 G/L); 63,4% bệnh nhi giảm bạch cầu đoạn trung tính. Tỷ lệ % tế bào blast dòng lympho là 50,3±33,2%. Số lượng tiểu cầu trung bình giảm (95,9±111,9 G/L), đa số giảm mức độ nặng và vừa; 15,34 % bệnh nhân có số lượng tiểu cầu trong khoảng giá trị bình thường. Bệnh nhi có đột biến gen MLL/AF4 và BCR/ABL1 có SLBC tăng cao hơn các nhóm khác. Nhóm MLL/AF4 có lượng HGB và số lượng TC thấp nhất trong các nhóm. Bệnh nhi có đột biến gen TEL/AML1 có SLBC thấp nhất trong các nhóm (khoảng dao động từ 3,0-29,1). Đặc điểm chỉ số tế bào tủy xương 95,7% bệnh nhi ALL thuộc thể L2, theo phân loại FAB. Số lượng tế bào máu trong tủy xương tăng, trung bình là 304,4 ± 253,8 G/L, 73,5% bệnh nhân có hiện tượng tủy tăng sinh (SLTB tủy >100G/L), 17,5% bệnh nhân có SLTB tủy trong giới hạn bình thường và có 17 bệnh nhi (9,0%) có SLTB tủy dưới 30 G/L. Tỷ lệ % tế bào blast dòng lympho là 81,6 ± 18,5%. Không có sự khác biệt có ý nghĩa thống kê về số lượng tế bào tuỷ xương và tỷ lệ blast giữa các nhóm có đột biến gen. TÀI LIỆU THAM KHẢO 1. Burmeister T, et al (2010). Clinical features and prognostic implications of TCF3-PBX1 and ETV6-RUNX1 in adult acute lymphoblastic leukemia. Haematologica, 95(2):241-6 2. Đặng Thị Thu Thủy (2014). Nhận xét một số đặc điểm xét nghiệm huyết học và điều trị bệnh bạch cầu cấp dòng lympho giai đoạn tấn công ở trẻ em tại khoa Nhi, Bệnh viện Bạch Mai. Khóa luận Bác sỹ Đa khoa, Trường Đại học Y Hà Nội. 3. Fleix CA, Lange BJ, Chessells JM (2000). Pediatric acute lymphoblastic leukemia challenges and controversies in 2000. Heamatology: 285 – 301. 4. Kager L, et al (2007). Incedence and outcome of TCF3-PBX1- positive in acute lymphoblastic leukemia in Austrian children. Aematologica November, 92:1561-1564. 5. Nguyễn Thị Mai Hương (2015). Nghiên cứu đặc điểm lâm sàng, xét nghiệm và đánh giá kết quả điều trị bệnh bạch cầu cấp dòng lympho nhóm nguy cơ cao ở trẻ em theo phác đồ CCG 1961. Luận án Tiến sỹ Y học, Trường Đại học Y Hà Nội. 6. Pui CH, et al (1991). Clinical Characteristics and Treatment Outcome of Childhood Acute Lymphoblastic Leukemia With the t(4;ll) (q21;q23): A Collaborative Study of 40 Cases. Blood, 77(3):440-447. 7. Schieben S (1996). Incidence and clinical outcome of children with BCR/ABL-positive acute lymphoblastic leukemia (ALL). A prospective RT-PCR study based on 673 patients enrolled in the German pediatric multicenter therapy trials ALL-BFM-90 and CoALL-05-92. Oncogenetic Laboratory, Children's Hospital, University of Giessen, Germany. Leukemia, 10(6):957-963. 8. Trần Quỳnh Mai (2016). Nghiên cứu đặc điểm lâm sàng, xét nghiệm và đáp ứng điều trị tấn công lơ xê mi cấp dòng lympho trẻ em có một số biến đổi di truyền tại Viện Huyết học và Truyền máu Trung ương. Luận văn Thạc sỹ Y học, Trường Đại học Y Hà Nội. Ngày nhận bài báo: 15/07/2019 Ngày phản biện nhận xét bài báo: 15/08/2019 Ngày bài báo được đăng: 15/10/2019
File đính kèm:
 dac_diem_mot_so_chi_so_te_bao_mau_ngoai_vi_va_tuy_xuong_voi.pdf
dac_diem_mot_so_chi_so_te_bao_mau_ngoai_vi_va_tuy_xuong_voi.pdf

