Đặc điểm lâm sàng và cận lâm sàng bệnh Schonlein-Henoch ở trẻ em
Mục tiêu: Mô tả lâm sàng, cận lâm sàng bệnh Schonlein-Henoch ở trẻ em. Tìm hiểu liên quan giữa tổn
thương thận và các biểu hiện lâm sàng, cận lâm sàng của bệnh.
Phương pháp: Nghiên cứu mô tả cắt ngang, bao gồm 51 trẻ em <15 tuổi được chẩn đoán bệnh SchonleinHenoch đang điều trị tại Trung tâm nhi khoa bệnh viện Trung Ương Huế và bệnh viện trường ĐHYD Huế từ
tháng 4/2016 - 5/2018.
Kết quả: Tuổi mắc bệnh trung bình là 7,5 3,4 tuổi. Trẻ nam mắc bệnh nhiều hơn trẻ nữ, tỷ lệ nam/
nữ là 1,3/1. Biểu hiện lâm sàng chính gồm ban xuất huyết dạng nốt gặp ở 100% các trường hợp, tiếp theo là
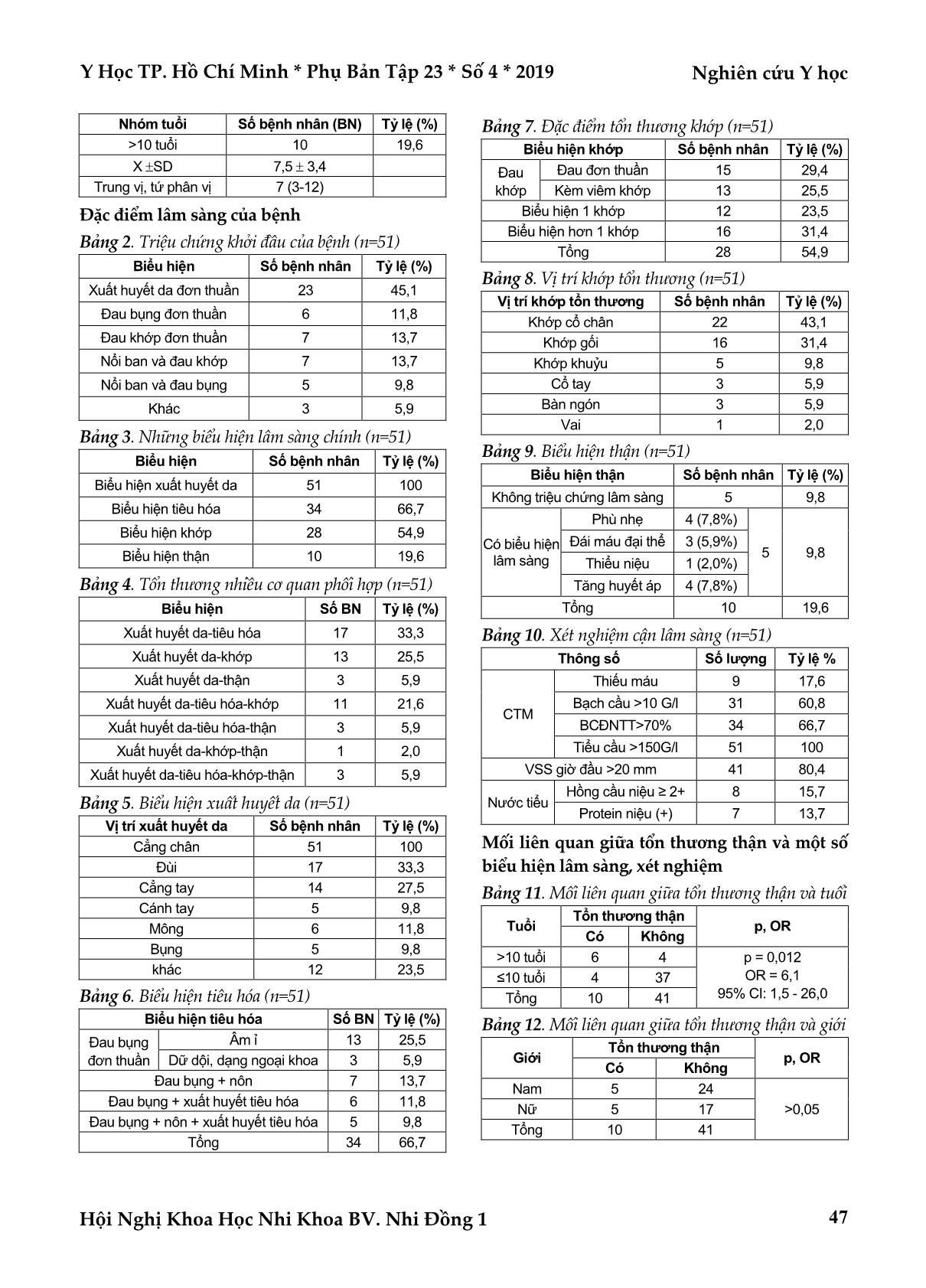
biểu hiện tiêu hóa chiếm 66,7%, biểu hiện khớp chiếm 54,9%, biểu hiện tổn thương thận ít gặp nhất với tỷ lệ
19,6%. Cận lâm sàng cho thấy tăng bạch cầu đa nhân trung tính gặp 60,8%, tốc độ máu lắng tăng gặp
80,4%, đái máu vi thể gặp 15,7%, Protein dương tính gặp trong 13,7% trường hợp. Có mối liên quan giữa
nhóm tuổi mắc bệnh với tổn thương thận. Nhóm tuổi >10 tuổi có nguy cơ tổn thương thận nhiều hơn trẻ ≤
10 tuổi 6,1 lần (OR:6,1; 95%CI (1,5-26).
Kết luận: Đặc điểm lâm sàng của bệnh scholein-Henoch trong nghiên cứu của chúng tôi cũng giống như
những báo cáo của những tác giả khác. Có mối liên quan giữa nhóm tuổi mắc bệnh với tổn thương thận.

Trang 1

Trang 2
Trang 3

Trang 4

Trang 5

Trang 6

Trang 7

Trang 8
Tóm tắt nội dung tài liệu: Đặc điểm lâm sàng và cận lâm sàng bệnh Schonlein-Henoch ở trẻ em

Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Nghiên cứu Y học Hội Nghị Khoa Học Nhi Khoa BV. Nhi Đồng 1 45 ĐẶC ĐIỂM LÂM SÀNG VÀ CẬN LÂM SÀNG BỆNH SCHONLEIN-HENOCH Ở TRẺ EM Phan Hùng Việt*, Đặng Thị Nguyên** TÓM TẮT Mục tiêu: Mô tả lâm sàng, cận lâm sàng bệnh Schonlein-Henoch ở trẻ em. Tìm hiểu liên quan giữa tổn thương thận và các biểu hiện lâm sàng, cận lâm sàng của bệnh. Phương pháp: Nghiên cứu mô tả cắt ngang, bao gồm 51 trẻ em <15 tuổi được chẩn đoán bệnh Schonlein- Henoch đang điều trị tại Trung tâm nhi khoa bệnh viện Trung Ương Huế và bệnh viện trường ĐHYD Huế từ tháng 4/2016 - 5/2018. Kết quả: Tuổi mắc bệnh trung bình là 7,5 3,4 tuổi. Trẻ nam mắc bệnh nhiều hơn trẻ nữ, tỷ lệ nam/ nữ là 1,3/1. Biểu hiện lâm sàng chính gồm ban xuất huyết dạng nốt gặp ở 100% các trường hợp, tiếp theo là biểu hiện tiêu hóa chiếm 66,7%, biểu hiện khớp chiếm 54,9%, biểu hiện tổn thương thận ít gặp nhất với tỷ lệ 19,6%. Cận lâm sàng cho thấy tăng bạch cầu đa nhân trung tính gặp 60,8%, tốc độ máu lắng tăng gặp 80,4%, đái máu vi thể gặp 15,7%, Protein dương tính gặp trong 13,7% trường hợp. Có mối liên quan giữa nhóm tuổi mắc bệnh với tổn thương thận. Nhóm tuổi >10 tuổi có nguy cơ tổn thương thận nhiều hơn trẻ ≤ 10 tuổi 6,1 lần (OR:6,1; 95%CI (1,5-26). Kết luận: Đặc điểm lâm sàng của bệnh scholein-Henoch trong nghiên cứu của chúng tôi cũng giống như những báo cáo của những tác giả khác. Có mối liên quan giữa nhóm tuổi mắc bệnh với tổn thương thận. Từ khóa: tổn thương thận, trẻ em ABSTRACT CLINICAL AND SUBCLINICAL FEATURES OF HENOCH-SCHÖNLEIN PURPURA IN CHILDREN Phan Hung Viet, Dang Thi Nguyen * Ho Chi Minh City Journal of Medicine * Supplement of Vol. 23 – No. 4 - 2019: 45 - 52 Objective: Describe clinical and subclinical characteristics of Henoch-Schönlein purpura in children. Find the relationship between kidney lesion and clinical and subclinical manifestations. Methods: Cross-sectional descriptive study, including 51 children <15 years of age diagnosed with Schonlein-Henoch purpura being treated at Hue Central Hospital and Hue University Hospital from April 2016 - May 2018. Results: 51 children entered the study: Male:Female =1.3:1; mean age 7.5 3.4 years. At onset, purpura was present in all cases, gastrointestinal manifestations in 66.7%, arthritis/arthralgias in 54.9%, renal lesion in 19.6%. The most frequent laboratory abnormalities were Leukocytosis (WBC >10 x 109/L) in 60.8%, high- erythrocyte sedimentation rate (ESR) in 80.4%, microscopic hematuria in 15.7%, proteinuria in 13.7%. Renal lesion were correlated with age of onset. The age group> 10 years old has 6.1 times more kidney lesion than the group ≤10 years (OR: 6.1; 95% CI (1.5-26). Conclusion: Clinical and subclinical findings of Schonlein-Henoch purpura in our study are similar to those in the literature. There is a relationship between the age of onset with kidney lesion. Keywords: kidney lesion, children *Bộ môn Nhi Đại học Y Dược Huế **Bệnh viện Sản Nhi Quảng Ngãi Tác giả liên lạc: PGS.TS.BS. Phan Hùng Việt ĐT: 0983102064 Email: drviet168@gmail.com Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Hội Nghị Khoa Học Nhi Khoa BV. Nhi Đồng 1 46 ĐẶT VẤN ĐỀ Schonlein-Henoch là bệnh khá thường gặp ở trẻ em. Bệnh thường có tiến triển thuận lợi với các triệu chứng xuất huyết da, đau khớp, đau bụng kéo dài 1-2 tuần rồi tự hết không để lại di chứng. Tuy nhiên một số trường hợp có biểu hiện tổn thương thận thường có tiên lượng xấu có thể tiến triển dẫn đến suy thận gây tử vong(3,11). Bệnh có đặc điểm lâm sàng đa dạng, diễn tiến thường tự khỏi nhanh nên cũng rất dễ chẩn đoán nhầm với các bệnh khác, trong khi biểu hiện tổn thương thận thường rất kín đáo nên khó phát hiện nên dễ bị bỏ sót trên lâm sàng nhiều trường hợp dễ bị bỏ qua dễ dẫn đến tổn thương thận không hồi phục. Vì những lí do trên chúng tôi tiến hành đề tài: “Nghiên cứu đặc điểm lâm sàng và cận lâm sàng bệnh Schonlein- Henoch ở trẻ em”, với hai mục tiêu: Mô tả lâm sàng, cận lâm sàng bệnh Schonlein-Henoch ở trẻ em. Tìm hiểu liên quan giữa tổn thương thận và các biểu hiện lâm sàng, cận lâm sàng của bệnh. ĐỐI TƯỢNG - PHƯƠNG PHÁP NGHIÊN CỨU Đối tượng nghiên cứu Bao gồm 51 trẻ em <15 tuổi được chẩn đoán bệnh Schonlein-Henoch đang điều trị tại Trung tâm nhi khoa Bệnh viện Trung Ương Huế và Bệnh viện trường Đại học Y Dược Huế từ tháng 4/2016 đến tháng 5/2018. Tiêu chuẩn chẩn đoán Theo EULAR/PRES/PRINTO năm 2010 gồm 1 tiêu chuẩn chính và ít nhất 1 trong 4 tiêu chuẩn phụ(6). Tiêu chuẩn chính Ban xuất huyết (thường thành đốm và sờ thấy được) hoặc chấm xuất huyết, chủ yếu ở chi dưới, không do giảm tiểu cầu. Tiêu chuẩn phụ Đau bụng: với khởi đầu cấp tính, thu thập bởi khai thác tiền sử hoặc thăm khám lâm sàng. Có thể bao gồm lồng ruột hoặc xuất huyết tiêu hóa. Viêm khớp hoặc đau khớp. Tổn thương thận: Protein ... p nổi ban kèm đau bụng là 7,5% và kết hợp ban xuất huyết kèm đau khớp là 9,2%. Những biểu hiện lâm sàng chính Trong Bảng 3 cho thấy biểu hiện da ở 100% bệnh nhi, cũng là dấu hiệu chính để nhận biết và chẩn đoán HSP. Các biểu hiện cơ quan khác như tiêu hóa và tổn thương khớp lần lượt là 66,7% và 54,9%. Biểu hiện thận xảy ra ít hơn với tỷ lệ là 19,6%. Theo Lê Thị Minh Hương biểu hiện da chiếm tỷ lệ 94,6%; biểu hiện tiêu hóa là 62,8%; khớp 57,5% và thận là 14,2%; kết quả này khá tương đồng với nghiên cứu của chúng tôi(5). Theo nghiên cứu của Trapani S. tổn thương da gặp trong 100% bệnh nhân, tổn thương khớp gặp trong 61% bệnh nhân, tương đương với nghiên cứu của chúng tôi, trong đó tổn thương thận cao hơn với 54%(9). Theo nghiên cứu của Chen O triệu chứng tiêu hóa xảy ra trong 74,2%, tổn thương khớp chiếm 65,8%(1). Biểu hiện hệ thống nhiều cơ quan Theo Bảng 4 biểu hiện cùng lúc nhiều cơ quan hay gặp nhất là da-tiêu hóa với 17 trường hợp (33,3%), da-khớp 13 trường hợp (25,5%). Tổn thương 3 cơ quan hay gặp nhất là da-tiêu hóa-khớp với 11 trường hợp (21,6%). Trường hợp tổn thương cùng lúc 4 cơ quan gặp trong 3 trường hợp (5,9%). Nghiên cứu của Lê Thị Minh Hương(5) tổn thương da-tiêu hóa 24,1%, da-khớp 26,1%; da-tiêu hóa-khớp 22,6% tương đương với nghiên cứu của chúng tôi, cùng lúc 4 cơ quan là 1,5%. Theo nghiên cứu của Yilmaz Tabel(8) tổn thương da-tiêu hóa 6,5%; da-khớp 31,7%; da-tiêu hóa-khớp 19,6%; cùng lúc 4 cơ quan là 8,4%. Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Nghiên cứu Y học Hội Nghị Khoa Học Nhi Khoa BV. Nhi Đồng 1 49 Như vậy, tổn thương các cơ quan trong HSP thường đa dạng, phối hợp nhiều cơ quan, đều này có lợi trong việc chẩn đoán, dễ nghĩ đến và phát hiện bệnh hơn, đặc biệt là tổn thương da điển hình xuất hiện. Tuy nhiên, bất lợi trong theo dõi và điều trị, đặc biệt là tổn thương tiêu hóa và tổn thương thận. Biểu hiện xuất huyết da Theo nghiên cứu trong Bảng 5, chúng tôi thấy vị trí xuất huyết chủ yếu như vùng chi dưới cẳng chân xuất hiện ở 100% bệnh nhân, cũng là nơi chịu nhiều áp lực nhất trong cơ thể, các vị trí khác cũng chiếm xuất hiện nhiều như đùi (33,5%); cẳng tay (27,5%); mông 11,8%. Như vậy, xuất huyết chủ yếu ở 2 chi dưới, chi trên chiếm tỷ lệ ít hơn. Kết quả này cũng tương đồng với một số nghiên cứu nước ngoài như Wang X. và cs xuất huyết chủ yếu chi dưới với ở cẳng chân và bàn chân chiếm tỷ lệ trên 70%, đùi trên 20%(10). Theo Chen O và cs ban xuất huyết chi dưới và mông chiếm 96,7%(1). Các vị trí khác cũng hay gặp như bụng, ngực, mặt, bàn tay, bàn chân, âm hộ. Biểu hiện tiêu hóa Theo nghiên cứu trong Bảng 6, chúng tôi thấy biểu hiện tiêu hóa chủ yếu với đau bụng, trong đó đau bụng mức độ âm ỉ chiếm 25,5% trường hợp; đau bụng dữ dội dạng ngoại khoa ít hơn với 5,9% trường hợp. Đau bụng kèm nôn thức ăn chiếm 7%; đau bụng kèm xuất huyết tiêu hóa chiếm 11,8%. Không có trường hợp nào biểu hiện lồng ruột như trong nghiên cứu của các tác giả nước ngoài khác. Các biểu hiện đau bụng dữ dội, dạng ngoại khoa thường dễ nhầm với các chẩn đoán khác như viêm ruột thừa, lồng ruột dễ dẫn đến can thiệp ngoại khoa không cần thiết, tuy nhiên trong các nghiên cứu của chúng tôi không có trường hợp nào đáng tiếc xảy ra. Nghiên cứu của Frank T Saulsbury(7) trên 100 trẻ HSP có 63% trẻ có triệu chứng đau bụng, đi cầu phân máu chiếm 10%. Nghiên cứu của Chen O(1) đau bụng chiếm 56,7%; đi cầu phân máu chiếm 9,2%; tương đương với nghiên cứu của chúng tôi; nôn chiếm 26,7%. Nghiên cứu của Kaku Y. trên 194 bệnh nhân; có 57,2% bệnh nhân có biểu hiện đau bụng, trong đó đau bụng nặng, dữ dội chiếm 14,9% tương đương so với nghiên cứu của chúng tôi(4). Đa số tổn thương tiêu hóa nhẹ nhàng, thường phát hiện trên lâm sàng, cận lâm sàng và siêu âm bụng ít phát hiện hình ảnh đặc trưng, tổn thương thường tự hồi phục, ít khi can thiệp điều trị. Tổn thương khớp Theo nghiên cứu trong Bảng 7, chúng tôi thấy trong các bệnh nhân tổn thương khớp chủ yếu biểu hiện tình trạng đau khớp mà không viêm chiếm tỷ lệ 29,4%; đau khớp có viêm khớp chiếm ít trường hợp hơn với tỷ lệ 25,5%. Đa số bệnh nhân bị tổn thương nhiều khớp cùng một lúc với tỷ lệ 31,4%, tổn thương đơn độc một khớp chiếm tỷ lệ ít hơn với tỷ lệ 23,5%. Một số nghiên cứu nước ngoài thì tình trạng viêm khớp chiếm tỷ lệ khá cao như nghiên cứu của Ghrahani R(2) thì đau khớp chỉ chiếm 11%, viêm khớp chiếm 44,5%. Nghiên cứu của Frank T Saulsbury(7) thì viêm khớp chiếm tỷ lệ lên tới 82%. Tổn thương khớp tự giới hạn mà không để lại di chứng gì nghiêm trọng. Vị trí khớp bị tổn thương Theo nghiên cứu trong Bảng 8, chúng tôi thấy vị trí tổn thương khớp trong HSP thường ở những khớp lớn chịu nhiều áp lực giống như trường hợp ban xuất huyết. Do vậy có thể thấy các khớp tổn thương cũng thường gần vị trí xuất huyết. Trong nghiên cứu chúng tôi khớp tổn thương chủ yếu các khớp lớn như cổ chân (43,1%); gối (31,4%). Các khớp nhỏ tổn thương hay gặp là cổ tay (5,9%) và bàn ngón (5,9%) thì chiếm tỷ lệ ít hơn. Theo nghiên cứu của Frank T(7) thì tổn thương khớp hay gặp nhất cũng là cổ chân và bàn chân (72%), gối gặp thứ 2 với 50%. Theo Chen O(1) thì khớp gối và khớp cổ chân tổn thương với tỷ lệ gần như nhau: gối (29,1%); cổ chân (27,5%). Như vậy, có sự khác Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Hội Nghị Khoa Học Nhi Khoa BV. Nhi Đồng 1 50 nhau trong tổn thương các khớp giữa các nghiên cứu khác nhau. Biểu hiện tổn thương thận Theo Bảng 9, có 5 trường hợp tổn thương thận có biểu hiện lâm sàng (9,8%), và đều là viêm cầu thận cấp và 5 trường hợp tổn thương thận mức độ chỉ biểu hiện tổn thương trên nước tiểu mà không có biểu hiện lâm sàng.Trong nghiên cứu của Frank T(7) trong 100 bệnh nhân thì có 3 bệnh nhân có biểu hiện hội chứng thận hư (3%). Nghiên cứu của Trapani S(9) có 6% bệnh nhân có biểu hiện viêm cầu thận cấp, 0,6% bệnh nhân có biểu hiện hội chứng thận hư. Suy thận chiếm 2%. Có sự khác biệt này so với nghiên cứu của chúng tôi vì trong nghiên cứu của chúng tôi chỉ trong thời gian ngắn, cắt ngang tại một thời điểm, tổn thương thận thường xảy ra muộn hơn, có thể một tuần, một tháng sau khởi phát bệnh và kéo dài trong 6 tháng đầu tiên sau khởi phát bệnh. Vậy nên nghiên cứu cắt ngang tại một thời điểm phát hiện bệnh ban đầu thì tổn thương thận thường ít hơn và nhẹ nhàng hơn. Do đó việc quan trong là cần theo dõi bệnh sau khi cho ra viện, để phát hiện sớm tổn thương thận, can thiệp điều trị và theo dõi sớm. Các biểu hiện lâm sàng tổn thương thận Cũng theo Bảng 9, cho thấy các biểu hiện lâm sàng liên quan đến bệnh thận chiếm tỷ lệ không cao với tỷ lệ lần lượt là: phù (7,8%); tăng huyết áp (7,9%); đái máu (5,9%) và thiểu niệu (2%). Theo nghiên cứu của Frank T(7) kết quả tương tự với trong nghiên cứu của chúng tôi: 7% bệnh nhân có biểu hiện đái máu đại thể, 6% bệnh nhân có tăng huyết áp, bệnh nhân phù với tỷ lệ ít hơn: 3%. Trong nghiên cứu của Chen O tỷ lệ bệnh nhân đái máu đại thể chỉ chiếm 4,2%(1). Nghiên cứu của Trapani S và cs trên 150 bệnh nhân có 5 trường hợp đái máu đại thể (3,3%); thiểu niệu 3%(9). Biến đổi cận lâm sàng Xét nghiệm máu Theo nghiên cứu trong Bảng 10, chúng tôi thấy thiếu máu chiếm tỷ lệ 17,6%. Kết quả này gần tương đương với nghiên cứu của Trapani S(9) với thiếu máu chiếm 14% bệnh nhân. Số lượng bạch cầu tăng trên 10G/L chiếm tỷ lệ cao hơn (60,8%). Tỷ lệ bạch cầu trung tính tăng trên 70% chiếm tỷ lệ thấp hơn (33,3%). So với nghiên cứu của Lê Thị Minh Hương(5): Số lượng bạch cầu trung tính trên 70% chiếm 41% tỷ lệ ít hơn so với nghiên cứu của chúng tôi. Trong nghiên cứu của chúng tôi cho thấy 81,8% bệnh nhân có tốc độ lắng máu tăng (>20mm/ giờ). Tỷ lệ này cao hơn so với nghiên cứu của Trapani S và cs(9) có tốc độ lắng máu tăng chiếm 57%, Chen O(1) (56,7%). Xét nghiệm nước tiểu Trong bệnh HSP, nhiều nghiên cứu tổn thương thận là yếu tố tiên lượng lâu dài của bệnh, do đó tất cả các bệnh nhân vào viện vì bệnh này nên được làm xét nghiệm mười thông số nước tiểu để kiểm tra hồng cầu niệu và protein niệu trong nước tiểu để tầm soát bệnh. Trong tất cả bệnh nhân trong nghiên cứu của chúng tôi có hồng cầu niệu dương tính ≥ 2 + chiếm 15,7%. Theo Chen O(2) thì hồng cầu niệu từ 2+ trở lên chiếm tỷ lệ cao hơn với 22,5% bệnh nhân, cao hơn so với nghiên cứu của chúng tôi. Xét nghiệm protein niệu dương tính chiếm tỷ lệ 17,7%. Protein hiện diện trong nước tiểu chứng tỏ có tình trạng tổn thương thận. Kết quả tương đương với nghiên cứu của Outi Jauhola(3): protein niệu đạt ngưỡng thận hư chiếm 20%. Nghiên cứu của Saulsbury FT(7) bệnh nhân có protein niệu chiếm 25% bệnh nhân, cao hơn so với nghiên cứu của chúng tôi. Mối liên quan giữa tổn thương thận và một số biểu hiện lâm sàng, cận lâm sàng của bệnh Mối liên quan giữa tổn thương thận và tuổi Theo nghiên cứu trong Bảng 11, chúng tôi thấy có sự liên quan giữa tổn thương thận và tuổi. Trẻ trong nhóm tuổi từ >10 tuổi nguy cơ mắc bệnh thận nhiều hơn trẻ ≤ 10 tuổi 6,1 lần (OR:6,1; 95%CI (1,5-26)). Kết quả này cũng phù hợp với một số nghiên cứu trước như: Nghiên cứu của Outi Jauhola(3) ở 223 trẻ mắc HSP, nhận Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Nghiên cứu Y học Hội Nghị Khoa Học Nhi Khoa BV. Nhi Đồng 1 51 thấy trẻ trên 8 tuổi có tổn thương thận nhiều hơn những trẻ ở nhóm tuổi dưới 8 tuổi (p=0,002, OR 2,7; CI 1,1 – 5,1). Nghiên cứu của Yilmaz Tabel(8) thì tổn thương thận ở bệnh nhân ở nhóm tuổi 10 tuổi trở lên cao hơn so với nhóm nhỏ hơn 10 tuổi, sự khác biệt có ý nghĩa thống kê (p <0,001). Nghiên cứu của Lê Thị Minh Hương(5) không có sự khác biệt giữa tổn thương thận giữa 2 nhóm tuổi dưới và trên 10 tuổi (p=0,125). Như vậy, bệnh nhi càng lớn tuổi thì tổn thương thận hay gặp nhiều hơn. Mối liên quan giữa tổn thương thận và giới Theo nghiên cứu trong Bảng 12, chúng tôi thấy không có sự khác biệt tổn thương thận giữa hai giới (p >0,05). Kết quả này tương đương với nghiên cứu của Lê Thị Minh Hương(5) (p=0,69); Outi Jauhola(3) (p=0,828), Kaku Y(4) (p=0,92). Mối liên quan giữa tổn thương thận với tiêu hóa và khớp Theo nghiên cứu trong Bảng 13, chúng tôi thấy không có sự liên quan giữa tổn thương thận với tổn thương tiêu hóa và tổn thương khớp (p>0,05). Kết quả này tương tự nghiên cứu của Yilmaz Tabel(8), trang 74 (p = 0,7), nghiên cứu của Lê Thị Minh Hương(5) (p = 0,248). Nhiều tác giả thống nhất lấy yếu tố tổn thương thận để làm yếu tố tiên lượng bệnh. Do vậy điều quan trọng là phải phát hiện sớm tổn thương thận ở bệnh nhân HSP để có thái độ xử trí kịp thời nếu không bệnh sẽ tiến triển nặng lên và khó điều trị. Cần hẹn tái khám cho các bệnh nhân nhập viện vì HSP, làm xét nghiệm nước tiểu để kiểm tra, không nên có thái độ chủ quan nhằm ngăn ngừa các biến chứng thận nặng về sau. Mối liên quan giữa tổn thương thận với cận lâm sàng Theo nghiên cứu trong Bảng 14, chúng tôi thấy không có liên quan giữa tổn thương thận với những biến đổi thiếu máu, số lượng bạch cầu, tỷ lệ BCĐNTT, tốc độ lắng máu (p >0,05). Kết quả này tương đương với nghiên cứu của Hui Xu(11). KẾT LUẬN Biểu hiện lâm sàng và cận lâm sàng Schonlein-Henoch chủ yếu gặp ở nhóm trẻ từ 5 đến 10 tuổi (62,8%). Tuổi trung vị mắc bệnh là: 7 tuổi. Trẻ nam mắc bệnh nhiều hơn trẻ nữ, tỷ lệ nam/ nữ là 1,3/1. Về biểu hiện lâm sàng chính: tổn thương da gặp ở 100% các trường hợp, tiếp theo là biểu hiện tiêu hóa chiếm 66,7%, biểu hiện khớp chiếm 54,9%, biểu hiện tổn thương thận ít gặp nhất với tỷ lệ 19,6%. Cận lâm sàng cho thấy thiếu máu gặp ở 17,6%, tăng bạch cầu đa nhân trung tính gặp 60,8%, tốc độ máu lắng tăng gặp 80,4%, hồng cầu niệu dương tính ≥ 2+ gặp 15,7%, Protein dương tính gặp trong 13,7% trường hợp. Mối liên quan giữa tổn thương thận với các biểu hiện lâm sàng và cận lâm sàng Trẻ trong nhóm tuổi >10 tuổi có nguy cơ tổn thương thận nhiều hơn trẻ ≤ 10 tuổi 6,1 lần (OR:6,1; 95%CI (1,5-26)). Không có mối liên quan của tổn thương thận với giới, các biến đổi cận lâm sàng khác (p >0,05). TÀI LIỆU THAM KHẢO 1. Chen O, Zhu XB, Ren P, Wang YB, et al (2013). "Henoch Schonlein Purpura in children: clinical analysis of 120 cases". African Health Sciences, 13(1):94-99. 2. Ghrahani R, Ledika MA, Sapartini G, Setiabudiawan B (2014). "Age of onset as a risk factor of renal involvement in Henoch- Schonlein purpura". Asia Pacific allergy, 4(1):42-47. 3. Jauhola O, Ronkainen J, Koskimies O, Ala-Houhala M, et al (2010). "Renal manifestations of Henoch-Schonlein purpura in a 6-month prospective study of 223 children". Archives of Disease in Childhood, 95(11):877-882. 4. Kaku Y, Nohara K, Honda S (1998). "Renal involvement in Henoch-Scholein purpura: A multivariate analysis of prognostic factors". Kidney International, 53:1755 - 1759. 5. Lê Thị Minh Hương, Thục Thanh Huyền (2013). "Nghiên cứu đặc điểm lâm sàng, cận lâm sàng của bệnh Schonlein Henoch ở trẻ em tại Bệnh viện Nhi Trung Ương". Y học thực hành, 874(6):91-94. 6. Ozen S, Pistorio A, Iusan SM, Bakkaloglu A, et al (2010). "EULAR/PRINTO/PRES criteria for Henoch-Schonlein purpura, childhood polyarteritis nodosa, childhood Wegener granulomatosis and childhood Takayasu arteritis: Ankara 2008. Part II: Final classification criteria". Annals of The Rheumatic Diseases, 69(5):798-806. Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Hội Nghị Khoa Học Nhi Khoa BV. Nhi Đồng 1 52 7. Saulsbury FT (1999). "Henoch Scholein purpura in children: report of 100 patient and review of the literature". Medicine, 78(6):395-409. 8. Tabel Y, Inanc FC, Dogan DG, Elmas AT (2012). "Clinical Features of Children with Henoch-Schonlein Purpura". Iranian Journal of Kidney Diseases, 6(4):269-274. 9. Trapani S, Micheli A, Grisolia F, Resti M, et al (2005). "Henoch Schonlein purpura in childhood: Epidemiological and clinical analysis of 150 cases over a 5-year period and review of literature". Seminars in Arthritis and Rheumatism, 35(3):143-153. 10. Wang X, Zhu Y, Gao L, Wei S, et al (2016). "Henoch-Schonlein purpura with joint involvement: Analysis of 71 cases". Pediatric Rheumatology Online Journal, 14(1):20. 11. Xu H, Li W, Mao JH, Pan YX (2017). "Association between red blood cell distribution width and Henoch-Schonlein purpura nephritis". Observatinonal Study Medicine, 96(23):1-5. 12. Yang YH, Hung CF, Hsu CR, Wang LC, et al (2005). "A nationwide survey on epidemiological characteristics of childhood Henoch-Schonlein purpura in Taiwan". Rheumatology, 44(5):618-622. Ngày nhận bài báo: 20/07/2019 Ngày phản biện nhận xét bài báo: 30/07/2019 Ngày bài báo được đăng: 05/09/2019
File đính kèm:
 dac_diem_lam_sang_va_can_lam_sang_benh_schonlein_henoch_o_tr.pdf
dac_diem_lam_sang_va_can_lam_sang_benh_schonlein_henoch_o_tr.pdf

