Đặc điểm điều trị Insulin ở bệnh nhân đái tháo đường týp 2 cao tuổi điều trị ngoại trú
Mục tiêu: đánh giá việc điều trị insulin ở bệnh nhân (BN) đái tháo đường (ĐTĐ) týp 2 cao tuổi.
Ðối t-ợng và phương pháp: mô tả cắt ngang trên BN ĐTĐ týp 2 ≥ 60 tuổi, được chẩn đoán ĐTĐ
theo tiêu chuẩn ADA (2012) nhằm tìm hiểu một số đặc điểm điều trị insulin BN ĐTĐ týp 2 cao tuổi
điều trị ngoại trú. Kết quả: trong 262 đối tượng nghiên cứu, 139 BN (53,1%) sử dụng insulin cao
hơn nhóm không sử dụng insulin (123 BN = 46,9%). Thời gian sử dụng insulin trung bình 4,2 ±
4,0 năm. Tỷ lệ BN sử dụng insulin từ 1 - 5 năm cao nhất (50,4%). Tỷ lệ các loại insulin dùng
như sau: 23,4% insulin tác dụng nhanh; 0,6% insulin tác dụng tương đối nhanh; 1,3% insulin
tác dụng trung bình; 35,1% insulin tác dụng kéo dài và 39,6% insulin tác dụng hỗn hợp. Tỷ lệ
kiểm soát đường máu ở mức tốt và chấp nhận được của nhóm tuân thủ điều trị (89,2%) cao
hơn của nhóm không tuân thủ điều trị (60,7%) (p < 0,05). Hạ đường máu là biến chứng thường
gặp nhất khi điều trị insulin (64,7%), đa số ở mức độ nhẹ (93,3%), không có trường hợp hạ
đường máu mức độ nặng. Kết luận: sử dụng insulin ngoại trú chiếm tỷ lệ cao ở BN ĐTĐ cao
tuổi. Do đó, cần nâng cao hiểu biết của người bệnh về vấn đề tuân thủ điều trị và phòng tránh
các tác dụng không mong muốn, giúp nâng cao hiệu quả điều trị bệnh ĐTĐ.

Trang 1

Trang 2

Trang 3

Trang 4
Trang 5
Trang 6

Trang 7
Tóm tắt nội dung tài liệu: Đặc điểm điều trị Insulin ở bệnh nhân đái tháo đường týp 2 cao tuổi điều trị ngoại trú

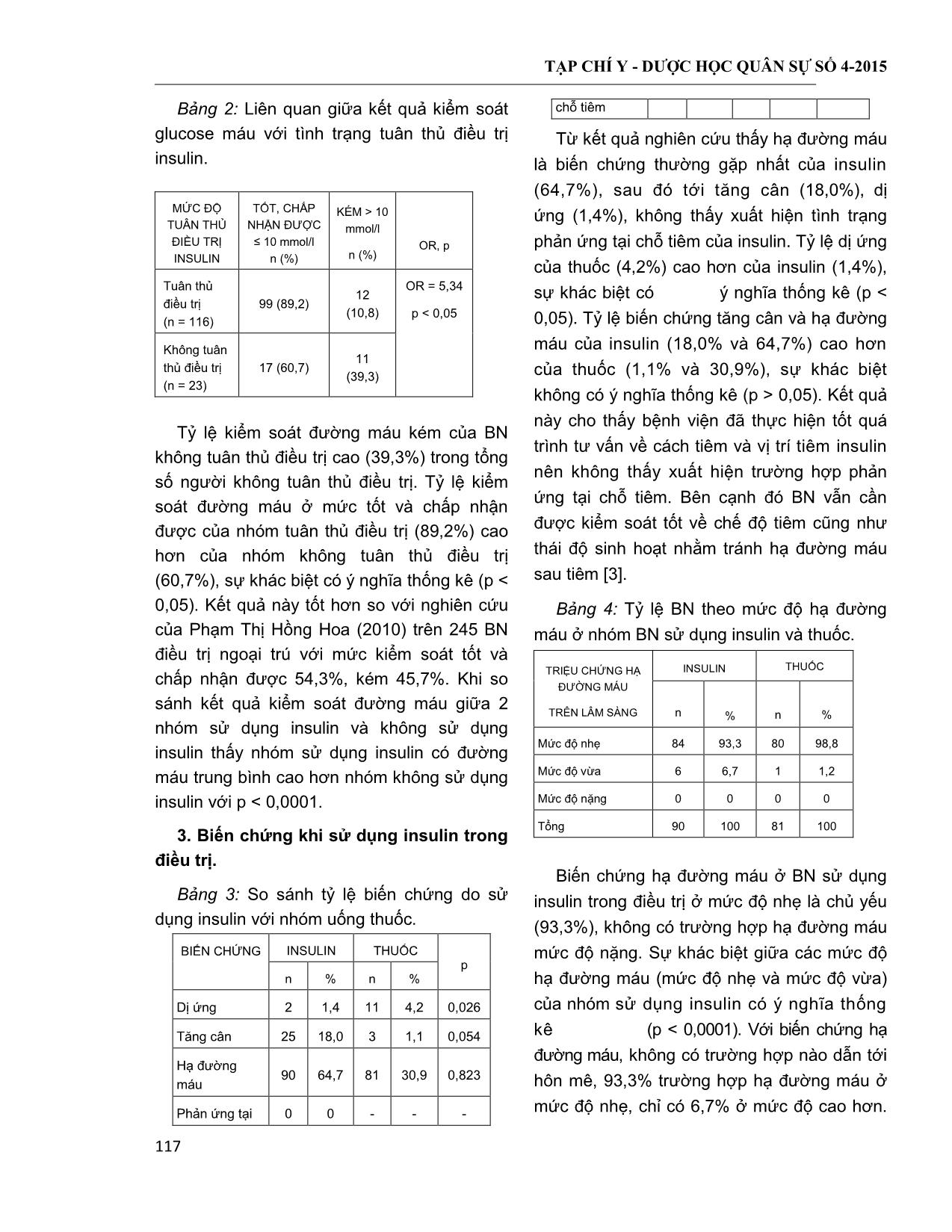
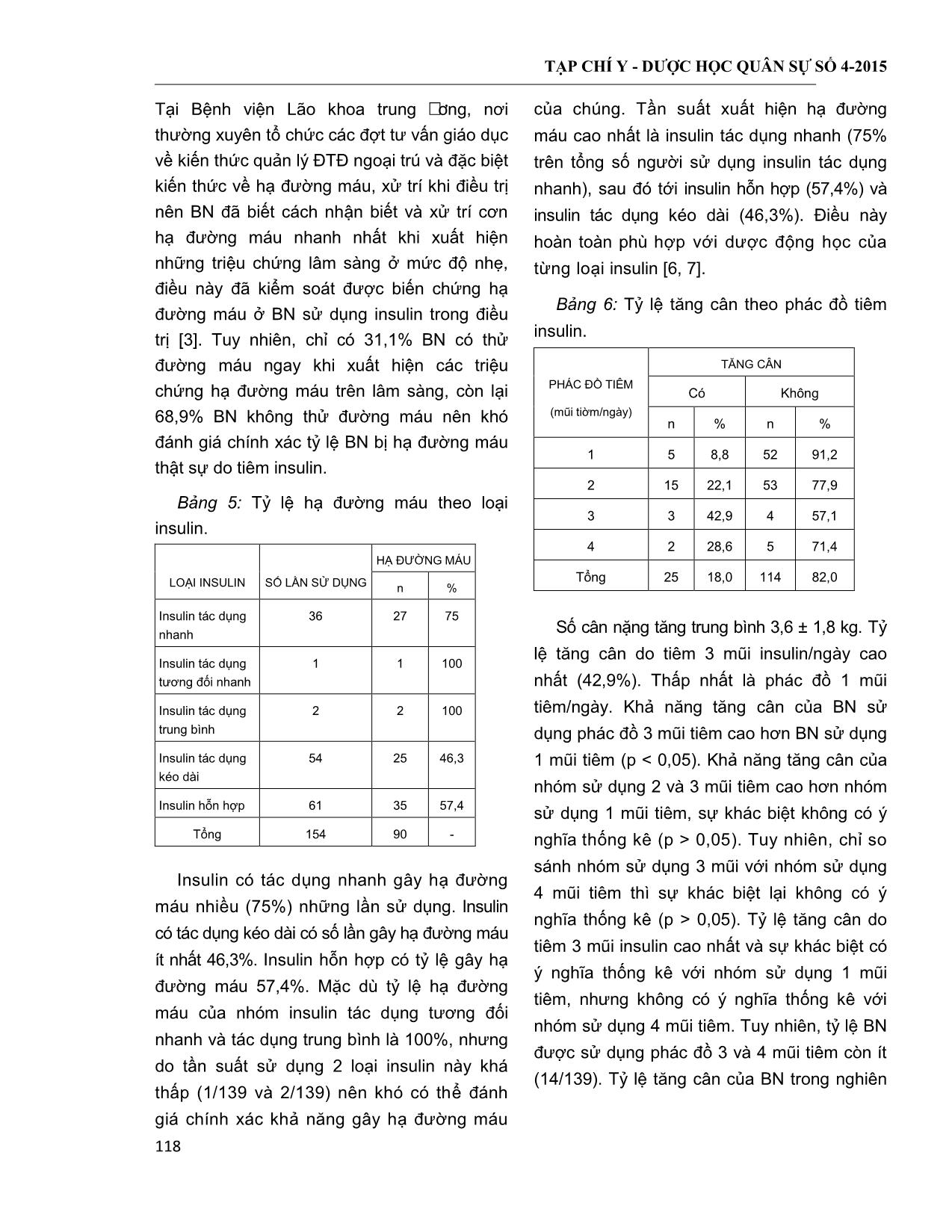
TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2015 113 ĐẶC ĐIỂM ĐIỀU TRỊ INSULIN Ở BỆNH NHÂN ĐÁI THÁO ĐƢỜNG TÝP 2 CAO TUỔI ĐIỀU TRỊ NGOẠI TRÚ Nguyễn Trung Anh*; Vũ Thị Thanh Huyền*; Vũ Xuân Nghĩa** TÓM TẮT Mục tiêu: đánh giá việc điều trị insulin ở bệnh nhân (BN) đái tháo đường (ĐTĐ) týp 2 cao tuổi. Ðối t-ợng và phương pháp: mô tả cắt ngang trên BN ĐTĐ týp 2 ≥ 60 tuổi, được chẩn đoán ĐTĐ theo tiêu chuẩn ADA (2012) nhằm tìm hiểu một số đặc điểm điều trị insulin BN ĐTĐ týp 2 cao tuổi điều trị ngoại trú. Kết quả: trong 262 đối tượng nghiên cứu, 139 BN (53,1%) sử dụng insulin cao hơn nhóm không sử dụng insulin (123 BN = 46,9%). Thời gian sử dụng insulin trung bình 4,2 ± 4,0 năm. Tỷ lệ BN sử dụng insulin từ 1 - 5 năm cao nhất (50,4%). Tỷ lệ các loại insulin dùng như sau: 23,4% insulin tác dụng nhanh; 0,6% insulin tác dụng tương đối nhanh; 1,3% insulin tác dụng trung bình; 35,1% insulin tác dụng kéo dài và 39,6% insulin tác dụng hỗn hợp. Tỷ lệ kiểm soát đường máu ở mức tốt và chấp nhận được của nhóm tuân thủ điều trị (89,2%) cao hơn của nhóm không tuân thủ điều trị (60,7%) (p < 0,05). Hạ đường máu là biến chứng thường gặp nhất khi điều trị insulin (64,7%), đa số ở mức độ nhẹ (93,3%), không có trường hợp hạ đường máu mức độ nặng. Kết luận: sử dụng insulin ngoại trú chiếm tỷ lệ cao ở BN ĐTĐ cao tuổi. Do đó, cần nâng cao hiểu biết của người bệnh về vấn đề tuân thủ điều trị và phòng tránh các tác dụng không mong muốn, giúp nâng cao hiệu quả điều trị bệnh ĐTĐ. * Từ khóa: Đái tháo đường týp 2; Insulin; Người cao tuổi. Insulin Therapy in Outpatients Elderly Type 2 Diabetes Summary Objective: To determine the characteristics of insulin therapy in elderly patients with type 2 diabetes. Subjects and methods: A cross-sectional descriptive study was performed in elderly type 2 diabetic patients, diagnosed diabetes according to ADA (2012) criteria in order to understand some characteristics of insulin treatment in outpatient elderly type 2 diabetic patients. Results: Of the 262 study participants, there were 139 patients (53.1%) using compared with 123 patients (46.9%) without insulin treatment. Average duration of insulin therapy was 4.2 ± 4.0 years. The highest proportion of patients using insulin from 1 - 5 years accounted for 50.4%. The rate of different class of insulin was used as follow: 23.4% rapid-acting insulin; 0.6% regular insulin; 1.3% intermediate- acting insulin; 35.1% long-acting insulin and 39.6% pre-mixed insulin. The rate of good and acceptable glycemic management in adherence group was 89.2% higher than those in non- adherence group (60.7%) (p < 0.05). Hypoglycemia is the most common complication of insulin treatment (64.7%), majority was mild hypoglycemia (93.3%), no cases with severe hypoglycemia. Conclusion: Majority of outpatient elderly diabetic patients used insulin, hence, awareness of therapeutic effects and treatment compliance should be improved in order to enhance effective treatment. * Key words: Type 2 diabetes; Insulin; Elderly. * Bệnh viện Lão khoa Trung ương ** Học viện Quân y Người phản hồi (Corresponding): Nguyễn Trung Anh (trunganhvlk@gmail.com) Ngày nhận bài: 28/02/2015; Ngày phản biện đánh giá bài báo: 14/03/2015 Ngày bài báo được đăng: 07/04/2015 TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2015 114 ĐẶT VẤN ĐỀ Đái tháo đường là một vấn đề sức khỏe có ảnh hưởng lớn đến hơn 150 triệu người lớn hay 5,4% dân số trên toàn thế giới; con số này sẽ tăng gấp đôi trong 25 năm tới [1]. Việt Nam nằm trong số các quốc gia có số người mắc bệnh ĐTĐ tăng nhanh, theo số liệu của Hội Người Giáo dục bệnh ĐTĐ Việt Nam, tỷ lệ mắc ĐTĐ là 2,7% vào năm 2002 đã tăng gấp đôi vào năm 2008 (5,7%) [1, 2]. Nhiều nghiên cứu về bệnh ĐTĐ trên thế giới cho thấy tỷ lệ mắc ĐTĐ gia tăng theo tuổi. Tại Hoa Kỳ, tỷ lệ mắc ĐTĐ ở độ tuổi > 65 là 26,9% cao gấp hai lần độ tuổi 45 - 64 (13,7%) [2]. Tại Việt Nam, Trần Đức Thọ và CS công bố năm 2002 tại Hà Nội, tỷ lệ ĐTĐ > 15 tuổi là 4%, trong đó tỷ lệ này ở người > 65 tuổi tăng lên 5,7% [1]. Nhiều nghiên cứu cho thấy kiểm soát đường máu chặt chẽ làm giảm nguy cơ và mức độ nặng của biến chứng ĐTĐ như đột quỵ, mù lòa, bệnh thận ĐTĐ, bệnh lý tim mạch, nhiễm trùng, thậm chí rối loạn chức năng nhận thức ở người cao tuổi [1, 2]. Trong điều trị ĐTĐ, bên cạnh các biện pháp không dùng thuốc như điều chỉnh chế độ ăn và hoạt động thể lực, đa số BN đều cần sử dụng thuốc điều trị ĐTĐ trong đó có insulin. Tỷ lệ sử dụng insulin gia tăng theo thời gian mắc ĐTĐ, đặc biệt ở đối tượng người cao tuổi [3, 4]. Cùng với vai trò kiểm soát đường máu của insulin, trong quá trình điều trị có thể gặp một số biến chứng như hạ đường máu, tăng cân, dị ứng, phản ứng tại chỗ tiêm. Các biến chứng nói chung thấp và sẽ xử trí tốt nếu BN được trang bị kiến thức về vấn đề này [4, 5]. Tuy nhiên, những biến chứng này làm cho BN ĐTĐ nói chung và BN ĐTĐ cao tuổi nói riêng e ngại khi điều trị insulin. Mặc dù sử dụng insulin đóng vai trò quan trọng cải thiện điều trị ĐTĐ, đặc biệt ở người cao tuổi, nhưng vấn đề này còn ít được nghiên cứu tại Việt Nam. Chúng tôi tiến hành nghiên cứu với mục tiêu: Đánh giá việc điều trị insulin ở BN ĐTĐ týp 2 cao tuổi điều trị ngoại trú. ĐỐI TƢỢNG VÀ PHƢƠNG PHÁP NGHIÊN CỨU 1. Đối tƣợng nghiên cứu. BN ĐTĐ đến khám và điều trị ngoại trú tại Bệnh viện Lão khoa Trung ương từ tháng 02 - 2013 đến 05 - 2013. * Tiêu chuẩn chọn BN: ≥ 60 tuổi, được chẩn đoán theo tiêu chuẩn của Hội Đái tháo đường Hoa Kỳ (ADA) (2012) [5]. * Tiêu chuẩn loại trừ: BN mất máu cấp hay mạn, thiếu sắt, xuất huyết tiêu hoá, nhiễm sắc tố sắt, tan huyết, một số bệnh huyết sắc tố ảnh hưởng tới kết quả HbA1c. 2. Phƣơng pháp nghiên cứu. - Thiết kế nghiên cứu: cắt ngang mô tả. - Công thức chọn cỡ mẫu: n = Z2(1 – α/2) Trong đó: n: cỡ mẫu nghiên cứu, Z: hệ số tin cậy, p: tần suất xuất hiện hiện tượng, nghiên cứu, ℰ: khoảng sai lệch. Chọn α = 0,05; ℰ = 0,2 và p = 0,278 là tỷ lệ sử dụng insulin theo nghiên cứu của Trung tâm các bệnh phổ biến CDC (2008) [6], áp dụng vào công thức ta có n xấp xỉ 250 người. Số BN trong nghiên cứu của chúng tôi 262 người. p * (1 - p) (p * )2 TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2015 115 * Nội dung nghiên cứu: BN được tìm hiểu thông tin theo mẫu bệnh án thống nhất gồm: - Thông tin chung: họ tên, tuổi, giới, chỉ số nhân trắc học (BMI), thời gian mắc ĐTĐ và các bệnh phối hợp với bệnh ĐTĐ. - Thông tin về tình hình điều trị: phác đồ điều trị của BN, phác đồ sử dụng insulin: các loại insulin, kết hợp insulin và thuốc viên hạ đường máu, số mũi tiêm insulin trong một ngày. - Thông tin về vấn đề sử dụng insulin theo giới, tuổi, thời gian mắc bệnh, thời gian sử dụng insulin. - Sự tuân thủ điều trị insulin (tuân thủ đúng số mũi tiêm trong một ngày theo chỉ định) theo giới, tuổi. - Các biến chứng khi điều trị insulin: hạ đường máu, tăng cân, dị ứng, phản ứng tại chỗ tiêm. Triệu chứng lâm sàng hạ đường máu: + Mức độ nhẹ: vã mồ hôi, run tay chân và đói. + Mức độ trung bình: đau đầu, thay đổi hành vi, dễ bị kích thích, giảm khả năng chú ý, ngủ gà. + Mức độ nặng: hôn mê, mất cảm giác hay những cơn co giật. Đánh giá hiệu quả kiểm soát glucose máu: mức không và chấp nhận được ≤ 10 mmol/l (cho người cao tuổi) * Xử lý số liệu: bộ câu hỏi được nhập bằng phần mềm Epi Data 3.1 và xử lý số liệu bằng phần mềm Stata 10. Sử dụng các thuật toán: tính tỷ lệ phần trăm, tính giá trị trung bình. Sử dụng test χ2 để phân tích mối liên quan giữa các biến. Tính tỷ suất chênh (OR), 95%CI. Sự khác biệt có ý nghĩa thống kê khi p < 0,05. KẾT QUẢ NGHIÊN CỨU VÀ BÀN LUẬN 1. Đặc điểm chung. Bảng 1: Đặc điểm chung của đối tượng nghiên cứu. BiÕn sè nghiªn cøu n % Tuổi 60 - 69 131 50,0 70 - 79 104 39,7 ≥ 80 27 10,3 Giới Nam 101 38,5 Nữ 161 61,5 Thời gian mắc ĐTĐ < 1 năm 8 3,0 1 - 5 năm 61 23,3 5 - 10 năm 72 27,5 ≥ 10 năm 121 46,2 Sử dụng insulin Có 139 53,1 Không 123 46,9 Trong 262 BN ĐTĐ điều trị ngoại trú, 161 nữ và 101 nam, tỷ lệ nam/nữ là 0,63, tuổi trung bình 70,1 ± 6,7 tuổi. Nhóm tuổi 60 - 69 gồm 131 BN (50%), nhóm tuổi ≥ 80 gồm 27 BN có tỷ lệ thấp nhất (10,3%). Tỷ lệ mắc ĐTĐ > 10 năm chiếm tỷ lệ cao nhất (46,2%) (121 người). Nhóm sử dụng insulin gồm 139 BN (53,1%) cao hơn nhóm không sử dụng insulin (123 BN = 46,9%). Kết quả này khác với nghiên cứu A1chieve (2012) [10] chỉ có 32,8% BN sử dụng insulin và 67,8% BN không sử dụng insulin. Sự khác biệt trên là do nghiên cứu A1chieve thực hiện trên quần thể BN có người không điều trị thuốc, mặc dù có bệnh ĐTĐ, còn mẫu nghiên cứu của chúng tôi tại phòng khám ĐTĐ ngoại trú gồm những BN đã phải sử dụng thuốc viên hay kết hợp cùng insulin [10]. Tuổi có liên quan tới tỷ lệ sử dụng insulin, nghiên cứu này cho thấy nhóm tuổi 70 - 79 có tỷ lệ sử dụng insulin cao hơn ở nhóm 60 - 69 tuæi (p < 0,05). Sự khác biệt giữa nhóm > 80 tuổi và nhóm 60 - 69 tuæi không có ý nghĩa thống kê. TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2015 116 2. Đặc điểm về điều trị insulin. * Đặc điểm về thời gian sử dụng insulin trong điều trị: Biểu đồ 1: Tỷ lệ sử dụng insulin theo thời gian. Tỷ lệ BN không sử dụng insulin chiếm 46,9% trong tổng số 262 BN. Trong số 139 BN điều trị insulin, thời gian sử dụng insulin trung bình 4,2 ± 4,0 năm. Tỷ lệ BN sử dụng insulin từ 1 - 5 năm cao nhất (70 người = 50,4%), tỷ lệ sử dụng insulin > 10 năm thấp nhất (6 người = 4,3%). Tỷ lệ sử dụng insulin < 1 năm và 5 - 10 năm là 30,2% (42 người) và 15,1% (21 người). Kết quả này tương tự với nghiên cứu của Vũ Thị Thanh Hương và CS: tỷ lệ BN không sử dụng insulin là 49% [1] và của Nguyễn Thị Loan và CS (2012): 33% BN điều trị insulin < 1 năm, 43% điều trị trong thời gian từ 1 - 5 năm và 24% BN sử dụng insulin > 5 năm [2]. * Đặc điểm sử dụng các loại insulin trong điều trị: Biểu đồ 2: Tỷ lệ các loại insulin trong điều trị. Tỷ lệ các loại insulin được dùng như sau: 23,4% insulin tác dụng nhanh; 0,6% insulin tác dụng tương đối nhanh; 1,3% insulin tác dụng trung bình; 35,1% insulin tác dụng kéo dài và 39,6% insulin tác dụng hỗn hợp. Kết quả này khác với nghiên cứu A1chieve: 5,9% sử dụng insulin tác dụng nhanh, 3,2% sử dụng insulin khác (insulin tác dụng tương đối nhanh và trung bình); 23,3% sử dụng insulin tác dụng kéo dài và 67,6% sử dụng insulin tác dụng hỗn hợp [10]. Tỷ lệ sử dụng phác đồ 2 mũi tiêm/ngày được sử dụng nhiều nhất (48,9%), sau đó là phác đồ sử dụng 1 mũi insulin/ngày, phác đồ sử dụng 3 và 4 mũi được sử dụng ít nhất với tổng tỷ lệ 10%. Kết quả này có điểm không tương đồng với nghiên cứu của Nguyễn Thị Loan (2012) [2]: tỷ lệ sử dụng phác đồ 1 mũi thấp nhất (6%), phác đồ sử dụng 3 và 4 mũi cao hơn chiếm 32%, sử dụng nhiều nhất vẫn là 2 mũi tiêm/ngày (62%). Kết quả nghiên cứu của chúng tôi phù hợp với khuyến nghị của các tổ chức y học trên thế giới, nên sử dụng insulin tác dụng hỗn hợp và chậm để điều trị và hạn chế insulin tác dụng tương đối nhanh và trung bình. Sự khác biệt còn do BN trong nghiên cứu của chúng tôi điều trị ngoại trú trong Chương trình kiểm soát ĐTĐ của Bệnh viện Lão Khoa Trung ương, được lĩnh thuốc theo bảo hiểm y tế nên nguồn cung cấp thuốc phụ thuộc vào bảo hiểm y tế, trong đó nguồn cung cấp insulin hỗn hợp nhiều nhất [3]. TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2015 117 Bảng 2: Liên quan giữa kết quả kiểm soát glucose máu với tình trạng tuân thủ điều trị insulin. MỨC ĐỘ TUÂN THỦ ĐIỀU TRỊ INSULIN TỐT, CHẤP NHẬN ĐƯỢC ≤ 10 mmol/l n (%) KÉM > 10 mmol/l n (%) OR, p Tuân thủ điều trị (n = 116) 99 (89,2) 12 (10,8) OR = 5,34 p < 0,05 Không tuân thủ điều trị (n = 23) 17 (60,7) 11 (39,3) Tỷ lệ kiểm soát đường máu kém của BN không tuân thủ điều trị cao (39,3%) trong tổng số người không tuân thủ điều trị. Tỷ lệ kiểm soát đường máu ở mức tốt và chấp nhận được của nhóm tuân thủ điều trị (89,2%) cao hơn của nhóm không tuân thủ điều trị (60,7%), sự khác biệt có ý nghĩa thống kê (p < 0,05). Kết quả này tốt hơn so với nghiên cứu của Phạm Thị Hồng Hoa (2010) trên 245 BN điều trị ngoại trú với mức kiểm soát tốt và chấp nhận được 54,3%, kém 45,7%. Khi so sánh kết quả kiểm soát đường máu giữa 2 nhóm sử dụng insulin và không sử dụng insulin thấy nhóm sử dụng insulin có đường máu trung bình cao hơn nhóm không sử dụng insulin với p < 0,0001. 3. Biến chứng khi sử dụng insulin trong điều trị. Bảng 3: So sánh tỷ lệ biến chứng do sử dụng insulin với nhóm uống thuốc. BIẾN CHỨNG INSULIN THUỐC p n % n % Dị ứng 2 1,4 11 4,2 0,026 Tăng cân 25 18,0 3 1,1 0,054 Hạ đường máu 90 64,7 81 30,9 0,823 Phản ứng tại 0 0 - - - chỗ tiêm Từ kết quả nghiên cứu thấy hạ đường máu là biến chứng thường gặp nhất của insulin (64,7%), sau đó tới tăng cân (18,0%), dị ứng (1,4%), không thấy xuất hiện tình trạng phản ứng tại chỗ tiêm của insulin. Tỷ lệ dị ứng của thuốc (4,2%) cao hơn của insulin (1,4%), sự khác biệt có ý nghĩa thống kê (p < 0,05). Tỷ lệ biến chứng tăng cân và hạ đường máu của insulin (18,0% và 64,7%) cao hơn của thuốc (1,1% và 30,9%), sự khác biệt không có ý nghĩa thống kê (p > 0,05). Kết quả này cho thấy bệnh viện đã thực hiện tốt quá trình tư vấn về cách tiêm và vị trí tiêm insulin nên không thấy xuất hiện trường hợp phản ứng tại chỗ tiêm. Bên cạnh đó BN vẫn cần được kiểm soát tốt về chế độ tiêm cũng như thái độ sinh hoạt nhằm tránh hạ đường máu sau tiêm [3]. Bảng 4: Tỷ lệ BN theo mức độ hạ đường máu ở nhóm BN sử dụng insulin và thuốc. TRIỆU CHỨNG HẠ ĐƯỜNG MÁU TRÊN LÂM SÀNG INSULIN THUỐC n % n % Mức độ nhẹ 84 93,3 80 98,8 Mức độ vừa 6 6,7 1 1,2 Mức độ nặng 0 0 0 0 Tổng 90 100 81 100 Biến chứng hạ đường máu ở BN sử dụng insulin trong điều trị ở mức độ nhẹ là chủ yếu (93,3%), không có trường hợp hạ đường máu mức độ nặng. Sự khác biệt giữa các mức độ hạ đường máu (mức độ nhẹ và mức độ vừa) của nhóm sử dụng insulin có ý nghĩa thống kê (p < 0,0001). Với biến chứng hạ đường máu, không có trường hợp nào dẫn tới hôn mê, 93,3% trường hợp hạ đường máu ở mức độ nhẹ, chỉ có 6,7% ở mức độ cao hơn. TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2015 118 Tại Bệnh viện Lão khoa trung -¬ng, nơi thường xuyên tổ chức các đợt tư vấn giáo dục về kiến thức quản lý ĐTĐ ngoại trú và đặc biệt kiến thức về hạ đường máu, xử trí khi điều trị nên BN đã biết cách nhận biết và xử trí cơn hạ đường máu nhanh nhất khi xuất hiện những triệu chứng lâm sàng ở mức độ nhẹ, điều này đã kiểm soát được biến chứng hạ đường máu ở BN sử dụng insulin trong điều trị [3]. Tuy nhiên, chỉ có 31,1% BN có thử đường máu ngay khi xuất hiện các triệu chứng hạ đường máu trên lâm sàng, còn lại 68,9% BN không thử đường máu nên khó đánh giá chính xác tỷ lệ BN bị hạ đường máu thật sự do tiêm insulin. Bảng 5: Tỷ lệ hạ đường máu theo loại insulin. LOẠI INSULIN SỐ LẦN SỬ DỤNG HẠ ĐƯỜNG MÁU n % Insulin tác dụng nhanh 36 27 75 Insulin tác dụng tương đối nhanh 1 1 100 Insulin tác dụng trung bình 2 2 100 Insulin tác dụng kéo dài 54 25 46,3 Insulin hỗn hợp 61 35 57,4 Tổng 154 90 - Insulin có tác dụng nhanh gây hạ đường máu nhiều (75%) những lần sử dụng. Insulin có tác dụng kéo dài có số lần gây hạ đường máu ít nhất 46,3%. Insulin hỗn hợp có tỷ lệ gây hạ đường máu 57,4%. Mặc dù tỷ lệ hạ đường máu của nhóm insulin tác dụng tương đối nhanh và tác dụng trung bình là 100%, nhưng do tần suất sử dụng 2 loại insulin này khá thấp (1/139 và 2/139) nên khó có thể đánh giá chính xác khả năng gây hạ đường máu của chúng. Tần suất xuất hiện hạ đường máu cao nhất là insulin tác dụng nhanh (75% trên tổng số người sử dụng insulin tác dụng nhanh), sau đó tới insulin hỗn hợp (57,4%) và insulin tác dụng kéo dài (46,3%). Điều này hoàn toàn phù hợp với dược động học của từng loại insulin [6, 7]. Bảng 6: Tỷ lệ tăng cân theo phác đồ tiêm insulin. PHÁC ĐỒ TIÊM (mũi tiờm/ngày) TĂNG CÂN Có Không n % n % 1 5 8,8 52 91,2 2 15 22,1 53 77,9 3 3 42,9 4 57,1 4 2 28,6 5 71,4 Tổng 25 18,0 114 82,0 Số cân nặng tăng trung bình 3,6 ± 1,8 kg. Tỷ lệ tăng cân do tiêm 3 mũi insulin/ngày cao nhất (42,9%). Thấp nhất là phác đồ 1 mũi tiêm/ngày. Khả năng tăng cân của BN sử dụng phác đồ 3 mũi tiêm cao hơn BN sử dụng 1 mũi tiêm (p < 0,05). Khả năng tăng cân của nhóm sử dụng 2 và 3 mũi tiêm cao hơn nhóm sử dụng 1 mũi tiêm, sự khác biệt không có ý nghĩa thống kê (p > 0,05). Tuy nhiên, chỉ so sánh nhóm sử dụng 3 mũi với nhóm sử dụng 4 mũi tiêm thì sự khác biệt lại không có ý nghĩa thống kê (p > 0,05). Tỷ lệ tăng cân do tiêm 3 mũi insulin cao nhất và sự khác biệt có ý nghĩa thống kê với nhóm sử dụng 1 mũi tiêm, nhưng không có ý nghĩa thống kê với nhóm sử dụng 4 mũi tiêm. Tuy nhiên, tỷ lệ BN được sử dụng phác đồ 3 và 4 mũi tiêm còn ít (14/139). Tỷ lệ tăng cân của BN trong nghiên TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2015 119 cứu phần nào phản ánh ưu và nhược điểm của từng loại phác đồ điều trị [6, 10]. KẾT LUẬN Qua nghiên cứu đặc điểm điều trị insulin ở 139 BN ĐTĐ týp 2 cao tuổi điều trị ngoại trú, chúng tôi có những nhận xét sau: - Tỷ lệ BN sử dụng insulin điều trị ngoại trú chiếm 53,1%. - 85,3% BN kiểm soát glucose máu ở mức chấp nhận được, trong đó nhóm tuân thủ điều trị (89,2%) cao hơn nhóm không tuân thủ điều trị (66,7%), p < 0,05; OR = 5,34. - Hạ đường máu là biến chứng hay gặp, chiếm 64,7%. Trong đó hạ đường máu mức độ nhẹ là phổ biến (93,3%). TÀI LIỆU THAM KHẢO 1. Vũ Thị Thanh Hương, Vũ Thị Thanh Huyền. Nghiên cứu các rào cản khi bắt đầu sử dụng insulin ở BN cao tuổi, §T§ týp 2. Tạp chí Nghiên cứu Y học. 2013, Phụ trương số 5, tr.67-72. 2. Nguyễn Thị Loan. Đánh giá kỹ thuật tiêm insulin tại nhà của BN ĐTĐ týp 2 vào điều trị tại Bệnh viện Bạch Mai. Khóa luận Tốt nghiệp Cử nhân Y khoa. Trường §ại học Y Hà Nội. 2012, tr.25- 28. 3. Vũ Thị Thanh Huyền, Nguyễn Trung Anh. Các yếu tố liên quan giữa kiến thức, thái độ và thực hành theo dõi điều trị ngoại trú §T§ ở người cao tuổi. Tạp chí Nghiên cứu Y học. 2013, Phụ trương số 5, tr.140-145. 4. Tạ Văn Bình. Dich tễ học bệnh ĐTĐ, các yếu tố nguy cơ và vấn đề liên quan đến quản lý bệnh ĐTĐ tại khu vực nội thành 4 thành phố lớn. Nhà xuất bản Y học. 2003. 5. Centers for Disease Control and Prevention. National diabetes fact sheet: national estimates and general information on diabetes and prediabetes in the United States, 2011. Atlanta, GA: U.S. Department of Health and Human Services, Centers for Disease Control and Prevention. 2011. 6. Marwan Hamaty. Insulin treatment for type 2 diabetes: when to start, which to use. Cleveland Clinic Journal of Medicine. 2011, Vol 78, No 5. 7. Kyung Soo Kim and colleagues. Management of type 2 diabetes mellitus in order adults. Diabetes & Metabolism. 2012, 36, pp.336- 344. 8. Standards of Medical Care in Diabetes. Diabetes Care. 2012, Vol 35, Supplement 1, S21. 9. Centers for Disease Control and Prevention (CDC). National Center for Health Statistics, Division of Health Interview Statistics, data from the National Health Interview Survey. CDC's Division of Diabetes Translation, National Center for Chronic Disease Prevention and Health Promotion. 2012. 10. Siddharth Shah A, Alexey Zilov, Rachid Malek et al. Improvements in quality of life associated with insulin analogue therapies in people with type 2 diabetes: Results from the A1chieve observational study. Diabetes Research and Clinical Practice. 2011, 94, pp.364-370.
File đính kèm:
 dac_diem_dieu_tri_insulin_o_benh_nhan_dai_thao_duong_typ_2_c.pdf
dac_diem_dieu_tri_insulin_o_benh_nhan_dai_thao_duong_typ_2_c.pdf

