Đặc điểm bệnh u nguyên bào gan và kết quả điều trị ở trẻ em tại bệnh viện Nhi đồng 2
Mục tiêu: Khảo sát đặc điểm và đánh giá kết quả điều trị u nguyên bào gan (UNBG) ở trẻ em tại Bệnh
viện Nhi Đồng 2 từ tháng 1/2011 đến hết tháng 5/2019.
Phương pháp nghiên cứu: Mô tả hàng loạt ca - hồi cứu kết hợp tiến cứu.
Kết quả: Từ tháng 1/2011 đến hết tháng 5/2019 có 67 trường hợp được chẩn đoán UNBG tại khoa Ung
bướu Huyết học Bệnh viện Nhi Đồng 2. Tuổi trung bình mắc bệnh là 22,7 ± 22,9 tháng với nhóm tuổi thường
gặp nhất là 6 tháng - 3 tuổi. Tỷ lệ nam/nữ là 1,8/1. Các triệu chứng lâm sàng thường gặp là bụng chướng
và gan to, có 7,5% số ca phát hiện tình cờ qua siêu âm bụng. Khoảng 60% và 80% số ca biểu hiện thiếu
máu và tăng tiểu cầu lúc nhập viện theo thứ tự. Hầu hết các ca là u đơn ổ ở gan phải và 58,2% thuộc vào
nhóm nguy cơ chuẩn. Đánh giá đáp ứng điều trị ở 54 ca UNBG ghi nhận tỷ lệ phẫu thuật được sau hoá trị
tiền phẫu là 82%. Tác dụng phụ thường gặp là độc tuỷ và nhiễm trùng. Số ca tái phát và tử vong chiếm
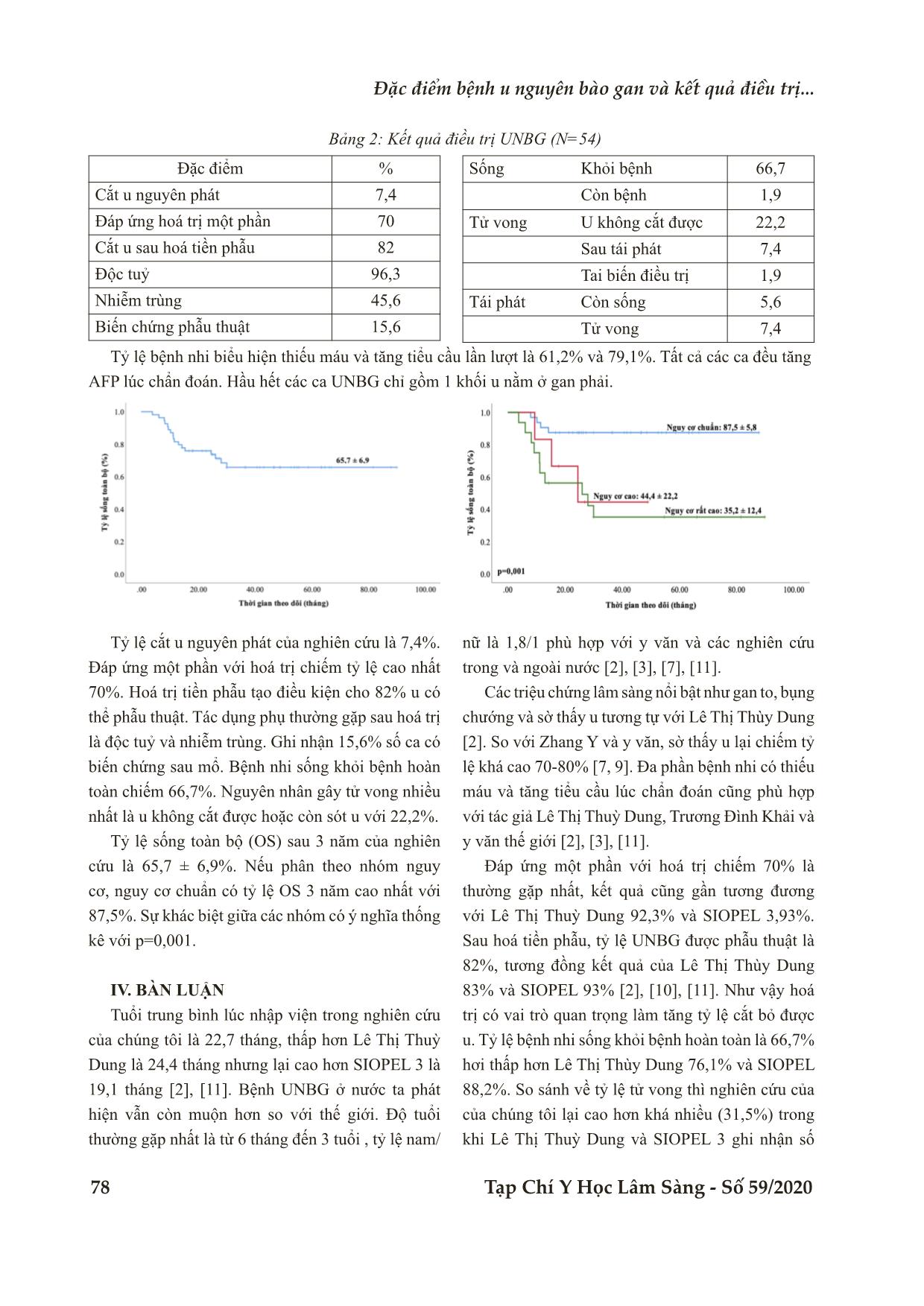
tỷ lệ 12,9% và 31,5%.Tỷ lệ sống toàn bộ và sống thêm không bệnh sau 3 năm của nghiên cứu lần lượt là
65,7% và 68,1%.
Kết luận: U nguyên bào gan là bệnh lý ác tính hiếm gặp ở trẻ em, đáp ứng khá tốt với hoá trị theo sau
đó là phẫu thuật cắt u. Tuy nhiên tỷ lệ tử vong còn cao so với thế giới. Do đó phát triển lĩnh vực ghép gan
là cần thiết để cải thiện tiên lượng sống còn.

Trang 1

Trang 2

Trang 3
Trang 4

Trang 5
Tóm tắt nội dung tài liệu: Đặc điểm bệnh u nguyên bào gan và kết quả điều trị ở trẻ em tại bệnh viện Nhi đồng 2

Bệnh viện Trung ương Huế Tạp Chí Y Học Lâm Sàng - Số 59/2020 75 ĐẶC ĐIỂM BỆNH U NGUYÊN BÀO GAN VÀ KẾT QUẢ ĐIỀU TRỊ Ở TRẺ EM TẠI BỆNH VIỆN NHI ĐỒNG 2 Đặng Ngọc Phú1, Nguyễn Đình Văn2, Trần Thị Mộng Hiệp1 DOI: 10.38103/jcmhch.2020.59.10 TÓM TẮT Mục tiêu: Khảo sát đặc điểm và đánh giá kết quả điều trị u nguyên bào gan (UNBG) ở trẻ em tại Bệnh viện Nhi Đồng 2 từ tháng 1/2011 đến hết tháng 5/2019. Phương pháp nghiên cứu: Mô tả hàng loạt ca - hồi cứu kết hợp tiến cứu. Kết quả: Từ tháng 1/2011 đến hết tháng 5/2019 có 67 trường hợp được chẩn đoán UNBG tại khoa Ung bướu Huyết học Bệnh viện Nhi Đồng 2. Tuổi trung bình mắc bệnh là 22,7 ± 22,9 tháng với nhóm tuổi thường gặp nhất là 6 tháng - 3 tuổi. Tỷ lệ nam/nữ là 1,8/1. Các triệu chứng lâm sàng thường gặp là bụng chướng và gan to, có 7,5% số ca phát hiện tình cờ qua siêu âm bụng. Khoảng 60% và 80% số ca biểu hiện thiếu máu và tăng tiểu cầu lúc nhập viện theo thứ tự. Hầu hết các ca là u đơn ổ ở gan phải và 58,2% thuộc vào nhóm nguy cơ chuẩn. Đánh giá đáp ứng điều trị ở 54 ca UNBG ghi nhận tỷ lệ phẫu thuật được sau hoá trị tiền phẫu là 82%. Tác dụng phụ thường gặp là độc tuỷ và nhiễm trùng. Số ca tái phát và tử vong chiếm tỷ lệ 12,9% và 31,5%.Tỷ lệ sống toàn bộ và sống thêm không bệnh sau 3 năm của nghiên cứu lần lượt là 65,7% và 68,1%. Kết luận: U nguyên bào gan là bệnh lý ác tính hiếm gặp ở trẻ em, đáp ứng khá tốt với hoá trị theo sau đó là phẫu thuật cắt u. Tuy nhiên tỷ lệ tử vong còn cao so với thế giới. Do đó phát triển lĩnh vực ghép gan là cần thiết để cải thiện tiên lượng sống còn. Từ khoá: U nguyên bào gan, hoá trị, phẫu thuật, ghép gan. ABSTRACT CHARACTERISTICS AND TREATMENT OF HEPATOBLASTOMA IN CHILDREN AT PEDIATRIC HOSPITAL 2 Dang Ngoc Phu1, Nguyen Dinh Van2, Tran Thi Mong Hiep1 Objective: To determine the epidemiological, clinical, paraclinical characteristics and evaluate the result in treatment of hepatoblastoma (HB) at Department of Hematology-Oncology, Children’s Hospital 2 from January 2011 to end of May 2019. Method: Cases series study in combination of retrospective and prospective. Results: From January 2011 to end of May 2019, there were 67 patients diagnosed with HB. The 1. Trường ĐH Y Khoa Phạm Ngọc Thạch 2. Bệnh viện Nhi Đồng 2 Tp HCM - Ngày nhận bài (Received): 29/9/2019; Ngày phản biện (Revised): 15 /01 /2019; - Ngày đăng bài (Accepted): 20 / 02 /2020 - Người phản hồi (Corresponding author): Đặng Ngọc Phú - Email:drphupnt@gmail.com; SĐT: 0776910690 Bệnh viện Trung ương Huế 76 Tạp Chí Y Học Lâm Sàng - Số 59/2020 I. ĐẶT VẤN ĐỀ U nguyên bào gan (UNBG) chiếm gần 60% các loại u gan nguyên phát thường gặp ở trẻ dưới 3 tuổi [4], [7], [8]. Đa phần u xuất hiện tản mác, nhưng một số trường hợp có liên quan đến bất thường gen như hội chứng Beckwidth-Wiedemann và đa polyp gia đình [7]. Tần suất mắc UNBG tăng dần trong 30 năm trở lại đây [5]. Biểu hiện lâm sàng thường gặp là khối ở bụng và tăng chỉ số AFP [7]. Những tiến bộ gần đây trong điều trị làm tăng đáng kể tỷ lệ sống sót của UNBG, trong đó phải kể đến hoá chất điều trị chứa platinum kết hợp phẫu thuật [6]. Tại Việt Nam nghiên cứu về UNBG còn khá ít. Ở Hà Nội có nghiên cứu của Lê Thị Thuỳ Dung đánh giá đáp ứng điều trị của UNBG năm 2014. Hay tại thành phố Hồ Chí Minh, tác giả Âu Dương Mỹ Phụng phân tích đặc điểm lâm sàng và điều trị của các trẻ UNBG tại Bệnh viện Ung bướu năm 2008. Trong lĩnh vực ngoại khoa có nghiên cứu của Trương Đình Khải về điều trị u gan bằng phẫu hoá kết hợp. Tất cả đều cho kết quả khả quan [1], [2], [3]. Bệnh viện Nhi Đồng 2 là một trong hai bệnh viện nhi hàng đầu ở khu vực miền Nam. Khoa Ung bướu – Huyết học thành lập từ năm 2011 với mục tiêu phát triển lĩnh vực ung bướu nhi và giảm tải gánh nặng cho Bệnh viện Ung bướu. Từ lúc thành lập khoa đến nay, mặc dù đã bắt đầu điều trị nhưng chưa có tổng kết nào về bệnh UNBG đặc biệt là kết quả điều trị và tỷ lệ sống còn. Do đó việc khảo sát các đặc điểm lâm sàng và đánh giá kết quả điều trị của UNBG là cần thiết. Mục tiêu nghiên cứu Khảo sát đặc điểm dân số học, lâm sàng và cận lâm sàng của bệnh nhi được chẩn đoán UNBG. Khảo sát kết quả điều trị bệnh UNBG: tỷ lệ đáp ứng sau hoá trị, tỷ lệ khỏi bệnh hoàn toàn, tác dụng phụ cấp của hoá trị, tỷ lệ sống còn sau 3 năm theo ước tính Kaplan – Meier. II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU 2.1. Thiết kế nghiên cứu Nghiên cứu mô tả hàng loạt ca, thực hiện hồi cứu và tiến cứu Thời gian từ 01/2011 tới hết 11/2018: hồi cứu số liệu. Thời gian từ 12/2018 tới hết 05/2018: theo dõi tiến cứu. Đối tượng nghiên cứu Tất cả bệnh nhi ≤ 15 tuổi được chẩn đoán bệnh mean age at diagnosis was 22.7 ± 22.9 months with the most prevalent age group ranging from 6 months to 3 years. The male to female ratio was 1.8/1. The most common clinical symptoms were abdominal distention and hepatomegaly, approximately 7.5% HB cases were detected accidentally by ultrasound. Nearly 60% and 80% patients presented with anemia and thrombocytosis at admission, respectively. Almost tumors were unifocal locating in the right lobe of the liver and 58.2% cases belonged to standard risk group. Assessing treatment protocol in 54 HB patients demonstrate that number of patients undergoing hepatectomy after preoperative chemotherapy accounted for 82%. The most frequent acuteside effects after chemotherapy were myelotoxicity and infection. The proportion of fatal and relapsed cases was 31.5% and 12.9% respectively. Overall and event-free survival rate of the study after 3 years was 65.7% and 68.1% individually. Conclusion: Hepatoblastoma is a rare malignant childhood disease, pretty good response to chemotherapy followed by surgery. However mortality rate is rather high compared to worldwide reasearchs. Thus development of liver transplant is necessary to improve survival rate. Keywords: Hepatoblastoma, chemothearapy, surgery, liver transplant. Đặc điểm bệnh u nguyên bào gan và kết quả điều trị... Bệnh viện Trung ương Huế Tạp Chí Y Học Lâm Sàng - Số 59/2020 77 u nguyên bào gan tại Bệnh viện Nhi Đồng 2 từ 01/2011 đến hết 05/2019. 2.2. Tiêu chí chọn mẫu Bệnh nhi ≤ 15 tuổi nhập Bệnh viện Nhi Đồng 2 từ 01/2011 đến hết 05/2019 Được chẩn đoán UNBG dựa vào: - Lâm sàng: thường gặp là bụng chướng, gan to và u vùng bụng trên. - Nồng độ AFP tăng theo tuổi - Hình ảnh học cụ thể là CT bụng phù hợp với UNBG, CT ngực đánh giá di căn xa. CT được thực hiện và đọc kết quả bởi bác sĩ khoa Chẩn đoán Hình ảnh Bệnh viện Nhi Đồng 2. - Mô học: tiêu chuẩn vàng cho chẩn đoán. Bệnh phẩm sau khi sinh thiết được gửi về khoa Giải phẫu bệnh – Đại học Y dược TP.Hồ Chí Minh để đọc kết quả. Nếu không có kết quả sinh thiết, lâm sàng kết hợp hình ảnh học phù hợp + nồng độ AFP tăng cũng giúp chẩn đoán xác định. - Được điều trị theo phác đồ sử dụng ở khoa Ung bướu – Huyết học tuỳ thuộc nhóm nguy cơ: phác đồ SIOPEL 3 cho nguy cơ chuẩn và cao, SIOPEL 4 cho nguy cơ rất cao. 2.3. Tiêu chuẩn loại trừ Bất thường chức năng tim, gan, thận lúc chẩn đoán. Có tiền căn hoá trị hoặc điều trị UNBG trước đó. Hồ sơ dưới 80% thông tin cần thu thập hoặc bị thất lạc, bệnh nhi mất dấu theo dõi. * Các số liệu xử lý bằng phần mềm Excel 2016 và SPSS 25. III. KẾT QUẢ Bảng 1: Đặc điểm lâm sàng và cận lâm sàng bệnh nhi UNBG (N=67) Đặc điểm n % Tuổi trung bình: 22,7 ± 22,9 tháng Tuổi trung vị: 15 tháng Nhóm tuổi Dưới 6 tháng 9 13,4 Từ 6 tháng – 3 tuổi 48 71,6 Trên 3 tuổi 10 14,9 Giới tính Nam 43 64,2 Nữ 24 35,8 Gan to 44 65,7 Bụng chướng 31 46,3 Sờ thấy u 18 26,9 Thiếu máu 41 61,2 Tăng tiểu cầu 53 79,1 U gan phải 39 58,2 Đơn ổ 53 79,1 Tuổi trung bình lúc nhập viện của các bệnh nhi là 22,7 ± 22,9 tháng, nhóm tuổi thường gặp nhất là từ 6 tháng đến 3 tuổi chiếm 71,6%. Tỷ lệ nam/nữ là 1,8/1. Sự khác biệt giữa các nhóm tuổi và giữa 2 giới có ý nghĩa thống kê với p<0,05. Các triệu chứng thường gặp nhất của bệnh là gan to, bụng chướng và sờ thấy u. Bệnh viện Trung ương Huế 78 Tạp Chí Y Học Lâm Sàng - Số 59/2020 Bảng 2: Kết quả điều trị UNBG (N=54) Đặc điểm % Cắt u nguyên phát 7,4 Đáp ứng hoá trị một phần 70 Cắt u sau hoá tiền phẫu 82 Độc tuỷ 96,3 Nhiễm trùng 45,6 Biến chứng phẫu thuật 15,6 Sống Khỏi bệnh 66,7 Còn bệnh 1,9 Tử vong U không cắt được 22,2 Sau tái phát 7,4 Tai biến điều trị 1,9 Tái phát Còn sống 5,6 Tử vong 7,4 Tỷ lệ bệnh nhi biểu hiện thiếu máu và tăng tiểu cầu lần lượt là 61,2% và 79,1%. Tất cả các ca đều tăng AFP lúc chẩn đoán. Hầu hết các ca UNBG chỉ gồm 1 khối u nằm ở gan phải. Tỷ lệ cắt u nguyên phát của nghiên cứu là 7,4%. Đáp ứng một phần với hoá trị chiếm tỷ lệ cao nhất 70%. Hoá trị tiền phẫu tạo điều kiện cho 82% u có thể phẫu thuật. Tác dụng phụ thường gặp sau hoá trị là độc tuỷ và nhiễm trùng. Ghi nhận 15,6% số ca có biến chứng sau mổ. Bệnh nhi sống khỏi bệnh hoàn toàn chiếm 66,7%. Nguyên nhân gây tử vong nhiều nhất là u không cắt được hoặc còn sót u với 22,2%. Tỷ lệ sống toàn bộ (OS) sau 3 năm của nghiên cứu là 65,7 ± 6,9%. Nếu phân theo nhóm nguy cơ, nguy cơ chuẩn có tỷ lệ OS 3 năm cao nhất với 87,5%. Sự khác biệt giữa các nhóm có ý nghĩa thống kê với p=0,001. IV. BÀN LUẬN Tuổi trung bình lúc nhập viện trong nghiên cứu của chúng tôi là 22,7 tháng, thấp hơn Lê Thị Thuỳ Dung là 24,4 tháng nhưng lại cao hơn SIOPEL 3 là 19,1 tháng [2], [11]. Bệnh UNBG ở nước ta phát hiện vẫn còn muộn hơn so với thế giới. Độ tuổi thường gặp nhất là từ 6 tháng đến 3 tuổi , tỷ lệ nam/ nữ là 1,8/1 phù hợp với y văn và các nghiên cứu trong và ngoài nước [2], [3], [7], [11]. Các triệu chứng lâm sàng nổi bật như gan to, bụng chướng và sờ thấy u tương tự với Lê Thị Thùy Dung [2]. So với Zhang Y và y văn, sờ thấy u lại chiếm tỷ lệ khá cao 70-80% [7, 9]. Đa phần bệnh nhi có thiếu máu và tăng tiểu cầu lúc chẩn đoán cũng phù hợp với tác giả Lê Thị Thuỳ Dung, Trương Đình Khải và y văn thế giới [2], [3], [11]. Đáp ứng một phần với hoá trị chiếm 70% là thường gặp nhất, kết quả cũng gần tương đương với Lê Thị Thuỳ Dung 92,3% và SIOPEL 3,93%. Sau hoá tiền phẫu, tỷ lệ UNBG được phẫu thuật là 82%, tương đồng kết quả của Lê Thị Thùy Dung 83% và SIOPEL 93% [2], [10], [11]. Như vậy hoá trị có vai trò quan trọng làm tăng tỷ lệ cắt bỏ được u. Tỷ lệ bệnh nhi sống khỏi bệnh hoàn toàn là 66,7% hơi thấp hơn Lê Thị Thùy Dung 76,1% và SIOPEL 88,2%. So sánh về tỷ lệ tử vong thì nghiên cứu của của chúng tôi lại cao hơn khá nhiều (31,5%) trong khi Lê Thị Thuỳ Dung và SIOPEL 3 ghi nhận số Đặc điểm bệnh u nguyên bào gan và kết quả điều trị... Bệnh viện Trung ương Huế Tạp Chí Y Học Lâm Sàng - Số 59/2020 79 ca tử vong chiếm tỷ lệ lần lượt 17,4% và 5,6% [2], [11]. Nguyên nhân là do số trường hợp u không phẫu thuật được và mổ sót u còn cao trong khi ghép gan lại chưa phát triển. Tỷ lệ OS 3 năm của mẫu nghiên cứu là 65,7 ± 6,9%, tương đương với Trương Đình Khải là 66% nhưng lại thấp hơn Lê Thị Thuỳ Dung 88,3% và các nghiên cứu thế giới [2], [3], [11]. Có sự khác biệt rõ rệt về tỷ lệ OS 3 năm theo nhóm nguy cơ với nguy cơ chuẩn có tỷ lệ sống còn cao nhất 87,5%, tương đồng với thống kê của Lê Thị Thuỳ Dung 92,2% và SIOPEL 3 là 95% [2], [11]. Nhìn chung, tỷ lệ UNBG sống sót trong nghiên cứu của chúng tôi còn thấp so với nước ngoài do nhóm u không phẫu thuật được và sót u sau mổ còn cao trong điều kiện nước đang phát triển – các kỹ thuật cao như ghép gan vẫn chưa phổ biến. V. KẾT LUẬN Đa số bệnh nhi UNBG thuộc nhóm dưới 3 tuổi, nam gặp nhiều hơn nữ với các biểu hiện lâm sàng là gan to và bụng chướng. Phần lớn UNBG có biểu hiện thiếu máu và tăng tiểu cầu lúc chẩn đoán. Tỷ lệ bệnh nhi sống khỏi bệnh sau hoá trị và phẫu thuật là 66,7%. Tuy nhiên tỷ lệ tử vong còn khá cao 31,5% làm giảm thời gian sống còn của bệnh dẫn đến tỷ lệ sống toàn bộ sau 3 năm cũng thấp 65,7%. Phát triển lĩnh vực ghép gan hứa hẹn sẽ cải thiện được tiên lượng sống còn của bệnh. TÀI LIỆU THAM KHẢO 1. Âu Dương Mỹ Phụng, (2008), “Bướu nguyên bào gan: Chẩn đoán và điều trị”, Tạp chí Y Học Thành phố Hồ Chí Minh, 12 (4), tr. 109. 2. Lê Thị Thuỳ Dung, (2014), Nghiên cứu đặc điểm dịch tễ học, lâm sàng và nhận xét kết quả điều trị u nguyên bào gan trẻ em, Luận văn tốt nghiệp Thạc sĩ, Đại học Y Hà Nội, tr. 52-62. 3. Trương Đình Khải, (2015), Kết quả điều trị bướu nguyên bào gan ở trẻ em bằng phẫu thuật kết hợp hoá trị, Luận văn Tiến sĩ Y học, Đại học Y dược TP.HCM, tr. 13-20. 4. Devi LP KR, Handique A and Kumar M, (2014), “Hepatoblastoma-a rare liver tumor with review of literature”, J Gastrointest Cancer, 45 (1), pp. 261-264. 5. Linabery AM, Ross JA, (2008), “Trends in childhood cancer incidence in the U.S. (1992- 2004)”, Cancer, 112 (2), pp. 416-432. 6. M PJaS, (2004), “Outcome and complications after resection of hepatoblastoma”, J Pediatr Surg, 39, pp. 1744-1745. 7. Philip Lanzkowsky JML, Jonathan D. Fish, (2016), Lanzkowsky’s Manual of Pediatric Hematology and Oncology, Academic Press, pp. 569-576. 8. Spyridakis I, Kepertis C, Lampropoulos V, Mouravas V, Filippopoulos A, (2014), “Embryonal/Fetal subtype hepatoblastoma: a case report”, J Clin Diagn Res, 8 (9), pp. ND01-02. 9. Zhang Y, Zhang W, Tang S, Chen L, Yi Y, Zhang P, et al., (2016), “A single-center retrospective study of pediatric hepatoblastoma”, Oncol Lett, 12 (5), pp. 3919-3925. 10. Zsiros J, Brugieres L, Brock P, Roebuck D, Maibach R, Zimmermann A, et al., (2013), “Dose-dense cisplatin-based chemotherapy and surgery for children with high-risk hepatoblastoma (SIOPEL-4): a prospective, single-arm, feasibility study”, Lancet Oncol, 14 (9), pp. 834-842. 11. Zsiros J, Maibach R, Shafford E, Brugieres L, Brock P, Czauderna P, et al., (2010), “Successful treatment of childhood high-risk hepatoblastoma with dose-intensive multiagent chemotherapy and surgery: final results of the SIOPEL-3HR study”, J Clin Oncol, 28 (15), pp. 2584-2590.
File đính kèm:
 dac_diem_benh_u_nguyen_bao_gan_va_ket_qua_dieu_tri_o_tre_em.pdf
dac_diem_benh_u_nguyen_bao_gan_va_ket_qua_dieu_tri_o_tre_em.pdf

