Chuyên đề Dọa sinh non
DỌA SINH NON
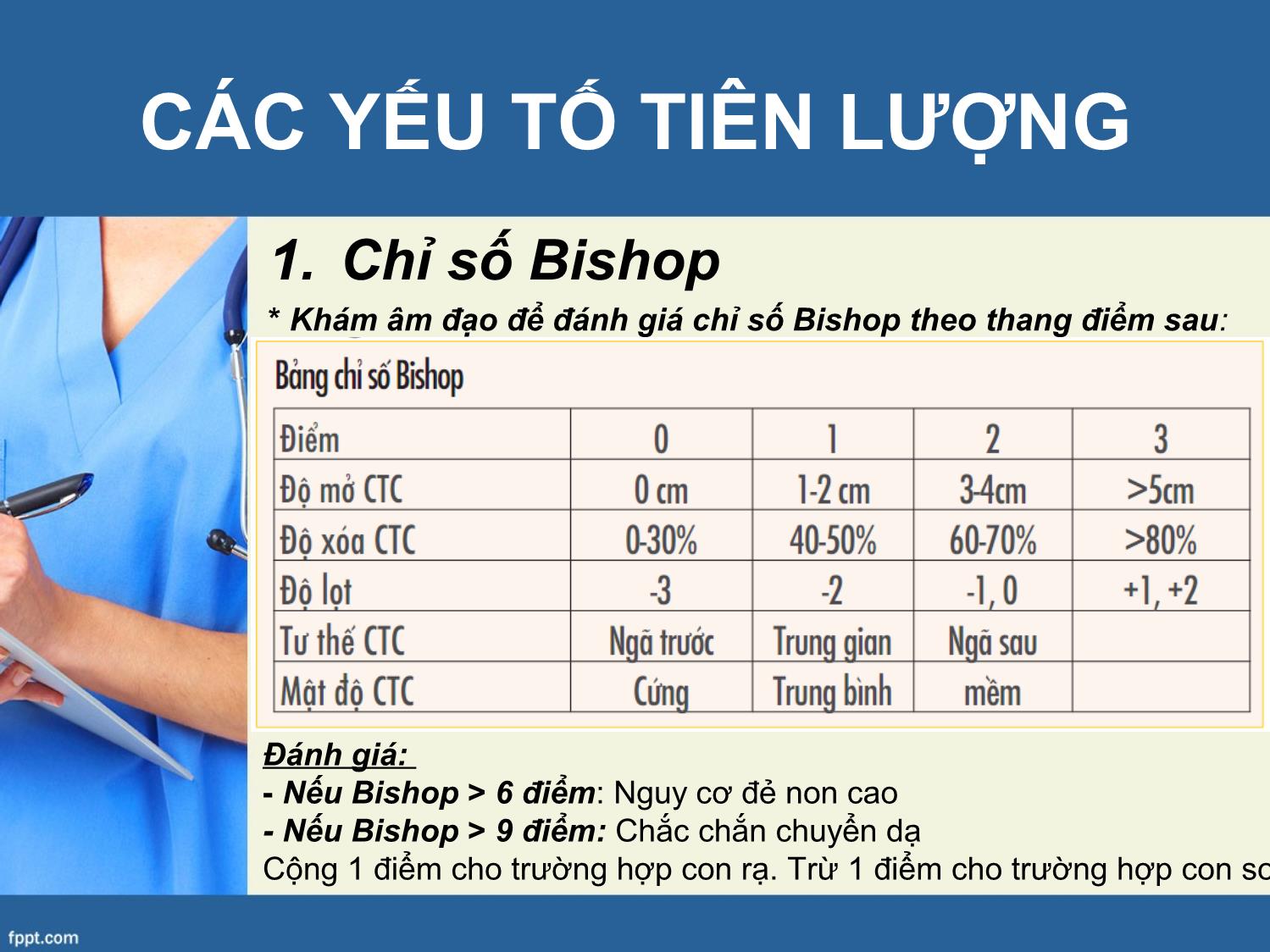
Đinh nghĩa: Theo WHO, đẻ non là
cuộc chuyển dạ xảy ra từ tuần 22
đến trước tuần thứ 37 của thai kì
tính từ ngày đầu tiên của kì kinh
cuối.
CHẨN ĐOÁN
Cơ năng:
Đau bụng
Ra dịch âm đạo
Thực thể:
Cơn co tử cung
Cổ tử cung đóng kín hoặc có xóa mở
Ối vỡ non
Cận lâm sàng:
Siêu âm
CTG
Xét nghiệm tìm nguyên nhân (xét nghiệm nước tiểu, dịch
CTC – Âm đạo, CRP, kéo máu, cấy máu, chọc dò ối.)TIÊU CHUẨN CHẨN ĐOÁN
Có 4 cơn co TC trong 20 phút hay 8
con co trong 60 phút.
CTC mở bằng hoặc trên 2 cm, hoặc
xóa ít nhất 80%.
Có sự thay đổi ở CTC nhận định bởi
một người khám trong nhiều lần liên
tiếp.
Vỡ ối.

Trang 1

Trang 2

Trang 3

Trang 4

Trang 5

Trang 6

Trang 7

Trang 8
Trang 9

Trang 10
Tải về để xem bản đầy đủ
Bạn đang xem 10 trang mẫu của tài liệu "Chuyên đề Dọa sinh non", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Chuyên đề Dọa sinh non

DỌA SINH NON BÁO CÁO CHUYÊN ĐỀ Thực hiện: Nhóm sinh viên Y6C Cán bộ hướng dẫn: GV. BS. Hồ Thị Thúy Mai TRƯỜNG HỢP LÂM SÀNG Vào ngày 27/02/2015 sản phụ Nguyễn Thị T, 34 tuổi, ở tại Phú Vang – TT Huế, tuổi thai 34 tuần, mang thai lần đầu. Theo sản phụ khai trong quá trình mang thai luôn đi khám thai định kỳ và một ngày trước khi nhập viện không thấy dấu hiệu bất thường về sức khỏe. Sản phụ nhập viện vì đột nhiên ra nước âm đạo, nước trong không có máu. Khám vào viện: Mạch: 84l/ph Nhiệt: 37oC Huyết áp: 100/60mmHg Cân nặng: 55 kg Chiều cao: 155 cm. KKC: 09/7/2014 Ngày dự sinh: 16/4/2015 BCTC/VB: 26/88 cm Tim thai: 145 l/ph Ngôi đầu, thế (T), Go tử cung thưa, âm đạo có ít dịch trong, CTC hở lỗ ngoài. Cận lâm sàng: CTM: WBC 14.95 K/ul NEU 83% RBC 3.47 M/ul HGB 119g/l PLT 258K/ul CTG: NCB 150 l/ph, TLCB 20 mmHg, 2 cơn go/10ph, TL cơn go 50 mmHg. Siêu âm: AFI: 11 cm, TL thai: 2300+/- 200 gram, Chiều dài CTC 32 mm. •Chẩn đoán: ??? TRƯỜNG HỢP LÂM SÀNG DỌA SINH NON Đinh nghĩa: Theo WHO, đẻ non là cuộc chuyển dạ xảy ra từ tuần 22 đến trước tuần thứ 37 của thai kì tính từ ngày đầu tiên của kì kinh cuối. Trẻ nhẹ cân (LBW) ---- BW < 2500 g. Rất nhẹ cân (Very LBW) ---- BW < 1500 g. Cực nhẹ Extremely LBW ---- BW <1000 g. YẾU TỐ NGUY CƠ DSN YẾU TỐ XÃ HỘI DO MẸ DO THAI & PHẦN PHỤ Nghèo Quản lý thai nghén kém Cân nặng mẹ thấp Lao động vất vả Tuổi mẹ dưới 20 or trên 35 Mẹ nghiện chất kích thích Bệnh lý toàn thân (nhiễm trùng, chấn thương, bệnh nghề nghiệp, bệnh nội khoa, TSG,SG, miễn dịch...) Nguyên nhân tại chỗ (tử cung dị dạng: hai sừng, một sừng vách ngắn, kém phát triển, mắc phải: dính buồng tử cung, u xơ, tử cung có sẹo, hở eo tử cung, khoét chóp..) Viêm nhiễm âm đạo – tử cung (lậu cầu, clamydia, trichomonas, viêm màng ối, streptoccocus nhóm B, BV...) Tiền sử mẹ (sinh non, sẩy thai to, sinh cực non) Ối vỡ non, ối vỡ sớm Nhiễm trùng ối Đa thai Đa ối Rau tiền đạo Rau bong non CHẨN ĐOÁN Cơ năng: Đau bụng Ra dịch âm đạo Thực thể: Cơn co tử cung Cổ tử cung đóng kín hoặc có xóa mở Ối vỡ non Cận lâm sàng: Siêu âm CTG Xét nghiệm tìm nguyên nhân (xét nghiệm nước tiểu, dịch CTC – Âm đạo, CRP, kéo máu, cấy máu, chọc dò ối...) TIÊU CHUẨN CHẨN ĐOÁN Có 4 cơn co TC trong 20 phút hay 8 con co trong 60 phút. CTC mở bằng hoặc trên 2 cm, hoặc xóa ít nhất 80%. Có sự thay đổi ở CTC nhận định bởi một người khám trong nhiều lần liên tiếp. Vỡ ối. CÁC YẾU TỐ TIÊN LƯỢNG 1. Chỉ số Bishop * Khám âm đạo để đánh giá chỉ số Bishop theo thang điểm sau: Đánh giá: - Nếu Bishop > 6 điểm: Nguy cơ đẻ non cao - Nếu Bishop > 9 điểm: Chắc chắn chuyển dạ Cộng 1 điểm cho trường hợp con rạ. Trừ 1 điểm cho trường hợp con so 2. Ðo dộ dài CTC bằng siêu âm qua đường tầng sinh môn: Đặt đầu dò siêu âm giữa hai môi lớn, quan sát CTC ở vị trí lỗ trong và lỗ ngoài, đo chiều dài ống CTC. Chiều dài ống CTC ≤ 26 mm, sẽ có gần 9/10 truờng hợp ÐN * Giá trị tiên đoán đẻ đủ tháng khi kết hợp cả chỉ số Bishop 26 mm có độ nhậy là 88,0% và độ đặc hiệu là 95,5%. [2] CÁC YẾU TỐ TIÊN LƯỢNG 3. Đo chất Fetal Fibronectin (fFN) -Fetal fibronectin là chất đệm vùng lỗ CTC (extracellular matrix) -Bình thường nồng độ rất thấp, tăng khi > 50 ng/ml Đánh giá: Có triệu chứng dọa sinh non: -Nếu fFN(-): 99,2% sẽ chưa sinh trong 7 ngày. -Nếu fFN(+): 16,7% sẽ sinh trong 14 ngày. Không có triệu chứng dọa sanh non: -fFN(-): 93,9% sẽ không sinh trước 37 tuần. -fFN(+): 46,3% sẽ sanh trước 37 tuần. [3] CÁC YẾU TỐ TIÊN LƯỢNG KHÁC XỬ TRÍ DSN *Xác định chẩn đoán trước khi thiết lập điều trị với các tiêu chuẩn đã nêu ở trên. Có hai tình huống có thể xảy ra 1. Chẩn đoán không được xác định: xử trí bao gồm nằm nghỉ, theo dõi và xuất viện khi không có cơn go. 2. Chẩn đoán được xác định thì điều trị tích cực gồm : - Sử dụng thuốc giảm co để làm ngưng cơn co tử cung càng lâu càng tốt nếu không có dấu hiệu suy thai, trong một số trường hợp có thể rút ối để đo độ trưởng thanh của phổi bằng tỉ lệ Lecithin/Sphingomyelin. - Kích thích sự trưởng thành của phổi bằng corticoid MỤC TIÊU ĐIỀU TRỊ Cố gắng giữ cho thai nhi lưu lại trong tử cung càng lâu càng tốt, đủ thời gian để chuẩn bị cho sự trưởng thành phổi của thai nhi hay đủ để chuyển đến nơi có khả năng tiếp nhận và chăm sóc thai nhi non tháng. XỬ TRÍ DSN 1. CÁC THUỐC GIẢM GO Atosiban(Tractocile): một chất ức chế receptor oxytocin Thuốc chẹn kênh Calci: Nifedipine (Adalat, Procardia) Các thuốc giảm go khác • Đồng vận beta như Ritodrin • Thuốc chống viêm không steroid (NSAIDs) như Indomethacin • Miếng dán Nitroglycerin • Magne sulphat [4] Atosiban (Tractocile) Atosiban đã được phát triển đặc biệt như là một thuốc giảm go, là một hình thức biến đổi của oxytocin để cạnh tranh khối thụ thể oxytocin tại tử cung, do đó ngăn chặn các cơn gò tử cung. Các nghiên cứu cho thấy một sự gia tăng có ý nghĩa thống kê số lượng thai phụ vẫn duy trì được thai kỳ trong vòng 7 ngày kể từ ngày bắt đầu điều trị Atosiban (Gyetvai et al, 1999; Romero et al, 2000). Sử dụng Atosiban đang lan rộng do tỷ lệ tác dụng phụ ở mẹ và thai nhi thấp. Tác dụng phụ của thuốc trên mẹ ít hơn khi so sánh với các thuốc giảm gò khác (Papatsonis etal, 2005). Liều dùng được khuyến cáo của Atosiban Atosiban được dùng đường tĩnh mạch trong 3 bước liên tiếp nhau: 1. Khởi đầu tiêm Bolus tĩnh mạch chậm 6,75mg 0,9 ml trong vòng 1 phút 2. Tiếp tục truyền tĩnh mạch với tốc độ 24ml/giờ cho đến 3 giờ 3. Tiếp tục truyền tĩnh mạch với tốc độ 8ml/ giờ cho đến 45 giờ Tổng thời gian điều trị không vượt quá 48 giờ. Trong trường hợp cơn go tái diễn, có thể lặp lại chu kỳ điều trị, nhưng khuyến cáo không nên lặp lại hơn 3 chu kỳ điều trị trong suốt thai kỳ. Tuy nhiên, lợi ích chính của việc sử dụng thuốc giảm go là nhằm thực hiện Corticosteroid và chuyển thai phụ đến trung tâm chuyên khoa tuyến trên cho nên việc xác minh vai trò của lặp lại chu kỳ điều trị khó khăn . Atosiban (Tractocile) THUỐC CHẸN KÊNH CALCI Chẹn kênh calci (Nifedipin) làm giảm calci nội bào bằng cách ngăn cản dòng calci qua màng. Thường được sử dụng do dễ uống và chi phí thấp. Bài tổng quan của 10 thử nghiệm, gồm 1.029 thai phụ, so sánh uống Nifedipin với đồng vận beta Ritodrin, Nifedipin cho hiệu quả hơn trong việc trì hoãn cuộc sinh nở trước 34 tuần thai và trì hoãn ít nhất 7 ngày cho đến khi sinh (RCOG 25, 26 ) với tác dụng phụ thấp hơn so với chất chủ vận beta. Một tổng quan Cochrane (King et al, 2003 ) cho rằng thuốc chẹn kênh calci (Nifedipin ) cho kết quả lâm sàng trên sơ sinh tốt hơn có ý nghĩa thống kê và ít tác dụng phụ trên mẹ hơn bất kỳ thuốc giảm gò khác. Liều dùng được khuyến cáo của Nifedipin - Liều khởi đầu: 20mg - Sau đó là 3 liều tiếp theo, với mỗi liều là 20 mg mỗi 30 phút nếu còn tiếp diễn cơn go. - Liều duy trì là 20-40mg (uống) mỗi 4 giờ trong vòng 48 giờ (không vượt quá160mg/24giờ). Liều Nifedipin trên 60mg gây tăng tác dụng phụ nghiêm trọng 3-4 lần (hạ huyết áp), do đó nên thận trọng khi sử dụng. Tác dụng phụ Nifedipin Các tác dụng phụ sau đây đã được báo cáo trong ít nhất 1% số bệnh nhân: Táo bón, tiêu chảy, chóng mặt hoặc hoa mắt, bừng mặt, nhức đầu, buồn nôn Tác dụng phụ ít gặp: Thay đổi dẫn truyền tim, giãn mạch ở da, viêm gan do thuốc, giữ nước, hạ calci máu, hạ đường huyết, hạ huyết áp, thay đổi lưu lượng máu tử cung-nhau thai, nhịp tim nhanh THUỐC CHẸN KÊNH CALCI NIFEDIPINE HAY ATOSIBAN? Thuốc giảm go không cho thấy quá hiệu quả hoặc cải thiện kết cục thai nhi. Việc chọn lựa thuốc giảm go đầu tay có đủ mức độ an toàn, hiệu quả và giá thành phù hợp. Thuốc giảm go lý tuởng là có thể trì hoãn được cuộc sinh mà không gây tác dụng phụ trên thai phụ và thai nhi, đồng thời có giá thành thấp. Rất không may là hiện nay chưa có thuốc nào thỏa mãn được hết các điều kiện này. Ưu điểm của Nifedipine là dùng đường uống, giá thành thấp và có hiệu quả giảm bệnh suất sơ sinh. Atosiban là an toàn nhất trên thai phụ và thai nhi; tuy nhiên, dùng đường tĩnh mạch, giá thuốc cao hơn. THUỐC GIẢM GO KHÁC Đồng vận beta như Ritodrin, làm giảm nhạy cảm với calci và tổng nồng độ calci nội bào, do đó làm giãn cơ tử cung, các thuốc này hiếm khi được sử dụng do phản ứng bất lợi - đánh trống ngực, run, tim đập nhanh, phù phổi, thiếu máu cơ tim cục bộ, tăng đường huyết. Thiếu bằng chứng hỗ trợ việc sử dụng các thuốc chống viêm không steroid (NSAIDs) như Indomethacin để ngăn ngừa sinh non. Đang tồn tại mối quan tâm liên quan đến việc đóng ống động mạch sớm, thiểu ối, viêm ruột hoại tử, xuất huyết não thất khi sử dụng NSAID trong 3 tháng cuối thai kỳ. Miếng dán Nitroglycerin (một chất cho “Nitric oxide”) đã được đề xuất sử dụng trong chuyển dạ sinh non trong một thử nghiệm ngẫu nhiên, có hiệu quả tương tự như Ritodrin. THUỐC GIẢM GO KHÁC Magne sulphat có vai trò một thuốc giảm go do ức chế cơ tử cung co bóp và được sử dụng rộng rãi ở Bắc Mỹ cho chỉ định trong chuyển dạ sinh non. Tuy nhiên có quá ít dữ liệu cho thấy hiệu quả giảm sinh non đáng kể hoặc kết quả trên chu sinh (Doyle et al, 2009). Do đó, Magne sulphat thường không được sử dụng như một thuốc giảm gò ở Châu Âu. Ngược lại, hiện có bằng chứng thuyết phục khẳng định sử dụng Magne sulfat trước 32 tuần thai có tác dụng bảo vệ thần kinh thai nhi đáng kể. Việc sử dụng này làm giảm tỷ lệ mắc và mức độ nghiêm trọng của bệnh bại não. Cách sử dụng: Liều tấn công: 4g MgSO4 + 250ml Ringer lactate CTM 15-30 phút Liều duy trì: 40g MgSO4 + 1000ml Ringer lactate CTM 50ml/giờ Duy trì điều trị trong 24-48 giờ Nồng độ ức chế cơn go tử cung 4-8mg/ml THUỐC GIẢM GO KHÁC LIỆU PHÁP CORTICOSTEROID Những trẻ đẻ non có khuynh hướng phát triển hội chứng suy hô hấp hay bệnh màng trong do thiếu chất surfactant trong. Thông thường phổi đạt được sự trưởng thành khi thai được 35 tuần. Gặp ở 1% tất cả trẻ sơ sinh, và vào khoảng 10% tất cả trẻ sơ sinh đẻ non, đặc biệt có thể lên đến 50% ở trẻ đẻ non trước 30 tuần thai. Liệu pháp corticoid là phương tiện điều trị duy nhất hiện nay cho thấy cải thiện tỉ lệ sống sót của trẻ đẻ non cho các sản phụ có dọa đẻ non với tuổi thai giữa tuần thứ 24 đến 34 của thai kỳ. Betamethasone được chỉ định khi tuổi thai dưới 33 tuần, tỉ lệ Leucithin/Sphingomyelin không biết hoặc <2, màng ối còn nguyên và có khả năng trì hoãn chuyển dạ 48 giờ sau khi bắt đầu tiêm thuốc để thuốc đạt hiệu quả tối đa. Tuy nhiên khi màng ối vỡ trển 24 giờ thì betamethasone không làm giảm đáng kể tỉ lệ suy hô hấp. Cách sử dụng (theo IMPAC) •Betamethasone 12mg tiêm bắp, 2 liều mỗi liều cách nhau 12 giờ. •Dexamethasone 6mg tiêm bắp mỗi 6 giờ, 4 liều mỗi liều cách nhau 6 giờ. LIỆU PHÁP CORTICOSTEROID TÌNH TRẠNG NHIỄM TRÙNG TRONG DỌA SINH NON Các nghiên cứu vi sinh học nhận thấy rằng, nhiễm trùng trong tử cung chiếm từ 25-40% các truờng hợp sinh non; đặc biệt tỷ lệ thật có thể còn cao hơn do khả năng phát hiện bằng các phương pháp nuôi cấy hiện nay còn gặp một số khó khăn nhất định. (Goldenberg RL 2008). Nội độc tố vi khuẩn và cytokines sẽ kích thích sản xuất prostaglandins, chất gây viêm và enzymes thoái giáng mô. Prostaglandins làm xuất hiện con go tử cung và khởi phát chuyển dạ. Trong khi đó, sự thoái giáng các chất ngoại bào của màng thai dẫn đến vỡ ối non. Một số nghiên cứu theo y văn đã xác định tình trạng viêm nhiễm ngược dòng từ đường sinh dục thấp là một yếu tố bệnh nguyên của sinh non (Andrews WW 2006) (Brocklehurst P 2000; Gulmezoglu 2002). Nhiễm trùng ối 1. Sốt > 38oC 2. BC tăng trong CTM, với tăng ÐNTT 3. Tim thai nhanh 4. Tử cung chạm đau 5. Dịch ối hôi Kháng sinh Sinh đường âm đạo Ampicillin Gentamicin Sinh mổ Thêm Metronidazole TÌNH TRẠNG NHIỄM TRÙNG TRONG DỌA SINH NON DỰ PHÒNG 1. Khâu eo TC nếu có hở eo 2. Hướng dẫn sản phụ về các yếu tố nguy cơ 3. Tầm soát và điều trị viêm CTC từ 24 – 28 tuần. 4. Nghỉ ngơi, giảm vận động KHÂU VÒNG CỔ TỬ CUNG Kỹ thuật khâu theo phương pháp Mc-Donald. Khâu chủ động, tập trung ở tuổi thai 12-14 tuần cho các thai phụ có tiền sử sảy thai, sinh non. Khâu vòng cổ tử cung là một phương pháp điều trị tích cực, chủ động, hiệu quả giữ thai cao: Sinh từ 28 tuần đến đủ tháng 94,12%, sơ sinh sống 93,67%. Khâu vòng cổ tử cung theo phuong pháp Mc.Donald tại thời diểm thai 12 - 14 tuần thực sự đơn giản, an toàn, tỉ lệ không tai biến là 95,48%. Đây thực sự là một phương pháp đơn giản, an toàn và hiệu quả, có thể áp dụng rộng rãi. TÀI LIỆU THAM KHẢO Tiếng việt: - Sách sản phụ khoa tập 1 – ĐHYD TPHCM - Tạp chí sản phụ khoa Tiếng anh: - Clinical practice guideline. Tocolytic treatment in pregnancy. Institute obstetricians & gynaecologists, Royal College of Physicians of Ireland And Directorate of Strategy and Clinical Care Health Service Executive. 2013 - Management of Preterm Labor. (2012) ACOG Practice Bulletin No. 127. Obstet Gynecol Jun 2012 (48)
File đính kèm:
 chuyen_de_doa_sinh_non.pdf
chuyen_de_doa_sinh_non.pdf

