Chi phí điều trị tim bẩm sinh nặng ở trẻ sơ sinh tại bệnh viện Nhi đồng 1 năm 2017 – 2018
Đặt vấn đề và mục tiêu: Tim bẩm sinh (TBS) nặng ở trẻ sơ sinh là một dị tật nặng có tỉ lệ tử vong và chi
phí điều trị cao. Tính toán chi phí điều trị, các yếu tố làm tăng chi phí điều trị giúp lượng hóa gánh nặng kinh tế
đồng thời giúp đề ra biện pháp thích hợp làm giảm chi phí, tăng hiệu quả điều trị.
Phương pháp nghiên cứu: Cắt ngang trên 301 trẻ sơ sinh mắc tim bẩm sinh nhập viện Nhi Đồng 1 từ
4/2017 – 4/2018.
Kết quả: Tổng chi phí trực tiếp liên quan y tế cho 1 trường hợp TBS nặng ở trẻ sơ sinh được điều trị sống có
trung vị là 92,3 triệu, 1 ca tử vong là 11,9 triệu và bệnh nặng xin về là 11,2 triệu đồng. Chi phí lâm sàng chiếm tỉ
lệ cao nhất là 63,5%, kế đến là chi phí giường bệnh 24,3%, chi phí cận lâm sàng 12,2%. Các chi phí cho VTYT, y
dụng cụ cho can thiệp tim mạch, giúp thở, PGE1, Albumin, xét nghiệm khí máu chiếm tỉ trọng cao. Phân tích đa
biến cho thấy thời gian nằm viện kéo dài, nhiễm trùng bệnh viện, dùng PGE1, có can thiệp tim mạch là các yếu tố
làm tăng chi phí.
Kết luận: Tim bẩm sinh nặng ở trẻ sơ sinh có chi phí điều trị cao. Muốn giảm chi phí cần giảm thời gian
nằm viện, kiểm soát nhiễm trùng bệnh viện, hợp lý hóa sử dụng PGE1 và can thiệp tim bẩm sinh.

Trang 1

Trang 2

Trang 3
Trang 4

Trang 5

Trang 6
Tóm tắt nội dung tài liệu: Chi phí điều trị tim bẩm sinh nặng ở trẻ sơ sinh tại bệnh viện Nhi đồng 1 năm 2017 – 2018

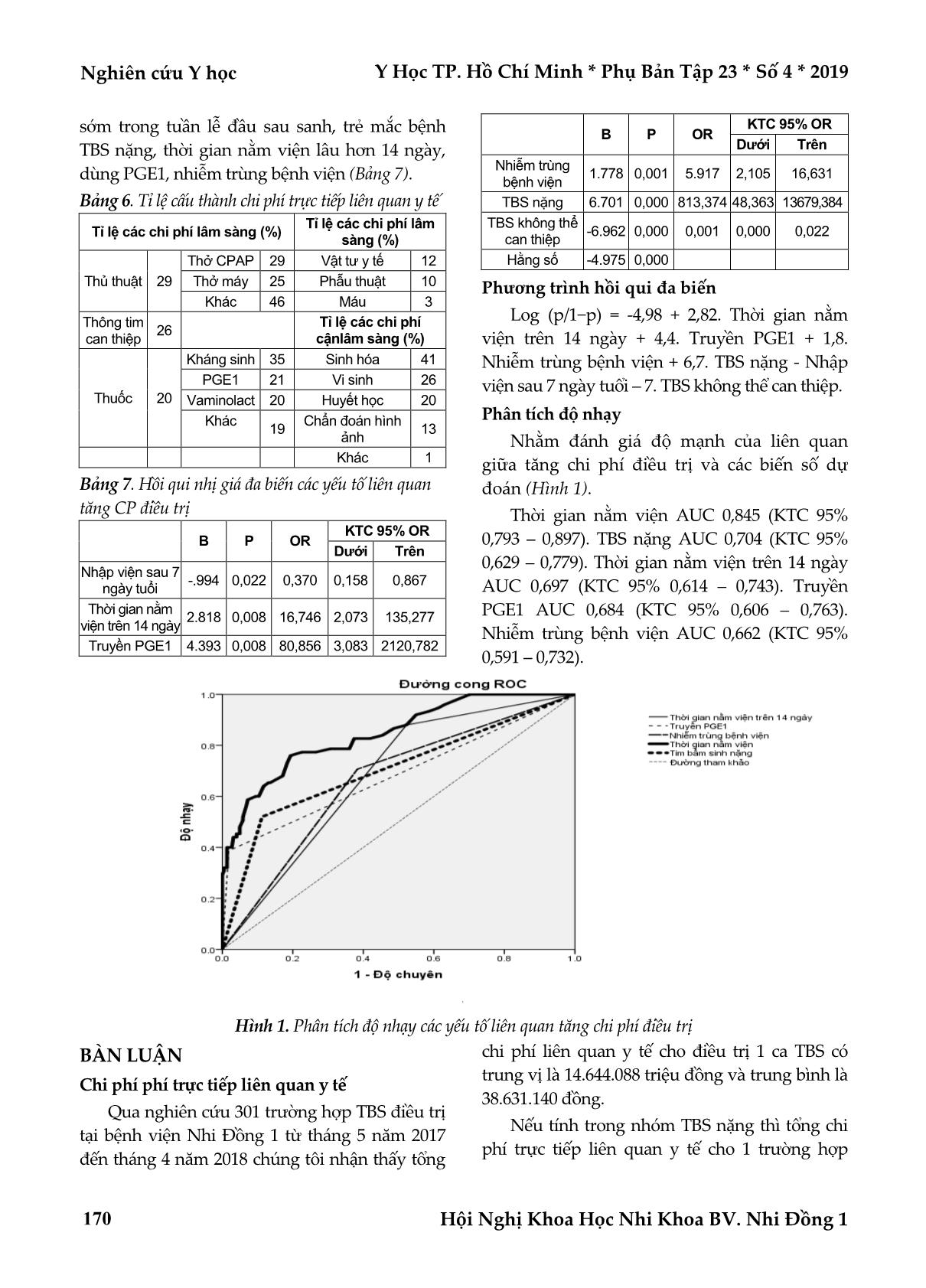
Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Nghiên cứu Y học Hội Nghị Khoa Học Nhi Khoa BV. Nhi Đồng 1 167 CHI PHÍ ĐIỀU TRỊ TIM BẨM SINH NẶNG Ở TRẺ SƠ SINH TẠI BỆNH VIỆN NHI ĐỒNG 1 NĂM 2017 – 2018 Võ Đức Trí*, Cam Ngọc Phượng**, Nguyễn Thanh Nguyên*** TÓM TẮT Đặt vấn đề và mục tiêu: Tim bẩm sinh (TBS) nặng ở trẻ sơ sinh là một dị tật nặng có tỉ lệ tử vong và chi phí điều trị cao. Tính toán chi phí điều trị, các yếu tố làm tăng chi phí điều trị giúp lượng hóa gánh nặng kinh tế đồng thời giúp đề ra biện pháp thích hợp làm giảm chi phí, tăng hiệu quả điều trị. Phương pháp nghiên cứu: Cắt ngang trên 301 trẻ sơ sinh mắc tim bẩm sinh nhập viện Nhi Đồng 1 từ 4/2017 – 4/2018. Kết quả: Tổng chi phí trực tiếp liên quan y tế cho 1 trường hợp TBS nặng ở trẻ sơ sinh được điều trị sống có trung vị là 92,3 triệu, 1 ca tử vong là 11,9 triệu và bệnh nặng xin về là 11,2 triệu đồng. Chi phí lâm sàng chiếm tỉ lệ cao nhất là 63,5%, kế đến là chi phí giường bệnh 24,3%, chi phí cận lâm sàng 12,2%. Các chi phí cho VTYT, y dụng cụ cho can thiệp tim mạch, giúp thở, PGE1, Albumin, xét nghiệm khí máu chiếm tỉ trọng cao. Phân tích đa biến cho thấy thời gian nằm viện kéo dài, nhiễm trùng bệnh viện, dùng PGE1, có can thiệp tim mạch là các yếu tố làm tăng chi phí. Kết luận: Tim bẩm sinh nặng ở trẻ sơ sinh có chi phí điều trị cao. Muốn giảm chi phí cần giảm thời gian nằm viện, kiểm soát nhiễm trùng bệnh viện, hợp lý hóa sử dụng PGE1 và can thiệp tim bẩm sinh. Từ khóa: chi phí điều trị trực tiếp, tim bẩm sinh nặng, trẻ sơ sinh ABSTRACT COST OF TREAMENT OF CRITICAL CONGENITAL HEART DISEASE IN NEWBORN AT CHIDREN HOSPITAL No 1 IN 2017 – 2018 Vo Duc Tri, Cam Ngoc Phuong, Nguyen Thanh Nguyen * Ho Chi Minh City Journal of Medicine * Supplement of Vol. 23 – No. 4 - 2019: 167 - 172 Objective: Critical congenital heart disease in a newborn is a severe malformation with high mortality and treatment costs. Calculating the cost of treatment, factors that increase treatment costs help quantify the economic burden while helping to devise appropriate measures to reduce costs and increase treatment effectiveness. Method: Cross-sectional on 301 newborns with congenital heart disease admitted to Children's Hospital 1 from 4/2017 - 4/2018. Results: The total medical direct costs for a severe case of CHD in newborns treated with median are 92.3 million, 1 death is 11.9 million and the serious disease is 11.2 million dong. The clinical cost accounted for the highest rate of 63.5%, followed by the cost of hospital beds 24.3%, the laboratory test cost of 12.2%. The costs for medical supplies, medical equipment for cardiovascular intervention, respiratory supporting, PGE1, Albumin, and blood gas testing account for a high proportion. Multivariate analysis showed prolonged hospital stay, hospital infection, PGE1 use, cardiovascular intervention are factors that increase costs. Conclusions: Critical congenital heart disease in newborns has high treatment costs. To reduce costs, it is necessary to reduce hospital stay, hospital infection control, rational use of PGE1 and congenital heart intervention. *Bệnh viện Nhi Đồng 1 ** Bệnh viện Hạnh Phúc *** Đại học Y khoa Phạm Ngọc Thạch Tác giả liên lạc: BSCK2. Võ Đức Trí ĐT: 0903615656 Email: voductri2000@gmail.com Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Hội Nghị Khoa Học Nhi Khoa BV. Nhi Đồng 1 168 Keywords: medical direct costs, critical congenital heart disease, newborn ĐẶT VẤN ĐỀ Tim bẩm sinh (TBS) nặng ở trẻ sơ sinh là dị tật bẩm sinh nặng có chi phí điều trị và tử vong cao. Tử vong do tim bẩm sinh nặng chiếm 71,4% tử vong di tật bẩm sinh ở trẻ sơ sinh(6). Nhiều y dụng cụ sử dụng trong điều trị TBS phải nhập ngoại, đắt tiền mà bảo hiểm y tế có thể chỉ thanh toán một phần đã và đang tạo cho thân nhân một gánh nặng kinh tế lớn, bất ngờ và bị động(7,6). Tại bệnh viện Nhi Đồng 1, chưa có số liệu báo cáo cụ thể chi phí và các yếutốgóp phần làm tăng chi phíđiều trị TBS nặng ở trẻ sơ sinh nên việc tư vấn, định hướng chiến lược điều trịcòn gặp khó khăn. Việc tính toán chi phí điều trị giúp nhà quản lý bệnh viện, bảo hiểm y tế (BHYT) có hoạch định chính sách phù hợp, cụ thể hóa sự hợp lý chi trả của BHYT, phần chi trả thêm của bệnh nhân; giúp bác sĩ điều trị có can thiệp điều trị với hiệu năng cao; giúp nhân lượng hóa gánh nặng kinh tế khi tham gia điều trị, chăm sóc. Mục tiêu nghiên cứu Xác định chi phí trực tiếp liên quan y tế và yếu tố liên quan tăng chi phí trong điều trị TBS ở trẻ sơ sinh tại bệnh viện Nhi Đồng 1 năm 2017 – 2018. ĐỐI TƯỢNG - PHƯƠNG PHÁP NGHIÊN CỨU Thiết kế nghiêncứu Nghiên cứu cắt ngang. Đối tượng nghiên cứu Tiêu chí đưa vào nghiên cứu Những trẻ sơ sinh được xác định TBS bằng siêu âm tim Doppler màu. Tiêu chí loạitrừ Không. Cỡ mẫu Với P = (P1 + P0)/2. Dùng phần mềm PS với P0=0,0626, P1=0,26(4,8), mức ý nghĩa l ... đoán xác định. Siêu âm tim do 2 bác sĩ thực hiện, trong đó có ít nhất một bác sĩ cột 1 của khoa tim mạch bệnh viện Nhi Đồng 1. Trẻ sẽ được thu thập thông tinh dịch tể học, lâm sàng, cận lâm sàng và chi phí điều trị theo bệnh án mẫu. Chi phí điều trị dựa vào bảng kê chi phí BV02 khi bệnh nhân xuất viện. Chi phí điều trị TBS gọi là cao khi vượt hơn tứ phân vị thứ 75(9). Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Nghiên cứu Y học Hội Nghị Khoa Học Nhi Khoa BV. Nhi Đồng 1 169 Phân tích và xử lý số liệu Chúng tôi tính cỡ mẫu bằng phần mềm PS và Statcal. Nhập liệu bằng Epi data 3.1. Quản lý tài liệu tham khảo bằng phần mềm Cross-reference. Xử lý bằng phần mềm Spss 23 và Stata 12. Thống kê mô tả tần số, phần trăm, trung bình, độ lệch chuẩn, trung vị, khoảng tứ phân vị (KTV). So sánh trung bình t – test độc lập, t – test từng cặp, phân tích phương sai, Mann Whitney cho 2 mẫu độc lập. Phân tích tương quan Pearson nhằm kiểm tra mối tương quan tuyến tính chặt chẻ giữa các biến độc lập và nhận diện vấn đề đa cộng tuyến (dựa vào giá trị sig tương quan giữa các biến độc lập nhỏ hơn 0,05 và giá trị tương quan Pearson lớn hơn 0,8) trước khi phân tích hồi qui đa biến. Y đức Nghiên cứu được Hội đồng Bệnh viện Nhi Đồng 1 số 2552/QĐ-BVNĐ 1 chấp thuận. KẾT QUẢ Đặc điểm chung nhóm bệnh tim bẩm sinh nặng Bảng 1. Đặc điểm chung nhóm bệnh tim bẩm sinh nặng Đặc điểm Tần số (%), trung bình (ĐLC), trung vị (KTV), n = 66 Giới tính (Nam) 44 (66,7%) Cân nặng lúc nhập viện (kg) 2,97 ± 0,52 Tuổi thai (tuần) 36,5 ± 1 Thời gian nằm viện (ngày) 15 (9 – 35) Tỉ lệ tử vong 19 (28,8%) ĐLC: độ lệch chuẩn; KTV: khoản tứ vị 25, 75 Bảng 2. Loại tim bẩm sinh nặng Loại TBS nặng Tần số Phần trăm Lưu lượng máu hệ thống phụ thuộc ống động mạch: 28 27,2 Hẹp van động mạch chủ nặng 2 3,0 Hẹp eo động mạch chủ nặng 3 4,5 Đứt đoạn cung động mạch chủ 7 10,6 Hội chứng thiểu sản tim trái 6 9,1 Lưu lượng máu lên phổi phụ thuộc ống động mạch: 30 45,4 Hoán vị đại động mạch 8 12,1 Hẹp van động mạch phổi nặng 2 3,0 Không lỗ van động mạch phổi 18 27,3 Tứ chứng Fallot kèm không lỗ van ĐMP 2 3,0 Loại TBS nặng Tần số Phần trăm Không phụ thuộc ống động mạch: 18 27,4 Bất thường hồi lưu tĩnh mạch phổi hoàn toàn 4 6,1 Bất thường Ebstein (van 3 lá đóng thấp) 6 9,1 Tứ chứng Fallot kèm không có van ĐMP 1 1,5 Khác (Tim 1 thất dạng thất trái, thất phải 2 đường ra, kênh nhĩ thất toàn phần dạng tim 1 thất) 7 10,6 Tổng 66 100 Bảng 3. Các phương pháp can thiệp Các phương pháp can thiệp Tần số (%), n = 66 Mổ tim hở 15 (22,7%) Đặt stent 14 (21,2%) Nong van 3 (4,5%) Chưa can thiệp 34 (52%) Tổng chi phí trực tiếp liên quan y tế Bảng 4. Tổng chi phí trực tiếp liên quan y tế. Đơn vị: triệu đồng (n=66) CP trực tiếp liên quan y tế Số trẻ mắc TBS nặng Tỉ lệ % Tổng CP 75,1(10,6– 130,9) 100 Lâm sàng 15,2 (5,4 – 56,3) 63,5 Cận lâm sàng 3 (1,7 – 12,3) 12,2 Giường bệnh 7,3 (3,4 – 16,2) 24,3 Những trường hợp có thông tim can thiệp thì chi phí phải trả cho y dụng cụ là 16,4% trong tổng chi phí trực tiếp liên quan y tế (Bảng 4). Bảng 5. So sánh khác biệt trung bình chi phí y tế 3 nhóm khỏi bệnh, tử vong và bệnh nặng xin về ở nhóm TBS nặng CP trực tiếp liên quan y tế Kết quả điều trị P k Sống (n=47) Tử vong (n=10) Bệnh nặng xin về (n=9) Tổng CP (triệu đồng) 92,4 (56,2–156) 11,9 (6,7–201,9) 11,2 (3,3– 39,5) 0,001 *: Trung vị và khoảng tứ phân vị thứ 25 & 75. k: kiểm định bằng test Kruskal Wallis Chi phí lâm sàng chiếm tỉ lệ cao nhất, kế đến là chi phí giường bệnh (Bảng 5). Có 3 chi phí cao nhất trong nhóm lâm sàng là chi phí thủ thuật, chi phí thông tim và chi phí thuốc. Trong chi phí cận lâm sàng, chi phí khí máu động mạch chiếm 45,7% trong chi phí sinh hóa. Trong chi phí chẩn đoán hình ảnh 75,4% chi phí cho siêu âm, còn lại cho X quang (Bảng 6). Kết quả phân tích hồi qui đa biến cho thấy những yếu tố làm tăng chi phí là trẻ nhập viện Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Hội Nghị Khoa Học Nhi Khoa BV. Nhi Đồng 1 170 sớm trong tuần lễ đầu sau sanh, trẻ mắc bệnh TBS nặng, thời gian nằm viện lâu hơn 14 ngày, dùng PGE1, nhiễm trùng bệnh viện (Bảng 7). Bảng 6. Tỉ lệ cấu thành chi phí trực tiếp liên quan y tế Tỉ lệ các chi phí lâm sàng (%) Tỉ lệ các chi phí lâm sàng (%) Thủ thuật 29 Thở CPAP 29 Vật tư y tế 12 Thở máy 25 Phẫu thuật 10 Khác 46 Máu 3 Thông tim can thiệp 26 Tỉ lệ các chi phí cậnlâm sàng (%) Thuốc 20 Kháng sinh 35 Sinh hóa 41 PGE1 21 Vi sinh 26 Vaminolact 20 Huyết học 20 Khác 19 Chẩn đoán hình ảnh 13 Khác 1 Bảng 7. Hồi qui nhị giá đa biến các yếu tố liên quan tăng CP điều trị B P OR KTC 95% OR Dưới Trên Nhập viện sau 7 ngày tuổi -.994 0,022 0,370 0,158 0,867 Thời gian nằm viện trên 14 ngày 2.818 0,008 16,746 2,073 135,277 Truyền PGE1 4.393 0,008 80,856 3,083 2120,782 B P OR KTC 95% OR Dưới Trên Nhiễm trùng bệnh viện 1.778 0,001 5.917 2,105 16,631 TBS nặng 6.701 0,000 813,374 48,363 13679,384 TBS không thể can thiệp -6.962 0,000 0,001 0,000 0,022 Hằng số -4.975 0,000 Phương trình hồi qui đa biến Log (p/1−p) = -4,98 + 2,82. Thời gian nằm viện trên 14 ngày + 4,4. Truyền PGE1 + 1,8. Nhiễm trùng bệnh viện + 6,7. TBS nặng - Nhập viện sau 7 ngày tuổi – 7. TBS không thể can thiệp. Phân tích độ nhạy Nhằm đánh giá độ mạnh của liên quan giữa tăng chi phí điều trị và các biến số dự đoán (Hình 1). Thời gian nằm viện AUC 0,845 (KTC 95% 0,793 – 0,897). TBS nặng AUC 0,704 (KTC 95% 0,629 – 0,779). Thời gian nằm viện trên 14 ngày AUC 0,697 (KTC 95% 0,614 – 0,743). Truyền PGE1 AUC 0,684 (KTC 95% 0,606 – 0,763). Nhiễm trùng bệnh viện AUC 0,662 (KTC 95% 0,591 – 0,732). Hình 1. Phân tích độ nhạy các yếu tố liên quan tăng chi phí điều trị BÀN LUẬN Chi phí phí trực tiếp liên quan y tế Qua nghiên cứu 301 trường hợp TBS điều trị tại bệnh viện Nhi Đồng 1 từ tháng 5 năm 2017 đến tháng 4 năm 2018 chúng tôi nhận thấy tổng chi phí liên quan y tế cho điều trị 1 ca TBS có trung vị là 14.644.088 triệu đồng và trung bình là 38.631.140 đồng. Nếu tính trong nhóm TBS nặng thì tổng chi phí trực tiếp liên quan y tế cho 1 trường hợp Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Nghiên cứu Y học Hội Nghị Khoa Học Nhi Khoa BV. Nhi Đồng 1 171 điều trị sống có trung vị là 92,3 triệu, 1 ca tử vong là 11,9 triệu và bệnh nặng xin về là 11,2 triệu. Chi phí điều trị cho một trường hợp trẻ sơ sinh mắc TBS nặng được cứu sống có trung vị cao gấp 19,6 lần trung vị chi phí điều trị cho 1 trẻ ở khoa HSSS, gấp 66,4 lần khi so sánh mức lương cơ bản năm 2018 và gấp 16,7 lần so thu nhập bình quân người lao động năm 2018 (5,5 triệu đồng/tháng)(2,4,11,13). Như vậy chi phí điều trị cho trẻ mắc TBS nặng thuộc hàng cao nhất trong nhóm bệnh sơ sinh và ngay trong nhóm trẻ em cần phẫu thuật tim. Đây thật sự là gánh nặng cho gia đình, bệnh viện và xã hội. Cấu thành chi phí trực tiếp liên quan y tế theo nhóm Chúng tôi nhận thấy trong cấu thành chi phí, chi phí lâm sàng chiếm tỉ lệ cao nhất là 63,5%, kế đến là chi phí giường bệnh 24,3%, chi phí cận lâm sàng với tỉ lệ 12,2%. Trong chi phí lâm sàng chi phí vật tư y tế chiếm tỉ lệ cao nhất là 38% (12% cho VTYT, 26% cho y dụng cụ trong thông tim can thiệp), kế đến chi phí thủ thuật 29%, chi phí thuốc 20%. Do đó muốn giảm chi phí điều trị cần giảm chi phí sử dụng VTYT như lựa chọn đúng chiến lược phẫu thuật, ưu tiên sử dụng dụng cụ sản xuất trong nước, nếu phải chọn mua các vật tư y tế tiêu hao nhập ngoại: giảm trung gian, đấu thầu tốt, sử dụng vật liệu tự thân (rẻ tiền, sẵn có, giảm nhiễm trùng, giảm sử dụng chống đông, giảm đào thải) hơn mảnh ghép nhân tạo, nên làm giảm chi phí(12). Việc sử dụng VTYT tiêu hao khác nên theo qui trình chuẩn nhằm tránh lảng phí, có qui trình tái sử dụng lại nếu có bằng chứng tốt. Chi phí thủ thuật cao hàng thứ 2 trong chi phí lâm sàng trong đó chi phí thở CPAP và thở máy chiếm tỉ trọng cao. Do đó để cắt giảm chi phí lâm sàng cần cắt giảm chi phí thở máy, CPAP. Những chỉ định thở máy, CPAP do viêm phổi, nhiễm trùng huyết, biến chứng suy hô hấp do TBS nặng. Do đó công tác phòng chống nhiễm trùng, nhập viện đúng thời điểm, giảm thời gian lưu trú ở bệnh viện chờ xét nghiệm, chẩn đoán, phẫu thuật làm tăng nguy cơ nhiễm trùng, làm tăng chi phí điều trị. Chi phí thuốc cao hàng thứ 3 trong chi phí lâm sàng với tỉ lệ 20%. Trong đó cao nhất là kháng sinh, kế đến PGE1, Vaminolact và Albumin. Về sử dụng kháng sinh trị nhiễm khuẩn bệnh viện đa kháng thuốc, chi phí cao đặt ra một số biện pháp giúp giảm chi phí: chẩn đoán tiền sản đúng, phối hợp sản nhi lên kế hoạch can thiệp ngay sau sanh tránh trẻ nhập viện do biến chứng nhiễm trùng, suy hô hấp nặng, phòng chống nhiễm trùng, giảm thời gian lưu trú tại bệnh viện, huấn luyện đào tạo nhân viên làm tăng kỹ năng chăm sóc, giảm biến chứng, tuân thủ điều trị theo phác đồ trong việc lựa chọn, đấu thầu, chỉ định kháng sinh đắt tiền. Việc sử dụng PGE1 trong nghiên cứu chúng tôi góp tỉ trọng lớn trong chi phí lâm sàng. Việc giảm sử dụng có thể thực hiện với các biện pháp sau: Giảm thời gian dùng PGE1 trước can thiệp tim bằng cách rút ngắn thời gian có chẩn đoán, thời gian từ lúc chẩn đoán đến lúc có kết quả lên lịch phẫu thuật, thời gian từ lúc có lịch phẫu thuật đến lúc có máy thở; nhập viện đúng thời điểm; chẩn đoán tiền sản chính xác. Việc sử dụng Vaminolact trong nuôi ăn tĩnh mạch toàn phần có thể giảm nếu như bệnh nhân ăn được qua tiêu hóa càng nhanh. Kết quả này đạt được nếu như giảm được nhiễm trùng nặng, bệnh nhân nhập viện đúng thời điểm, giảm biến chứng phẫu thuật (xuất huyết, nhiễm trùng) mới có thể chỉ định ăn qua tiêu hóa sớm. Cuối cùng trong cấu thành chi phí lâm sàng, việc chỉ định albumin trong hồi sức tim mạch hậu phẫu đóng góp tỉ trọng cao trong chi phí. Phân tích gộp cho thấy không có sự cải thiện tỉ lệ tử vong ở bệnh nhân dùng dung dịch cao phân tử so dung dịch điện giải(10). Việc sử dụng albumin không có bằng chứng có lợi giúp cải thiện tử vong, chi phí sử dụng lại cao, có dung dịch khác thay thế rẻ tiền, an toàn do đó khuyến cáo giảm sử dụng albumin là hợp lý. Trong nghiên cứu chúng tôi, phẫu thuật tim hở có chạy tuần hoàn ngoài cơ thể Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 4 * 2019 Hội Nghị Khoa Học Nhi Khoa BV. Nhi Đồng 1 172 lâu gây thất thoát dịch, giảm tiền tải và phù mô kẻ phổi nên chỉ định dùng albumin. Do đó cần rút ngắn thời gian tuần hoàn ngoài cơ thể bằng cải thiện kỹ thuật mổ. Chi phí cận lâm sàng trong đó chiếm tỉ trọng cao là khí máu (45,7%). Những trẻ sơ sinh mắc bệnh tim đặc biệt là TBS nặng, kèm suy hô hấp nặng thì xét nghiệm khí máu là cần thiết trong can thiệp điều trị. Tuy nhiên xét nghiệm này có giá cao gấp 10 lần xét nghiệm máu thông thường, thực hiện nhiều lần gây đau, mất máu, nhiễm trùng tất cả làm tăng chi phí. Do đó cần có phác đồ chuẩn qui định cụ thể tần suất, khi nào cần lấy đặc biệt trong những trường hợp nặng, tiền phẫu. Những theo dõi thay thế ít xâm lấn, rẻ tiền thay thế cần nghiên cứu, áp dụng không chỉ cho khí máu mà các xét nghiệm khác như siêu âm, X quang, đường huyết. Điều này cũng phù hợp khuyến cáo của tác giả Andrew H Smith(12). Các yếu tố ảnh hưởng chi phí điều trị TBS Kết quả phân tích hồi qui tuyến tính đa biến cho thấy các yếu tố độc lập liên quan tăng chi phí điều trị là thời gian nằm viện kéo dài, biến chứng nhiễm trùng bệnh viện, truyền PGE1, TBS nặng. Các yếu tố làm giảm chi phí là không can thiệp tim mạch ở trẻ sơ sinh mắc TBS, trẻ nhập viện khi tuổi càng lớn. Tác giả Pasquali và cộng sự nhận thấy chi phí điều trị TBS cao ở dị tật TBS phức tạp, cần nhiều lần phẫu thuật, thủ thuật, thời gian nằm viện kéo dài, tỉ lệ biến chứng cao và sử dụng ECMO(5,8,9). Như vậy muốn giảm chi phí điều trị thì cần có biện pháp nhằm rút ngắn thời gian nằm viện, giảm nhiễm trùng, giảm tỉ lệ dùng PGE1, chỉ định chính xác can thiệp tim mạch trên trẻ mắc TBS nặng. Đây là thách thức của khoa, bệnh viện và cả hệ thống y tế. KẾT LUẬN Tim bẩm sinh nặng ở trẻ sơ sinh có chi phí điều trị cao. Yếu tố liên quan tăng chi phí điều trị tim bẩm sinh là thời gian nằm viện kéo dài, biến chứng nhiễm trùng bệnh viện, truyền PGE1, TBS nặng. Muốn giảm chi phí cần giảm thời gian nằm viện, kiểm soát nhiễm trùng bệnh viện, hợp lý hóa sử dụng PGE1 và can thiệp tim bẩm sinh. TÀI LIỆU THAM KHẢO 1. Abou-Taleb A, et al (2017) "Clinical profile of cyanotic congenital heart disease in neonatal intensive care unit at Sohag University Hospital, Upper Egypt". Egyptian Journal of Medical Human Genetics, 18(1):47-51. 2. Belli P, et al (1998). Handbook on economic analysis of investment operations. DC: World Bank, Washington. 3. CDC (2015). “Facts about Critical Congenital Heart Defects”. URL: https://www.cdc.gov/ncbddd/heartdefects/cchd-facts.html. 4. Chính phủ (2018) Quy định mức lương cơ sở đối với cán bộ, công chức, viên chức và lực lượng vũ trang. Nghị định 72/2018/NĐ-CP. 5. Faraoni D, et al (2016). "Overall Hospital Cost Estimates in Children with Congenital Heart Disease: Analysis of the 2012 Kid's Inpatient Database". Pediatr Cardiol, 37(1):37-43. 6. Ngô Ngọc Quang Minh (2016). Tổng Kết Hoạt Động Bệnh Viện Nhi Đồng 1 7. Nguyễn Ngọc Cường (2017). Chi phí điều trị trên bệnh nhân phẫu thuật tim tại bệnh viện Nhi Đồng 1 từ 07/2016 đến 01/2017. Luận văn tốt nghiệp Bác sĩ Chuyên khoa 2, Khoa y tế công cộng, Trường Đại Học y khoa Phạm Ngọc Thạch 8. Nguyễn Thị Thanh Hương, Vũ Minh Phúc (2010). "Đặc điểm bệnh lý tim bẩm sinh ở trẻ sơ sinh bệnh viện Nhi Đồng 1". Y học Thành phố Hồ Chí Minh, 14(1):90 - 98. 9. Pasquali SK, et al (2011) "Center variation in hospital costs for patients undergoing congenital heart surgery". Circ Cardiovasc Qual Outcomes, 4(3):306-12. 10. Pasquali SK, et al (2014). "Variation in Congenital Heart Surgery Costs Across Hospitals". Pediatrics, 133(3):e553-e560. 11. Perel P, Roberts I, Ker K (2013). "Colloids versus crystalloids for fluid resuscitation in critically ill patients". Cochrane Database Syst Rev, 2:Cd000567. 12. Smith AH, et al (2014). "Trends in resource utilization associated with the inpatient treatment of neonatal congenital heart disease". Congenit Heart Dis, 9(2):96-105. 13. Tăng Chí Thượng (2011). Đánh giá kết quả điều trị và chi phí hiệu quả khoa Săn Sóc Tăng Cường Sơ Sinh bệnh viện Nhi Đồng I thành phố Hồ Chí Minh. Luận án Tiến sĩ Y học Bộ Môn Nhi, Trường Đại Học y Dược Thành Phố Hồ Chí Minh. Ngày nhận bài báo: 20/07/2019 Ngày phản biện nhận xét bài báo: 30/07/2019 Ngày bài báo được đăng: 05/09/2019
File đính kèm:
 chi_phi_dieu_tri_tim_bam_sinh_nang_o_tre_so_sinh_tai_benh_vi.pdf
chi_phi_dieu_tri_tim_bam_sinh_nang_o_tre_so_sinh_tai_benh_vi.pdf

