Các yếu tố liên quan của viêm ruột thừa cấp có biến chứng ở trẻ em
Mục tiêu: Nhằm xác định mối liên quan của một số yếu tố lâm sàng, cận lâm sàng với biến chứng ruột
thừa viêm cấp ở trẻ em.
Đối tượng, phương pháp: 120 bệnh nhi được chẩn đoán viêm ruột thừa cấp dựa vào đặc điểm lâm
sàng, xét nghiệm (số lượng bạch cầu máu) và kết quả siêu âm. Bệnh nhân được chỉ định phẫu thuật cắt
ruột thừa. Đánh giá kết quả giải phẫu bệnh đại thể trong lúc phẫu thuật bao gồm: ruột thừa viêm hoặc ruột
thừa viêm có biến chứng. So sánh các yếu tố lâm sàng, cận lâm sàng giữa 2 nhóm viêm ruột thừa có và
không có biến chứng để tìm ra các yếu tố liên quan.
Kết quả: Các yếu tố lâm sàng, cận lâm sàng liên quan đến biến chứng viêm ruột thừa cấp ở trẻ em là:
tuổi ≤ 5, dùng thuốc trước khi vào viện (hạ sốt, giảm đau, kháng sinh), thời gian từ lúc khởi phát triệu chứng
đến lúc vào viện ≥ 24 giờ, số lượng bạch cầu > 15×109/L , có sỏi phân ruột thừa (p < 0,05). Không có mối
liên quan giữa giới tính, địa dư, vị trí ruột thừa với biến chứng viêm ruột thừa cấp ở trẻ em (p > 0,05).
Kết luận: Chẩn đoán viêm ruột thừa ở trẻ em cần kết hợp triệu chứng lâm sàng, xét nghiệm và siêu âm
bụng, nhất là những trường hợp biểu hiện lâm sàng không điển hình. Cần chẩn đoán sớm, nhất là ở trẻ nhỏ
nhằm giảm tỉ lệ viêm ruột thừa có biến chứng.

Trang 1

Trang 2

Trang 3
Trang 4

Trang 5

Trang 6

Trang 7
Tóm tắt nội dung tài liệu: Các yếu tố liên quan của viêm ruột thừa cấp có biến chứng ở trẻ em

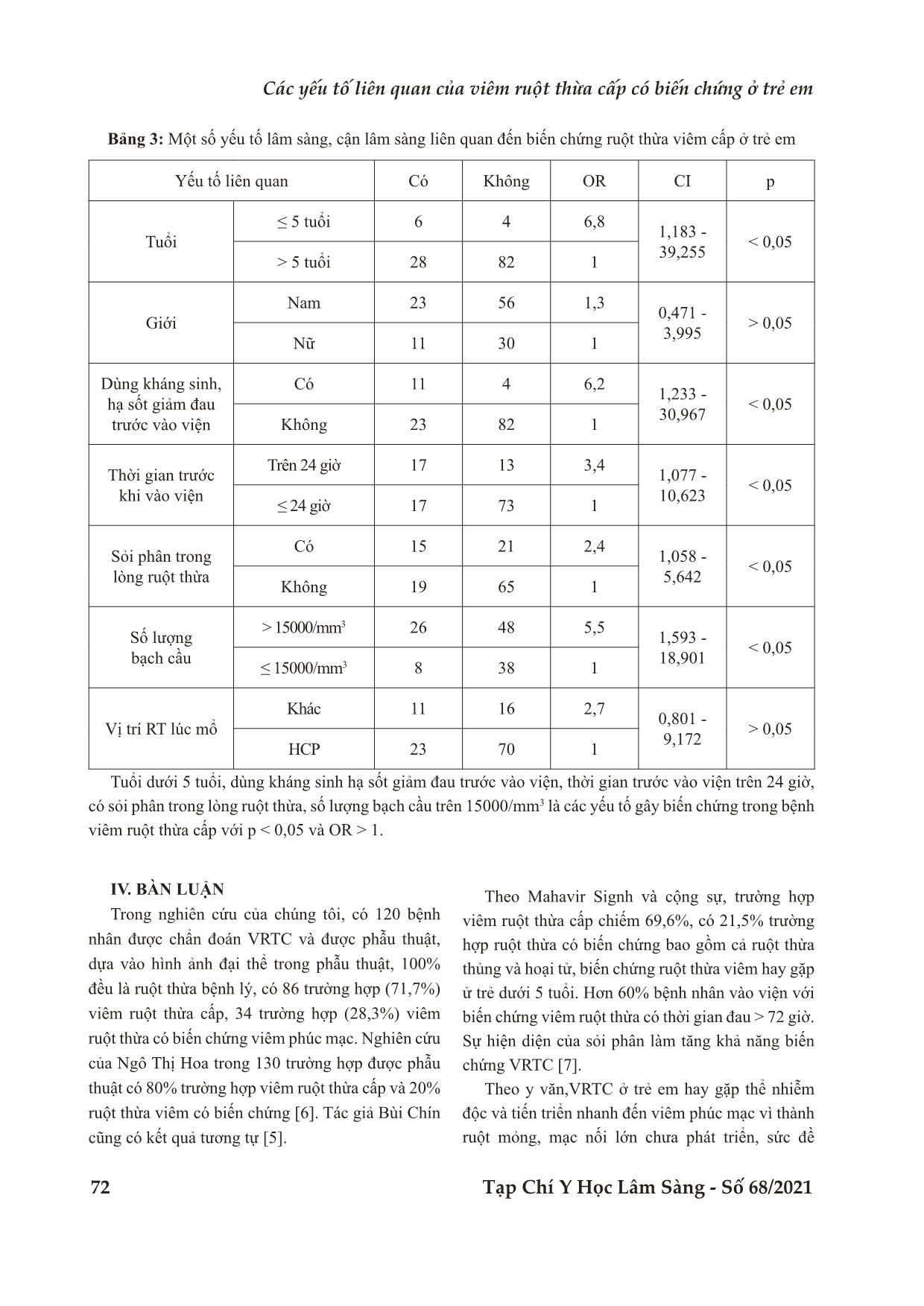
Bệnh viện Trung ương Huế Tạp Chí Y Học Lâm Sàng - Số 68/2021 69 Nghiên cứu CÁC YẾU TỐ LIÊN QUAN CỦA VIÊM RUỘT THỪA CẤP CÓ BIẾN CHỨNG Ở TRẺ EM Hồ Hữu Thiện1* DOI: 10.38103/jcmhch.2021.68.10 TÓM TẮT Mục tiêu: Nhằm xác định mối liên quan của một số yếu tố lâm sàng, cận lâm sàng với biến chứng ruột thừa viêm cấp ở trẻ em. Đối tượng, phương pháp: 120 bệnh nhi được chẩn đoán viêm ruột thừa cấp dựa vào đặc điểm lâm sàng, xét nghiệm (số lượng bạch cầu máu) và kết quả siêu âm. Bệnh nhân được chỉ định phẫu thuật cắt ruột thừa. Đánh giá kết quả giải phẫu bệnh đại thể trong lúc phẫu thuật bao gồm: ruột thừa viêm hoặc ruột thừa viêm có biến chứng. So sánh các yếu tố lâm sàng, cận lâm sàng giữa 2 nhóm viêm ruột thừa có và không có biến chứng để tìm ra các yếu tố liên quan. Kết quả: Các yếu tố lâm sàng, cận lâm sàng liên quan đến biến chứng viêm ruột thừa cấp ở trẻ em là: tuổi ≤ 5, dùng thuốc trước khi vào viện (hạ sốt, giảm đau, kháng sinh), thời gian từ lúc khởi phát triệu chứng đến lúc vào viện ≥ 24 giờ, số lượng bạch cầu > 15×109/L , có sỏi phân ruột thừa (p < 0,05). Không có mối liên quan giữa giới tính, địa dư, vị trí ruột thừa với biến chứng viêm ruột thừa cấp ở trẻ em (p > 0,05). Kết luận: Chẩn đoán viêm ruột thừa ở trẻ em cần kết hợp triệu chứng lâm sàng, xét nghiệm và siêu âm bụng, nhất là những trường hợp biểu hiện lâm sàng không điển hình. Cần chẩn đoán sớm, nhất là ở trẻ nhỏ nhằm giảm tỉ lệ viêm ruột thừa có biến chứng. Từ khóa: Ruột thừa viêm, trẻ em, biến chứng, yếu tố liên quan ABTRACT RELATED FACTORS OF ACUTE COMPLICATED APPENDICITIS IN CHILDREN Ho Huu Thien1* Objectives: To determine the relationship of some clinical and subclinical factors with acute complicated appendicitis in children. Methods: A total 120 pediatric patients who diagnosed with acute appendicitis based on clinical characteristics, laboratory tests (white blood cell count) and ultrasound results underwent appendectomy. The operative findings were determined as: uncomplicated appendicitis and complicated appendicitis. Clinical and subclinical factors were compared between the two groups of complicated and uncomplicated appendicitis to find the related factors. Results: Related factors of acute complicated appendicitis in children were: age ≤ 5, taking the drug before admission (antipyretic, analgesic, antibiotic), time from onset to hospital admission ≥ 24 hours, WBC count> 15 × 109 / L, with appendic stool stones. The relationship between sex, geography, appendix location and complicated appendicitis were not significant. 1Bệnh viện Trung ương Huế - Ngày nhận bài (Received): 02/3/2021; Ngày phản biện (Revised): 06/4/2021; - Ngày đăng bài (Accepted): 27/4/2021 - Người phản hồi (Corresponding author): Hồ Hữu Thiện - Email: thientrangduc@hotmail.com; SĐT: 0905130430 Bệnh viện Trung ương Huế 70 Tạp Chí Y Học Lâm Sàng - Số 68/2021 I. ĐẶT VẤN ĐỀ Viêm ruột thừa cấp là cấp cứu hay gặp nhất trong bệnh lý bụng ngoại khoa ở trẻ em, chiếm khoảng 20-30% trường hợp trẻ nhập viện vì đau bụng cấp [1]. Chẩn đoán viêm ruột thừa ở trẻ em đặc biệt là trẻ nhỏ thường khó hơn ở người lớn. Do ở trẻ em có các triệu chứng lâm sàng rất đa dạng, phức tạp, thay đổi theo từng lứa tuổi, từng bệnh nhi, các rối loạn về đường tiêu hóa rất hay gặp nên dễ chẩn đoán nhầm với nhiều bệnh khác. Ngày nay, tuy đã có sự hiểu biết đầy đủ hơn về sinh bệnh học, tích lũy về kinh nghiệm khám lâm sàng và tiến bộ về các biện pháp hỗ trợ cho chẩn đoán cũng như điều trị, tỉ lệ chẩn đoán viêm ruột thừa muộn còn cao được ghi nhận trong nhiều nghiên cứu trong và ngoài nước. Chẩn đoán muộn kéo dài thời gian nằm viện trung bình (6 ngày với 3 ngày), tăng tỉ lệ ruột thừa vỡ mủ (74% với 29%) và tăng tỉ lệ biến chứng (28% với 10%) [2]. Nghiên cứu của Reynolds cho thấy có 7% bệnh nhân viêm ruột thừa cấp không được chẩn đoán sớm, dẫn đến gia tăng tỉ lệ ruột thừa vỡ mủ từ 28,0% ở nhóm bệnh nhân chẩn đoán sớm và lên đến 50% ở nhóm bệnh nhân chẩn đoán muộn [3]. Tại bệnh viện Nhi Trung ương, theo nghiên cứu của Phùng Đức Toàn từ 1/2009 đến 6/2010 có 143 bệnh nhân viêm phúc mạc ruột thừa [4]. Tỉ lệ này là 21,1% ở bệnh viện Trung ương Huế, theo nghiên cứu của Bùi Chín, với 23/109 trường hợp trẻ viêm ruột thừa, trong đó có 21 trường hợp viêm phúc mạc khu trú, 1 trường hợp viêm phúc mạc toàn thể và 1 trường hợp abcess vỡ [5]. Chẩn đoán xác định viêm ruột thừa cấp thường dựa vào kết quả sau phẫu thuật và xét nghiệm giải phẫu bệnh. Hiện nay, chẩn đoán chính xác ruột thừa viêm đã được cải thiện qua việc áp dụng một số xét nghiệm như bạch cầu và CRP trong máu, siêu âm bụng và chụp cắt lớp vi tính, nhưng chưa có phương pháp chẩn đoán trước mổ nào đem lại kết quả chắc chắn. Vì vậy, việc chẩn đoán sớm viêm ruột thừa để có thái độ xử trí đúng đắn vẫn còn là một thách thức rất lớn. Chúng tôi tiến hành nghiên cứu đề tài này nhằm xác định mối liên quan của ... near 7.5MHz để quan sát ruột thừa. - Các biến số về kết quả giải phẫu bệnh ruột thừa: + Viêm ruột thừa cấp: Dựa vào kết quả khi phẫu thuật với hình ảnh đại thể ruột thừa bị viêm xung huyết, ruột thừa nung mủ chưa vỡ và trong ổ bụng chỉ thấy tổn thương của ruột thừa mà không có tổn thương của các cơ quan khác. + Viêm ruột thừa cấp có biến chứng: Dựa vào kết quả khi phẫu thuật với hình ảnh đại thể ruột thừa viêm có tình trạng viêm phúc mạc khu trú hay toàn thể. Hình ảnh đại thể ruột thừa: + Ruột thừa viêm xung huyết: cương tụ các mạch máu dưới thanh mạc, thâm nhập viêm lớp dưới niêm mạc, chưa có phản ứng của phúc mạc. + Ruột thừa viêm nung mủ: ruột thừa sưng to, cương màu đỏ thẫm, phù nề, thành dày, trên bề mặt ruột thừa có ít giả mạc, đôi khi có các nốt mủ, trong lòng ruột thừa có mủ. Ổ phúc mạc có nước trong xuất tiết. + Viêm ruột thừa hoại tử: ruột thừa màu xanh ngà, điểm những mảng thối rữa màu đen, các lớp của thành ruột thừa bị hủy hoại nặng, trong ổ phúc mạc có dịch đục, thối do vi khuẩn yếm khí phát triển. + Ruột thừa thủng: trong ổ bụng có mủ, thành ruột viêm đỏ, có nhiều giả mạc bao bọc. Ruột thừa mất tính liên tục, bị thủng ở bất kỳ vị trí nào. Có thể viêm màng bụng trong ruột thừa hoại thư, ổ bụng có dịch đục lờ lờ không thành mủ, thối, quanh chỗ ruột thừa bị thủng có giả mạc màu lá cây chết xanh đen. 2.3. Phân tích và xử lý số liệu - Tiến hành thu thập thông tin theo bộ câu hỏi có sẵn. - Xử lý số liệu bằng phương pháp thống kê y học có sử dụng phần mềm SPSS 20 (Statistical Package for the Social Sciences). 2.4. Đạo đức nghiên cứu Nghiên cứu này thực hiện dựa trên thăm khám lâm sàng và làm xét nghiệm thường quy (công thức máu và siêu âm bụng). Bố mẹ trẻ được cung cấp thông tin đầy đủ và ký vào bản đồng thuận phẫu thuật khi có chỉ định. Qui trình điều trị (phẫu thuật) đúng theo hướng dẫn của Bộ Y tế và không phát sinh chi phí bất thường nào cho gia đình bệnh nhi trong quá trình thực hiện nghiên cứu này. III. KẾT QUẢ 3.1. Đặc điểm chung Bảng 1: Phân bố bệnh theo tuổi và giới n % Tuổi ≤ 5 10 8,3 6 - 10 66 55,0 11 - 15 44 36,7 Tổng 120 100 X ± SD (năm) 9,6 ± 3,1 Giới Nam 79 65,8 Nữ 41 34,2 Tuổi nhỏ nhất là 4 tuổi, lớn nhất là 15 tuổi, tuổi trung bình là 9,6 ± 3,1. Đa số bệnh nhân VRTC thuộc nhóm > 5 tuổi (91,7%). VRTC ở trẻ nam cao hơn nữ, tỷ lệ nam / nữ=1,9 / 1. Bảng 2: Chẩn đoán sau phẫu thuật Chẩn đoán sau phẫu thuật Tổng n % Có biến chứng 34 28,3 Không biến chứng 86 71,7 Tổng 120 100 Có 34/120 trẻ có biến chứng VRTC (28,3%). 3.2. Một số yếu tố lâm sàng, cận lâm sàng liên quan đến biến chứng ruột thừa viêm cấp ở trẻ em Bệnh viện Trung ương Huế 72 Tạp Chí Y Học Lâm Sàng - Số 68/2021 Bảng 3: Một số yếu tố lâm sàng, cận lâm sàng liên quan đến biến chứng ruột thừa viêm cấp ở trẻ em Yếu tố liên quan Có Không OR CI p Tuổi ≤ 5 tuổi 6 4 6,8 1,183 - 39,255 < 0,05 > 5 tuổi 28 82 1 Giới Nam 23 56 1,3 0,471 - 3,995 > 0,05 Nữ 11 30 1 Dùng kháng sinh, hạ sốt giảm đau trước vào viện Có 11 4 6,2 1,233 - 30,967 < 0,05 Không 23 82 1 Thời gian trước khi vào viện Trên 24 giờ 17 13 3,4 1,077 - 10,623 < 0,05 ≤ 24 giờ 17 73 1 Sỏi phân trong lòng ruột thừa Có 15 21 2,4 1,058 - 5,642 < 0,05 Không 19 65 1 Số lượng bạch cầu > 15000/mm3 26 48 5,5 1,593 - 18,901 < 0,05 ≤ 15000/mm3 8 38 1 Vị trí RT lúc mổ Khác 11 16 2,7 0,801 - 9,172 > 0,05 HCP 23 70 1 Tuổi dưới 5 tuổi, dùng kháng sinh hạ sốt giảm đau trước vào viện, thời gian trước vào viện trên 24 giờ, có sỏi phân trong lòng ruột thừa, số lượng bạch cầu trên 15000/mm3 là các yếu tố gây biến chứng trong bệnh viêm ruột thừa cấp với p 1. IV. BÀN LUẬN Trong nghiên cứu của chúng tôi, có 120 bệnh nhân được chẩn đoán VRTC và được phẫu thuật, dựa vào hình ảnh đại thể trong phẫu thuật, 100% đều là ruột thừa bệnh lý, có 86 trường hợp (71,7%) viêm ruột thừa cấp, 34 trường hợp (28,3%) viêm ruột thừa có biến chứng viêm phúc mạc. Nghiên cứu của Ngô Thị Hoa trong 130 trường hợp được phẫu thuật có 80% trường hợp viêm ruột thừa cấp và 20% ruột thừa viêm có biến chứng [6]. Tác giả Bùi Chín cũng có kết quả tương tự [5]. Theo Mahavir Signh và cộng sự, trường hợp viêm ruột thừa cấp chiếm 69,6%, có 21,5% trường hợp ruột thừa có biến chứng bao gồm cả ruột thừa thủng và hoại tử, biến chứng ruột thừa viêm hay gặp ử trẻ dưới 5 tuổi. Hơn 60% bệnh nhân vào viện với biến chứng viêm ruột thừa có thời gian đau > 72 giờ. Sự hiện diện của sỏi phân làm tăng khả năng biến chứng VRTC [7]. Theo y văn,VRTC ở trẻ em hay gặp thể nhiễm độc và tiến triển nhanh đến viêm phúc mạc vì thành ruột mỏng, mạc nối lớn chưa phát triển, sức đề Các yếu tố liên quan của viêm ruột thừa cấp có biến chứng ở trẻ em Bệnh viện Trung ương Huế Tạp Chí Y Học Lâm Sàng - Số 68/2021 73 kháng kém, chẩn đoán muộn thường do khó khám và các triệu chứng không rõ ràng, dễ nhầm lẫn với bệnh khác [8]. Như vậy vấn đề quan trọng là làm sao để chẩn đoán sớm VRTC và can thiệp kịp thời để làm giảm tỷ lệ biến chứng của ruột thừa viêm. Vì vậy, chúng tôi cũng nghiên cứu tìm hiểu các yếu tố có liên quan đến biến chứng của VRTC. - Liên quan giữa tuổi và biến chứng VRTC ở trẻ em Viêm ruột thừa là một bệnh lý ngoại khoa cấp cứu rất thường gặp trong nhi khoa, theo nhiều tài liệu, phần lớn VRTC ở trẻ dưới 3 tuổi được chẩn đoán trễ do trẻ hạn chế khả năng truyền đạt, không xác định được điểm đau, bệnh cảnh lâm sàng mơ hồ và thường được điều trị trước. Tỷ lệ mắc VRTC thấp khiến bác sĩ lâm sàng dễ bỏ sót trong chẩn đoán; mạc treo ruột phát triển chưa hoàn toàn, thành ruột mỏng dẫn đến sự tiến triển nhanh của biến chứng. Trẻ dưới 1 tuổi thường chỉ chẩn đoán được ở giai đoạn viêm phúc mạc, từ 1 – 3 tuổi, tỷ lệ viêm phúc mạc 50% [8]. Trong nghiên cứu của chúng tôi cho thấy mặc dù VRTC ít gặp ở nhóm ≤ 5 tuổi (8,3%), nhưng nguy cơ biến chứng ruột thừa viêm tăng gấp 6,8 lần so với nhóm > 5 tuổi, sự khác biệt có ý nghĩa thống kê p < 0,05. Tác giả Martin Salo nghiên cứu trên 122 bệnh nhi < 15 tuổi cũng cho kết quả nhóm tuổi < 4 có tỷ lệ gặp biến chứng VRTC cao hơn [9]. Nghiên cứu của Nguyễn Hữu Chí và cộng sự thực hiện trên 40 trẻ dưới 3 tuổi cho thấy tỷ lệ viêm ruột thừa có biến chứng chiếm đến 80% [10]. Theo Ngô Thị Hoa, nguy cơ gặp biến chứng của VRTC ở trẻ ≤ 5 tuổi cao gấp 13,2 lần trẻ > 5 tuổi [6]. Nghiên cứu của Mahavir Signh [7], biến chứng ruột thừa viêm hay gặp ử trẻ dưới 5 tuổi (p < 0,05). - Liên quan giữa dùng thuốc và biến chứng VRTC ở trẻ em Trong nghiên cứu của chúng tôi, trẻ dùng thuốc kháng sinh, giảm đau hạ sốt trước khi vào viện có nguy cơ biến chứng cao hơn 6,2 lần trẻ chưa dùng thuốc (p < 0,05). Trong nghiên cứu của Ngô Thị Hoa, có 56,2% trẻ có dùng thuốc trước khi vào viện và trẻ có dùng thuốc kháng sinh, hạ sốt,giảm đau, chống nôn có tỷ lệ bị biến chứng VRTC cao hơn [6]. Đối với những bệnh lý cần can thiệp ngoại khoa như VRTC, việc tự điều trị tại nhà không thể giải quyết được căn nguyên, mà còn làm giảm nhẹ triệu chứng, trì hoãn thời gian nhập viện, làm mất đi khoảng thời gian vàng để chẩn đoán sớm VRTC, làm tăng khả năng xảy ra biến chứng xảy ở trẻ. - Liên quan giữa thời gian khởi bệnh và biến chứng VRTC ở trẻ em Theo y văn, quá trình ruột thừa viêm diễn tiến sẽ gây thuyên tắc mạch tĩnh mạch và thiếu máu động mạch, bờ tự do là nơi có sự cung cấp máu ít nhất, các diện nhồi máu sẽ xuất hiện, kết hợp với sự căng giãn khi vi khuẩn xâm nhập, sự nhồi máu sẽ tiếp diễn gây thủng ruột thừa. Vì vậy, thời gian khởi bệnh kéo dài, làm trì hoãn chẩn đoán và điều trị đã được chứng minh là yếu tố liên quan đến biến chứng của VRTC. Kết quả nghiên cứu của chúng tôi cho thấy thời gian từ khi khởi bệnh đến khi vào viện trên 24 giờ làm khả năng bị biến chứng tăng gấp 3,4 lần so với thời gian khởi bệnh dưới 24 giờ, sự khác biệt này có ý nghĩa thống kê. Nghiên cứu của Ngô Thị Hoa [6] cũng có kết quả tương tự với thời gian vào viện muộn sau 24 giờ là yếu tố nguy cơ gây biến chứng cao gấp 4,9 lần. Nghiên cứu của Singh Mahavir cũng có kết quả tương tự [7]. Ở trẻ 5-12 tuổi, tỉ lệ ruột thừa vỡ mủ là 7% ở trẻ được chẩn đoán trước 24 giờ, 38% ở trẻ được chẩn đoán trong khoảng 24 – 48 giờ và 98% ở trẻ chẩn đoán sau 48 giờ là kết quả nghiên cứu của Marzuillo P và cộng sự [11]. Nghiên cứu của Virmani và cộng sự cho thấy tỉ lệ VRTC có biến chứng ở nhóm có thời gian khởi bệnh 48 giờ lần lượt là 3,5%, 20,4% và 28,3% [12]. Nghiên cứu của Mahavir Singh và cộng sự cho thấy số lượng bệnh nhân vỡ mủ hay hoại tử ruột thừa tăng lên, > 60% bệnh nhân có biến chứng VRTC khi thời gian khởi phát triệu chứng > 72 giờ [7]. Bệnh viện Trung ương Huế 74 Tạp Chí Y Học Lâm Sàng - Số 68/2021 Nghiên cứu của Xuan-Binh D.Pham và cộng sự ch thấy với thời gian khởi bệnh > 24 giờ, tỉ lệ VRTC cấp có biến chứng là 75% (so với tỉ lệ 36% của nhóm VRTC không biến chứng), thời gian khởi bệnh > 24 giờ là yếu tố nguy cơ biến chứng VRTC, p < 0,01 [13]. Trong một nghiên cứu khác của Pramod Sreekanta Murthy và Amrit Preetam Panda, nghiên cứu trên 220 trẻ VRTC, thời gian khởi bệnh > 48 giờ có ở 60% trẻ VRTC có biến chứng. Nếu thời gian khởi bệnh > 48 giờ, tỷ lệ biến chứng > 40% [14]. Như vậy, thời gian khởi bệnh càng muộn thì tỷ lệ có biến chứng càng cao, điều này càng khẳng định yếu tố chẩn đoán và điều trị sớm cần thiết để ngăn ngừa biến chứng của VRTC. Chẩn đoán muộn viêm ruột thừa sẽ gây tốn kém thêm những chi phí y tế không cần thiết, nằm viện kéo dài, tăng thêm tỉ lệ biến chứng, ảnh hưởng trực tiếp đến sức khỏe sinh hoạt học tập của bệnh nhi đồng thời gián tiếp ảnh hưởng đến gia đình và xã hội. - Liên quan giữa số lượng bạch cầu và biến chứng VRTC ở trẻ em Kết quả nghiên cứu của chúng tôi cho thấy, 76,5% trẻ có biến chứng VRTC có số lượng bạch cầu > 15,000 BC/mm3, có khả năng bị biến chứng của VRTC cao gấp 5,5 lần nhóm trẻ có số lượng bạch cầu dưới 15000/mm3. Sự khác biệt này có ý nghĩa thống kê (p<0,05). Kết quả này tương tự với nghiên cứu của Poudel and Bhandari [15]. - Liên quan giữa sỏi phân ruột thừa và biến chứng VRTC ở trẻ em Tắc nghẽn lòng ruột thừa là yếu tố gây bệnh nổi bật nhất trong VRTC. Sỏi phân là một trong những nguyên nhân làm tắc nghẽn lòng ruột thừa từ đó gây nên viêm ruột thừa. Trong nghiên cứu của chúng tôi, sỏi phân hiện diện ở 44,1% trẻ VRTC có biến chứng và chỉ 24,4% ở trẻ VRTC không biến chứng. Như vậy, có sỏi phân trong lòng ruột thừa gây ra biến chứng VRTC cao gấp 2,4 lần và p < 0,05. Nghiên cứu của Maharvir Singh cũng cho thấy kết quả tương tự (46,1% với 17,9%) [7]. Nghiên cứu của Blumfield E, Nayak G, Srinivasan R và cộng sự cho thấy sự hiện diện của sỏi phân RT, đặc biệt ở trẻ < 8 tuổi, có độ đặc hiệu 91,7% trong biến chứng RT vỡ mủ [16]. Theo nghiên cứu của Hee Man Yoon, tỉ lệ RT vỡ mủ ở nhóm có sỏi phân là 43,5% cao hơn tỉ lệ 9,8% ở nhóm không có sỏi phân [17]. Sỏi phân là một yếu tố nguy cơ của biến chứng VRTC cũng đã được chứng minh ở nghiên cứu của Kulvatunyou N1 và cộng sự [18]. V. KẾT LUẬN Các yếu tố lâm sàng, cận lâm sàng liên quan đến biến chứng viêm ruột thừa cấp ở trẻ em là: tuổi ≤ 5, dùng thuốc trước khi vào viện (hạ sốt, giảm đau, kháng sinh), thời gian từ lúc khởi phát triệu chứng đến lúc vào viện ≥ 24 giờ, số lượng bạch cầu > 15×109/L , có sỏi phân ruột thừa (p < 0,05). Không có mối liên quan giữa giới tính, địa dư, vị trí ruột thừa với biến chứng viêm ruột thừa cấp ở trẻ em (p > 0,05). TÀI LIỆU THAM KHẢO 1. Phan Văn Lình. Ruột thừa viêm cấp, Ngoại Bệnh Lý tập 1, Nhà xuất bản Y học, 96-108. 2008 2. Naiditch JA, Lautz TB, Daley S, Pierce MC, Reynolds M. The implications of missed opportunities to diagnose appendicitis in children. Acad Emerg Med 2013;20:592-6 3. Reynolds SL. Missed appendicitis in a pediatric emergency department. Pediatr Emerg Care 1993;9:1-3 4. Phùng Đức Toàn. Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và kết quả điều trị phẫu thuật nội soi viêm phúc mạc ruột thừa ở trẻ em tại bệnh viện Nhi Trung Ương, Luận văn thạc sĩ y học, Đại học Y Dược Hà Nội. 2010 5. Bùi Chín. Nghiên cứu đặc điểm lâm sàng-cận lâm sàng và ứng dụng thang điểm Linberg cải tiến để chẩn đoán viêm ruột thừa trẻ em, Luận án chuyên khoa cấp II, Đại Học Y Dược Huế. 2004 6. Ngô Thị Hoa. Nghiên cứu đặc điểm lâm sàng và cận lâm sàng của bệnh viêm ruột thừa cấp ở trẻ Các yếu tố liên quan của viêm ruột thừa cấp có biến chứng ở trẻ em Bệnh viện Trung ương Huế Tạp Chí Y Học Lâm Sàng - Số 68/2021 75 em, Luận văn bác sĩ nội trú, Đại Học Y Dược Huế. 2015 7. Singh M, Kadian YS, Rattan KN, Jangra B. Complicated appendicitis: analysis of risk factors in children. Afr J Paediatr Surg 2014;11:109-13 8. Bộ Y tế. Viêm ruột thừa ở trẻ em, Cấp cứu ngoại khoa Tập 1, Nhà xuất bản giáo dục Việt Nam, 486-496. 2021 9. Salo M, Friman G, Stenstrom P, Ohlsson B, Arnbjornsson E. Appendicitis in children: evaluation of the pediatric appendicitis score in younger and older children. Surg Res Pract 2014;2014:438076 10. Nguyễn Hữu Chí, Võ Hà Nhật Thúy, Đào Trung Hiếu. Đặc điểm lâm sàng và siêu âm viêm ruột thừa ở trẻ dưới 3 tuổi phẫu thuật tại Bệnh viện Nhi Đồng 1, Tạp chí Y học TP Hồ Chí Minh, số15(3), 88-92. 2011 11. Marzuillo P, Germani C, Krauss BS, Barbi E. Appendicitis in children less than five years old: A challenge for the general practitioner. World J Clin Pediatr 2015;4:19-24 12. Virmani S, Prabhu PS, Sundeep PT, Kumar V. Role of laboratory markers in predicting severity of acute appendicitis. Afr J Paediatr Surg 2018;15:1-4 13. Pham XD, Sullins VF, Kim DY, Range B, Kaji AH, de Virgilio CM, et al. Factors predictive of complicated appendicitis in children. J Surg Res 2016;206:62-66 14. Ohmann C, Yang Q, Franke C. Diagnostic scores for acute appendicitis. Abdominal Pain Study Group. Eur J Surg 1995;161:273-81 15.Poudel R, Bhandari TR. Risk Factors for Complications in Acute Appendicitis among Paediatric Population. JNMA J Nepal Med Assoc 2017;56:145-148 16. Blumfield E, Nayak G, Srinivasan R, Muranaka MT, Blitman NM, Blumfield A, et al. Ultrasound for differentiation between perforated and nonperforated appendicitis in pediatric patients. AJR Am J Roentgenol 2013;200:957-62 17. Yoon HM, Kim JH, Lee JS, Ryu JM, Kim DY, Lee JY. Pediatric appendicitis with appendicolith often presents with prolonged abdominal pain and a high risk of perforation. World J Pediatr 2018;14:184-190 18. Kulvatunyou N, Zimmerman SA, Joseph B, Friese RS, Gries L, O’Keeffe T, et al. Risk Factors for Perforated Appendicitis in the Acute Care Surgery Era-Minimizing the Patient’s Delayed Presentation Factor. J Surg Res 2019;238:113-118
File đính kèm:
 cac_yeu_to_lien_quan_cua_viem_ruot_thua_cap_co_bien_chung_o.pdf
cac_yeu_to_lien_quan_cua_viem_ruot_thua_cap_co_bien_chung_o.pdf

