Các hội chứng lão khoa thường gặp ở bệnh nhân cao tuổi có đái tháo đường týp 2 điều trị ngoại trú tại bệnh viện Thanh Nhàn
Đặt vấn đề: Lão hóa và các hệ quả của nó
có thể làm gia tăng đáng kể tỷ lệ mắc bệnh, tử
vong và ảnh hưởng đến kết quả điều trị đái
tháo đường (ĐTĐ). Mục tiêu: Xác định tỷ lệ
các hội chứng lão khoa thường gặp ở người
cao tuổi có ĐTĐ typ 2 điều trị ngoại trú tại
bệnh viện Thanh Nhàn. Đối tượng và phương
pháp nghiên cứu: Mô tả cắt ngang trên 1215
bệnh nhân đái tháo đường điều trị ngoại trú
tại bệnh viện Thanh Nhàn. Đối tượng nghiên
cứu được phỏng vấn theo mẫu bệnh án thống
nhất, các hội chứng lão khoa được sàng lọc
bằng các bộ câu hỏi. Kết quả:Trong số 1215
bệnh nhân nghiên cứu, tuổi trung bình là 70,1
± 6,5; nữ giới chiếm 65,4%. Tỷ lệ suy giảm
hoạt động chức năng hàng ngày (ADL) là
15,1%; tỷ lệ suy giảm hoạt động chức năng
hàng ngày có sử dụng phương tiện, dụng cụ
(IADL) là 23,5%. Có 341 bệnh nhân (28,1%)
có suy giảm nhận thức (Mini Cog). Tỷ lệ
bệnh nhân suy dinh dưỡng và có nguy cơ suy
dinh dưỡng (MNA-SF) là 11,1%. Tỷ lệ bệnh
nhân có suy giảm thị lực (Snellen test) là
63,5%. Tỷ lệ bệnh nhân có hội chứng dễ bị
tổn thương (HCDBTT) là 21,3%. Kết luận:
Tỷ lệ các hội chứng lão khoa thường gặp như
giảm thị lực (63,5%), suy giảm nhận thức
(28,1%), suy giảm hoạt động hàng ngày có sử
dụng dụng cụ (23,5%), HCDBTT (21,3%) ở
người cao tuổi có ĐTĐ typ 2 khá cao. Áp
dụng các công cụ sàng lọc hội chứng lão khoa
ở thực hành lâm sàng là rất cần thiết.

Trang 1

Trang 2

Trang 3
Trang 4

Trang 5

Trang 6
Tóm tắt nội dung tài liệu: Các hội chứng lão khoa thường gặp ở bệnh nhân cao tuổi có đái tháo đường týp 2 điều trị ngoại trú tại bệnh viện Thanh Nhàn

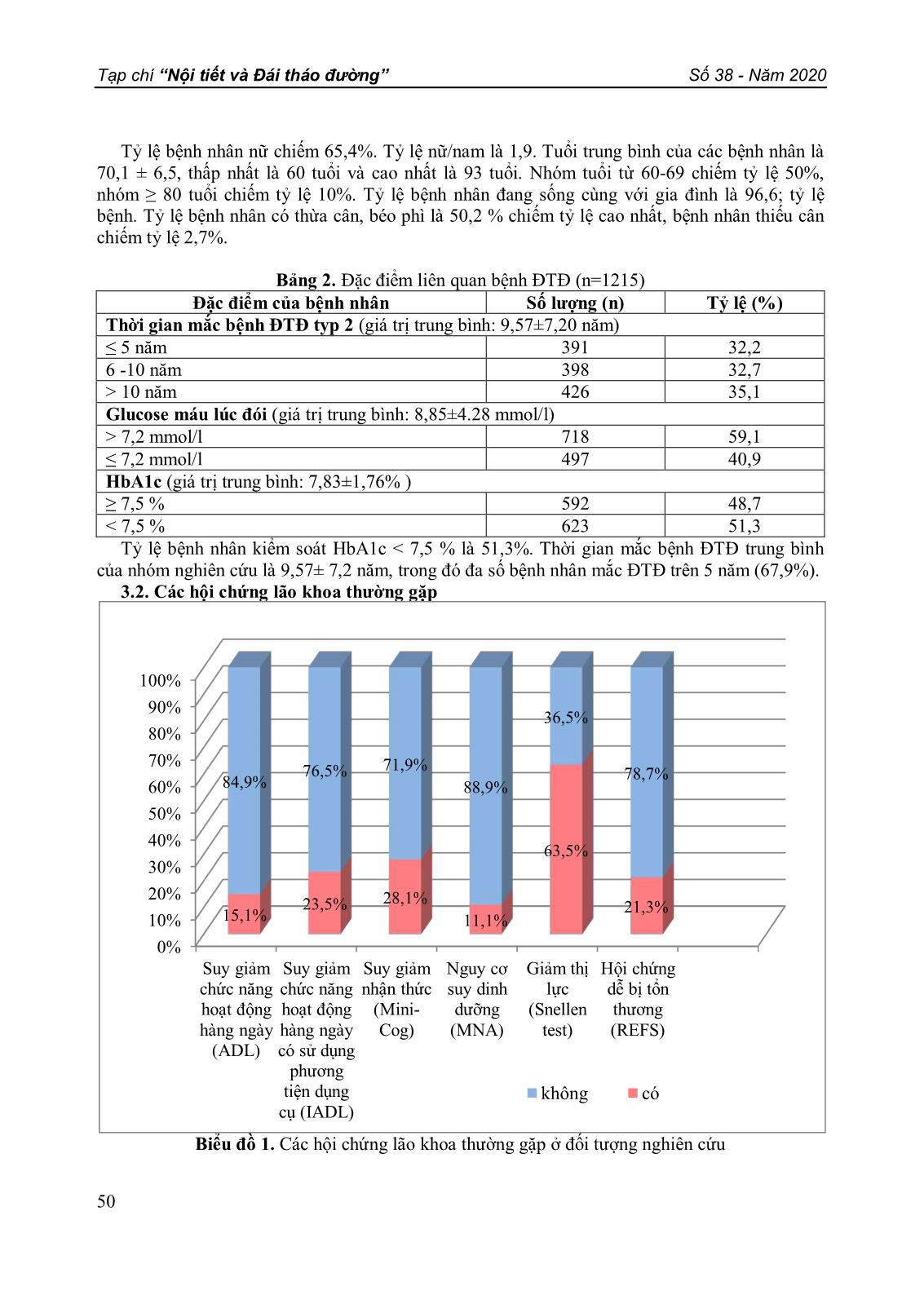
Tạp chí “Nội tiết và Đái tháo đường” Số 38 - Năm 2020. 47 CÁC HỘI CHỨNG LÃO KHOA THƯỜNG GẶP Ở BỆNH NHÂN CAO TUỔI CÓ ĐÁI THÁO ĐƯỜNG TÝP 2 ĐIỀU TRỊ NGOẠI TRÚ TẠI BỆNH VIỆN THANH NHÀN Nguyễn Trung Anh1,2, Nguyễn Thị Thu Hương1,2, Lại Thanh Hà3, Vũ Thị Thanh Huyền1,2 1 Bệnh viện Lão khoa Trung ương 2 Trường Đại học Y Hà Nội 3 Bệnh viện Thanh Nhàn DOI: 10.47122/vjde.2020.38.7 ABSTRACT Common geriatric syndromes among elderly people with type 2 diabetes treated at Thanh Nhan hospital Background: Aging and its consequences can significantly increase morbidity and mortality and affect the outcome of diabetes treatment. Objectives: To determine the rate of common geriatric syndromes among elderly people with type 2 diabetes treated at outpatient department, Thanh Nhan hospital. Subjects and Methods: A cross-sectional study on 1215 type 2 diabetes treated at outpatient department, Thanh Nhan hospital.. Subjects were interviewed using a consistent medical record, geriatric syndromes were screened by questionnaires. Results: Among 1215 participants, the mean age was 70.1 ± 6.5; women account for 65.4%. The rate of activities daily living impairment (ADL) was 15.1%; The rate of decline in instrumental activities daily living (IADL) was 23.5%. There were 341 patients (28.1%) with cognitive impairment (Mini-Cog). The percentage of malnourished and risk of malnourished patients (MNA-SF) were 11.1%. The percentage of patients with visual impairment (Snellen test) was 63.5%. The proportion of patients with frailty syndrome (REFS) was 21.3%. Conclusion: The prevalence of common geriatric syndromes such as visual impairment (63,5%), cognitive impairment (28,1%), impaired instrumental daily activities (23,5%), frailty syndrome (21,3%) among elderly people with type 2 diabetes were quite high. Application of geriatric syndrome screening tools in clinical practice is essential. Key words: Diabetes; Older person; Geriatric Syndrome. TÓM TẮT Đặt vấn đề: Lão hóa và các hệ quả của nó có thể làm gia tăng đáng kể tỷ lệ mắc bệnh, tử vong và ảnh hưởng đến kết quả điều trị đái tháo đường (ĐTĐ). Mục tiêu: Xác định tỷ lệ các hội chứng lão khoa thường gặp ở người cao tuổi có ĐTĐ typ 2 điều trị ngoại trú tại bệnh viện Thanh Nhàn. Đối tượng và phương pháp nghiên cứu: Mô tả cắt ngang trên 1215 bệnh nhân đái tháo đường điều trị ngoại trú tại bệnh viện Thanh Nhàn. Đối tượng nghiên cứu được phỏng vấn theo mẫu bệnh án thống nhất, các hội chứng lão khoa được sàng lọc bằng các bộ câu hỏi. Kết quả:Trong số 1215 bệnh nhân nghiên cứu, tuổi trung bình là 70,1 ± 6,5; nữ giới chiếm 65,4%. Tỷ lệ suy giảm hoạt động chức năng hàng ngày (ADL) là 15,1%; tỷ lệ suy giảm hoạt động chức năng hàng ngày có sử dụng phương tiện, dụng cụ (IADL) là 23,5%. Có 341 bệnh nhân (28,1%) có suy giảm nhận thức (Mini Cog). Tỷ lệ bệnh nhân suy dinh dưỡng và có nguy cơ suy dinh dưỡng (MNA-SF) là 11,1%. Tỷ lệ bệnh nhân có suy giảm thị lực (Snellen test) là 63,5%. Tỷ lệ bệnh nhân có hội chứng dễ bị tổn thương (HCDBTT) là 21,3%. Kết luận: Tỷ lệ các hội chứng lão khoa thường gặp như giảm thị lực (63,5%), suy giảm nhận thức (28,1%), suy giảm hoạt động hàng ngày có sử dụng dụng cụ (23,5%), HCDBTT (21,3%) ở người cao tuổi có ĐTĐ typ 2 khá cao. Áp dụng các công cụ sàng lọc hội chứng lão khoa ở thực hành lâm sàng là rất cần thiết. Từ khóa: Đái tháo đường; Người cao tuổi; Hội chứng lão khoa. Chịu trách nhiệm chính: Nguyễn Trung Anh Tạp chí “Nội tiết và Đái tháo đường” Số 38 - Năm 2020 48 Ngày nhận bài: 06/01/2020 Ngày phản biện khoa học: 15/01/2020 Ngày duyệt bài: 27/02/2020 Email: trunganhvlk@gmail.com Điện thoại: 0903480774 1. ĐẶT VẤN ĐỀ Đái tháo đường (ĐTĐ) týp 2 là một trong những bệnh mãn tính phổ biến nhất ở người cao tuổi và số người cao tuổi mắc bệnh ĐTĐ đang gia tăng nhanh chóng trên toàn thế giới. Theo dữ liệu giám sát gần đây nhất, tỷ lệ mắc bệnh ĐTĐ ở người Mỹ ở độ tuổi ≥ 65 thay đổi từ 22 đến 33% [4]. Theo thống kê tại Anh năm 2010, trong số 2,6 triệu người mắc bệnh ĐTĐ, ít nhất một nửa là trên 65 tuổi [5], tỷ lệ mắc bệnh ĐTĐ ở người cao tuổi là hơn 10% so với 4,1% ở người trưởng thành nói chung [6]. Ở Việt Nam theo nghiên cứu của Bệnh viện Nội tiết Trung ương năm 2012 cho thấy tỷ lệ hiện mắc ĐTĐ trên toàn quốc ở người trưởng thành là 5,4%, còn ở người 60-69 tuổi chiếm 9,9% [1]. Tuổi cao và quá trình lão hóa gây ra nhiều ảnh hưởng đến sinh bệnh học ĐTĐ. Mặc dù những thay đổi về lượng mỡ trong cơ thể, phân bố chất béo và thay đổi về thể chất có thể xảy ra khi lão hóa và có thể ảnh hưởng đến sự đề kháng insulin, ảnh hưởng của chúng không giải thích đầy đủ sự giảm dung nạp glucose trong nhóm người già khỏe mạnh (60-92 tuổi) [7]. Lão hóa cũng được đặc trưng bởi một tần số giảm và biên độ của các đỉnh insulin bình thường định kỳ với sự gián đoạn trong trật tự giải phóng insulin [8],[9]. Bên cạnh đó, ĐTĐ có thể làm gia tăng các hội chứng lão khoa ở bệnh nhân cao tuổi. Các hội chứng lão khoa thường gặp ở người cao tuổi có ĐTĐ như: suy giảm nhận thức, suy dinh dưỡng, phụ thuộc trong hoạt động hàng ngày, hội chứng dễ bị tổn thương...Các tình trạng này có thể làm gia tăng đáng kể tỷ lệ mắc bệnh và tử vong và ảnh hưởng đến kết quả điều trị ĐTĐ và bệnh đồng mắc khác. Đồng thời có thể trì hoãn phục hồi và kéo dài thời gian nằm viện, dẫn đến tăng khả năng nhiễm trùng, cản trở sự độc lập và chất lượng cuộc sống của cá nhân, và thậm chí làm tăng nguy cơ tử vong ở nhiều bệnh nhân [10]. Phát hiện sớm các hội chứng lão khoa và có biện pháp phòng ngừa giúp giảm đáng kể các biến cố bất lợi ở người cao tuổi, đặc biệt ở bệnh nhân ĐTĐ có nhiều biến chứng phức tạp. Bệnh viện Thanh Nhàn hiện đang theo dõi điều trị cho hơn 4.000 bệnh nhân ĐTĐ trong đó bệnh nhân cao tuổi chiếm 60%. Hiện tại bệnh viện chưa có nhiều nghiên cứu về vấn đề này trên người cao tuổi có ĐTĐ. Do đó, chúng tôi tiến hành nghiên cứu này với mục tiêu: Xác định các hội chứng lão khoa thường gặp ở người cao tuổi có ĐTĐ điều trị tại bệnh viện Thanh Nhàn. 2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU 2.1. Đối tượng nghiên cứu Nghiên cứu được thực hiện trên 1215 bệnh nhân ĐTĐ týp 2 khám và điều trị ngoại trú tại khoa khám bệnh, bệnh viện Thanh Nhàn từ tháng 11/2018 đến tháng 05/2019. Tiêu chuẩn lựa chọn: bệnh nhân ≥ 60 tuổi đã được chẩn đoán ĐTĐ týp 2 theo tiêu chuẩn của Hiệp hội Đái tháo đường Hoa Kỳ (ADA) 2018 [11]. Tiêu chuẩn loại trừ: bệnh nhân mắc bệnh cấp tính nặng không thể tham gia hoặc không thể hoàn thành bộ câu hỏi phỏng vấn. 2.2. Thiết kế nghiên cứu: Mô tả cắt ngang, phương pháp chọn mẫu toàn bộ. 2.3. Các biến số nghiên cứu Đặc điểm chung về đối tượng: tuổi, giới, nghề nghiệp, trình độ học vấn, tình trạng chung sống, chiều cao, cân nặng, chỉ số khối cơ thể (BMI), thời gian mắc ĐTĐ, giá trị đường máu lúc đói, HbA1c trong vòng 3 tháng gần đây. Đánh giá các hội chứng lão khoa: - Hoạt động hàng ngày (Activities Daily Living/ADL): phỏng vấn bệnh nhân hoặc người chăm sóc về các hoạt động sinh hoạt hàng ngày của bệnh nhân theo 6 câu hỏi về các hoạt động: ăn uống, đi vệ sinh, mặc quần áo, chăm sóc bản thân, đi lại, tắm rửa. Điểm tối đa đối với một người bình thường khỏe mạnh là 6 điểm, dưới 6 điểm là có suy giảm. Tạp chí “Nội tiết và Đái tháo đường” Số 38 - Năm 2020. 49 - Hoạt động hàng ngày có sử dụng phương tiện, dụng cụ (Instrumental Activities Daily Living/IADL): phỏng vấn bệnh nhân/người chăm sóc theo 8 câu hỏi về các hoạt động: sử dụng điện thoại, mua bán, nấu ăn, dọn dẹp nhà cửa, giặt quần áo, sử dụng phương tiện giao thông, sử dụng thuốc, khả năng quản lý chi tiêu. Điểm tối đa đối với một người bình thường khỏe mạnh là 8 điểm; dưới 8 điểm là có suy giảm. - Suy giảm nhận thức: sử dụng bảng đánh giá Mini-Cog (test nhớ 3 từ kết hợp test vẽ đồng hồ - Clock Drawing test) đã được chuẩn hóa sang tiếng Việt để đánh giá các suy giảm nhận thức ở người cao tuổi.Đánh giá kết quả: từ 0-2 điểm: có suy giảm nhận thức; từ 3-5 điểm: không có suy giảm nhận thức. - Đánh giá tình trạng dinh dưỡng: sử dụng bảng đánh giá tầm soát dinh dưỡng tối thiểu dành cho người cao tuổi (Mini Nutritional Assessment - MNA-SF). Điểm tối đa này là 14 điểm; 12-14 điểm: tình trạng dinh dưỡng bình thường; 8-11 điểm: nguy cơ suy dinh dưỡng; ≤7 điểm là suy dinh dưỡng. - Thị lực: đánh giá bằng bảng chữ Snellen. Bình thường: 20/20, nếu có suy giảm thị lực là < 20/20. - Hội chứng dễ bị tổn thương (HCDBTT): đánh giá bằng thang điểm Edmonton (Reported Edmonton Frail Scale (REFS)). Tổng điểm là 18 và chẩn đoán HCDBTT khi lớn hơn hoặc bằng 8 điểm. 2.4. Phương pháp thu thập số liệu Số liệu được thu thập bằng phỏng vấn, xét nghiệm, làm các bài kiểm tra đánh giá nguy cơ, và thực hiện các test vận động theo mẫu bệnh án nghiên cứu thống nhất nhằm đánh giá các chỉ tiêu nghiên cứu. 2.5. Xử lý số liệu: Số liệu được xử lý và phân tích bằng phần mềm thống kê y học SPSS 16.0. Sử dụng các thuật toán: tính tỷ lệ phần trăm, tính giá trị trung bình. 3. KẾT QUẢ NGHIÊN CỨU 3.1. Đặc điểm chung Qua nghiên cứu trên 1215 bệnh nhân ĐTĐ cao tuổi khám và điều trị tại khoa khám bệnh, bệnh viện Thanh Nhàn từ tháng 11/2018 đến tháng 05/2019, chúng tôi đã thu được kết quả sau: Bảng 1. Thông tin chung của đối tượng nghiên cứu (n = 1215) Đặc điểm nhân trắc - xã hội học Số lượng (n) Tỉ lê ̣(%) Giới tính Nam 420 34,6 Nữ 795 65,4 Nhóm tuổi (năm) 60-69 608 50,0 70-79 486 40,0 ≥80 121 10,0 Tình trạng chung sống Cùng gia đình (vợ/chồng/con) 1174 96,6 Sống với người chăm sóc 9 0,8 Sống một mình 32 2,6 Trình độ học vấn Dưới phổ thông trung học 660 54,3 Phổ thông trung học 419 34,5 Trung cấp/cao đẳng/đại học 136 11,2 BMI (kg/m2) Thiếu cân (<18,5) 33 2,7 Bình thường (18,5-22,9) 572 47,1 Thừa cân và béo phì (≥ 23) 610 50,2 Tuổi trung bình (Trung bình ± độ lệch chuẩn) 70,10±6,54 BMI trung bình 23,21±2,68 Tạp chí “Nội tiết và Đái tháo đường” Số 38 - Năm 2020 50 Tỷ lệ bệnh nhân nữ chiếm 65,4%. Tỷ lệ nữ/nam là 1,9. Tuổi trung bình của các bệnh nhân là 70,1 ± 6,5, thấp nhất là 60 tuổi và cao nhất là 93 tuổi. Nhóm tuổi từ 60-69 chiếm tỷ lệ 50%, nhóm ≥ 80 tuổi chiếm tỷ lệ 10%. Tỷ lệ bệnh nhân đang sống cùng với gia đình là 96,6; tỷ lệ bệnh. Tỷ lệ bệnh nhân có thừa cân, béo phì là 50,2 % chiếm tỷ lệ cao nhất, bệnh nhân thiếu cân chiếm tỷ lệ 2,7%. Bảng 2. Đặc điểm liên quan bệnh ĐTĐ (n=1215) Đặc điểm của bệnh nhân Số lượng (n) Tỷ lệ (%) Thời gian mắc bệnh ĐTĐ typ 2 (giá trị trung bình: 9,57±7,20 năm) ≤ 5 năm 391 32,2 6 -10 năm 398 32,7 > 10 năm 426 35,1 Glucose máu lúc đói (giá trị trung bình: 8,85±4.28 mmol/l) > 7,2 mmol/l 718 59,1 ≤ 7,2 mmol/l 497 40,9 HbA1c (giá trị trung bình: 7,83±1,76% ) ≥ 7,5 % 592 48,7 < 7,5 % 623 51,3 Tỷ lệ bệnh nhân kiểm soát HbA1c < 7,5 % là 51,3%. Thời gian mắc bệnh ĐTĐ trung bình của nhóm nghiên cứu là 9,57± 7,2 năm, trong đó đa số bệnh nhân mắc ĐTĐ trên 5 năm (67,9%). 3.2. Các hội chứng lão khoa thường gặp Biểu đồ 1. Các hội chứng lão khoa thường gặp ở đối tượng nghiên cứu 0% 10% 20% 30% 40% 50% 60% 70% 80% 90% 100% Suy giảm chức năng hoạt động hàng ngày (ADL) Suy giảm chức năng hoạt động hàng ngày có sử dụng phương tiện dụng cụ (IADL) Suy giảm nhận thức (Mini- Cog) Nguy cơ suy dinh dưỡng (MNA) Giảm thị lực (Snellen test) Hội chứng dễ bị tổn thương (REFS) 15,1% 23,5% 28,1% 11,1% 63,5% 21,3% 84,9% 76,5% 71,9% 88,9% 36,5% 78,7% không có Tạp chí “Nội tiết và Đái tháo đường” Số 38 - Năm 2020. 51 Điểm ADL và IADL trung bình lần lượt là 5,78±0,6; 7,51±1,07; số bệnh nhân có suy giảm bất kỳ từ 1 yếu tố theo ADL là 183 bệnh nhân chiếm tỷ lệ 15,1 %, theo IADL là 285 bệnh nhân chiếm tỷ lệ 23,5%. Đánh giá nhận thức theo Mini-Cog có 341 bệnh nhân (28,1%) có suy giảm nhận thức. Điểm trung bình đánh giá dinh dưỡng theo MNA là 12,6±1, số bệnh nhân SDD và nguy cơ SDD là 135 bệnh nhân (11,1%); có 1.080 bệnh nhân có tình trạng dinh dưỡng bình thường (88,9%). Đánh giá suy giảm thị lực theo Snellen test có 772 bệnh nhân (63,5%). Điểm trung bình đánh giá HCDBTT Edmonton là 5,18 ± 2,2; có 259 bệnh nhân (21,3%) có HCDBTT. 4. BÀN LUẬN Trong nghiên cứu của chúng tôi, tuổi trung bình của đối tượng nghiên cứu là: 70,1 ± 6,54 (tuổi), thấp nhất là 60 tuổi, tuổi cao nhất là 93 tuổi. Nhóm tuổi chiếm tỷ lệ cao nhất là nhóm từ 60-69 tuổi (50%). Kết quả này tương tự như trong nghiên cứu của Lê Anh Tú (2016) trên 412 bệnh nhân ĐTĐ typ 2 cao tuổi tại bệnh viện Lão khoa Trung ương ghi nhận bệnh nhân có tuổi trung bình là 71,9 ± 7,6 tuổi, nhóm tuổi 60-69 chiếm tỷ cao nhất 42,7%, nhóm tuổi từ 80 tuổi trở lên chiếm tỷ lệ thấp nhất 19,9 [2]. Trong nghiên cứu của chúng tôi nữ giới chiếm 65,5%; nam giới chiếm 34,5%, tỷ lệ nữ/nam là 1,9. Tỷ lệ về giới trong nghiên cứu của chúng tôi tương tự như trong nghiên cứu của Phạm Thị Thu Hằng (2013) trên 262 bệnh nhân ĐTĐ typ 2 cao tuổi tại bệnh viện Lão khoa Trung ương có tỷ lệ nữ là 61,5%, nam là 38,5% [3]. Trong nghiên cứu của chúng tôi tỷ lệ BN thừa cân, béo phì BMI ≥ 23 chiếm 50,2%, tỷ lệ bệnh nhân thiếu cân BMI <18,5 chiếm 2,7% (32 BN), BMI trung bình 23,21±2,6. Phân loại BMI trong nghiên cứu của chúng tôi tương tự như trong nghiên cứu của Phạm Thị Thu Hằng (2013) có tỷ lệ bệnh nhân thừa cân, béo phì chiếm 54,6 %, giá trị BMI trung bình 23,4± 3,3 [3]. Béo phì làm trầm trọng thêm sự suy giảm chức năng thể chất do lão hóa và làm tăng nguy cơ mắc bệnh [12]. Bệnh ĐTĐ có liên quan đến việc tăng nguy cơ mắc nhiều bệnh nội khoa ở người cao tuổi. Ngoài các bệnh tim mạch và vi mạch, một nhóm các tình trạng gọi là hội chứng lão khoa cũng xảy ra ở tần suất cao hơn ở người cao tuổi mắc bệnh ĐTĐ và có thể ảnh hưởng đến khả năng tự chăm sóc và kết quả sức khỏe bao gồm cả chất lượng cuộc sống [13]. Suy giảm chức năng thể chất là một trong những hội chứng lão khoa quan trọng nhất. Kết quả nghiên cứu của chúng tôi cho thấy tỷ lệ suy giảm ít nhất một trong số những chức năng hoạt động hàng ngày ADL và IADL lần lượt là 15,1% và 23,5%. Kết quả của chúng tôi thấp hơn nghiên cứu của Lê Anh Tú cho thấy tỷ lệ suy giảm ít nhất một trong số những chức năng hoạt động hàng ngày ADL và IADL lần lượt là 47,1% và 65% [2]. Trong nghiên cứu của chúng tôi có 341 bệnh nhân có suy giảm nhận thức chiếm tỷ lệ 28,1%. Các nghiên cứu cắt ngang đã chỉ ra mối liên quan giữa tăng đường huyết và rối loạn chức năng nhận thức [2],[14]. Tỷ lệ suy giảm nhận thức cao ở người cao tuổi có ĐTĐ cho thấy điều quan trọng là phải kiểm tra định kỳ chức năng nhận thức. Bên cạnh đó, tuổi cao và bệnh lý ĐTĐ làm sự suy giảm thị lực trở nên nhanh hơn. Trong nghiên cứu của chúng tôi số bệnh nhân giảm thị lực chiếm 63,5% thấp hơn kết quả nghiên cứu của Lê Anh Tú là 77,9%. Trong nghiên cứu của chúng tôi có 11,1% bệnh nhân có nguy cơ suy dinh dưỡng và suy dinh dưỡng thấp hơn một số nghiên cứu khác trên thế giới: Renato Turco (2010) có 32,2% có nguy cơ suy dinh dưỡng và 14,0% bị suy dinh dưỡng [15] và Kaiser (2010) là 22,6% [16]. Trong nghiên cứu của chúng tôi có 259 bệnh nhân có HCDBTT chiếm tỷ lệ 21,3%. Nghiên cứu Esther tại Đức năm 2008 đến 2010 trên 2.589 người từ 57-84 tuổi cho thấy tỷ lệ mắc HCDBTT là 8%, tỷ lệ mắc HCDBTT cao gấp 3 lần ở bệnh nhân cao tuổi mắc ĐTĐ so với những người không mắc ĐTĐ [17]. HCDBTT là hậu quả của sự suy giảm sinh lý tích lũy trong nhiều năm. Sự xuất hiện của yếu đuối phụ thuộc vào sự suy giảm chức năng cơ Tạp chí “Nội tiết và Đái tháo đường” Số 38 - Năm 2020 52 bắp và thần kinh, suy giảm dự trữ tim phổi và mất chức năng điều hành. ĐTĐ thường gây suy yếu chức năng ở mỗi cơ quan trên, do đó dẫn đến mất cân bằng nội môi toàn thân và suy giảm chức năng thể chất. 5. KẾT LUẬN Tỷ lệ các hội chứng lão khoa thường gặp như suy giảm hoạt động hàng ngày, suy dinh dưỡng, suy giảm nhận thức, HCDBTT, giảm thị lực ở người cao tuổi có ĐTĐ typ 2 khá cao. Áp dụng các công cụ sàng lọc hội chứng lão khoa ở thực hành lâm sàng là rất cần thiết. TÀI LIỆU THAM KHẢO 1. Bệnh viện Nội tiết Trung ương, Báo cáo kết quả đề tài nghiên cứu dịch tễ học đái tháo đường toàn quốc năm 2012. 2. Lê Anh Tú. Đánh giá lão khoa toàn diện ở bệnh nhân đái tháo đường typ 2 cao tuổi tại bệnh viện Lão khoa trung ương. Luậnvăn thạc sỹ y học Trường Đại học Y Hà Nội, 2016: p. tr 36-53 3. Phạm Thị Thu Hằng, Đánh giá tình hình sử dụng insulin ở bệnh nhân đái tháo đường typ 2 cao tuổi diều trị ngoại trú- Khóa luận tốt nghiệp bác sĩ y khoa. Trường Đại học Y Hà Nội, 2013. 4. National Center for Chronic Disease Prevention and Health Promotion. National Diabetes Fact Sheet: General Information and National Estimates on Diabetes in the United States. Atlanta, Georgia: U.S. Department of Health and Human Services, Centers for Disease Control and Prevention. 2011 5. Sinclair AJ GR, et al., Prevalence of diabetes in care home residents. Diabetes care;24:2., 2001. 6. Diabetes, U., Diabetes in the UK 2010: key statistics on diabetes. London: Diabetes UK, 2010. 7. Chee W. Chia, Josephine M. Egan, and Luigi Ferrucci. Age-Related Changes in Glucose Metabolism, Hyperglycemia, and Cardiovascular Risk. Circulation research. 2018. 123(7).886-904 8. Mohamed R.Refaie, Nagy A.Sayed- Ahmed, Ataa M.Bakr. Aging is an Inevitable Risk Factor for Insulin Resistance. 2006. 1(1).30-41 9. Meneilly GS, V.J., Elahi D:, Disruption of the pulsatile and entropic modes of insulin release during an unvarying glucose stimulus in elderly individuals. J Clin Endocrinol Metab 84:1938–1943, ,1999. 10. Flodin L, S.S., Cederholm T, Body mass index as a predictor of 1 year mortality in geriatric patients. Clin Nutr., 2000. 19(2): p. 121-125. 11. American Diabetes Association. Standards of Medical Care in Diabetes— 2018. Diabetes Care. 2018 Jan; 41(Supplement 1): S1-S2. https://doi.org/10.2337/dc18-Sint01 12. Villareal DT, B.M., Sinacore DR et al., Effect of weight loss and exercise on frailty in obese older adults. Arch Intern Med ; 166: 860– 866., 2006. 13. Laiteerapong N, K.A., Liu JY et al., Correlates of quality of life in older adults with diabetes: The Diabetes & Aging Study. Diabetes Care 2011, 2011;: p. ; 34: 1749– 1753. 14. Cukierman T, G.H., Williamson JD., Cognitive decline and dementia in diabetes—systematic overview of prospective observational studies. Diabetologia 48: 2460– 2469., 2005;. 15. Turco R, T.T., Bellelli G, Trabucchi M. and J.A.G.S.A., Frequency of malnutrition in older adults: a comment. J Am Geriatr Soc. 2011 Apr;59(4):762-3. doi: 10.1111/j.1532-5415.2011.03359. 16. Kaiser, M.J., Frequency of Malnutrition in Older Adults- A Multinational Perspective Using the Mini Nutritional Assessment. JAGS 58:1734-1738, 2010. 17. Saum KU, D.A., Muller H, Holleczek B, Hauer K, et al. , Frailty prevalence and 10-year survival in community- dwelling older adults: results from the ESTHER cohort study. Eur J Epidemiol 29: 171–179., 2014.
File đính kèm:
 cac_hoi_chung_lao_khoa_thuong_gap_o_benh_nhan_cao_tuoi_co_da.pdf
cac_hoi_chung_lao_khoa_thuong_gap_o_benh_nhan_cao_tuoi_co_da.pdf

