Bất thường nhiễm sắc thể và liên quan tới kết quả điều trị sớm lơ xê mi cấp dòng Lympho trẻ em tại viện Huyết học - truyền máu trung ương giai đoạn 2016 - 2019
Biến đổi di truyền tế bào trong lơ xê mi cấp dòng lympho trẻ em có vai trò quan trọng trong tiên lượng
và chia nhóm nguy cơ. Đánh giá kết quả điều trị sớm theo đặc điểm di truyền tế bào cung cấp thêm các dữ
liệu cho các bác sỹ trong lựa chọn phương pháp điều trị cho bệnh nhi.
Mục tiêu: Nghiên cứu đặc điểm bất thường nhiễm sắc thể (NST) và đánh giá mối liên quan với kết quả
điều trị sớm lơ xê mi cấp dòng lympho trẻ em theo phác đồ FRALLE 2000 tại Viện Huyết học Truyền máu
Trung ương giai đoạn 2016-2019
Đối tượng và phương pháp nghiên cứu: Nghiên cứu mô tả cắt ngang, tiến cứu 188 bệnh nhi lơ xê mi cấp
dòng lympho điều trị tại Viện Huyết học Truyền máu Trung ương từ 1/8/2016 - 1/8/2019.
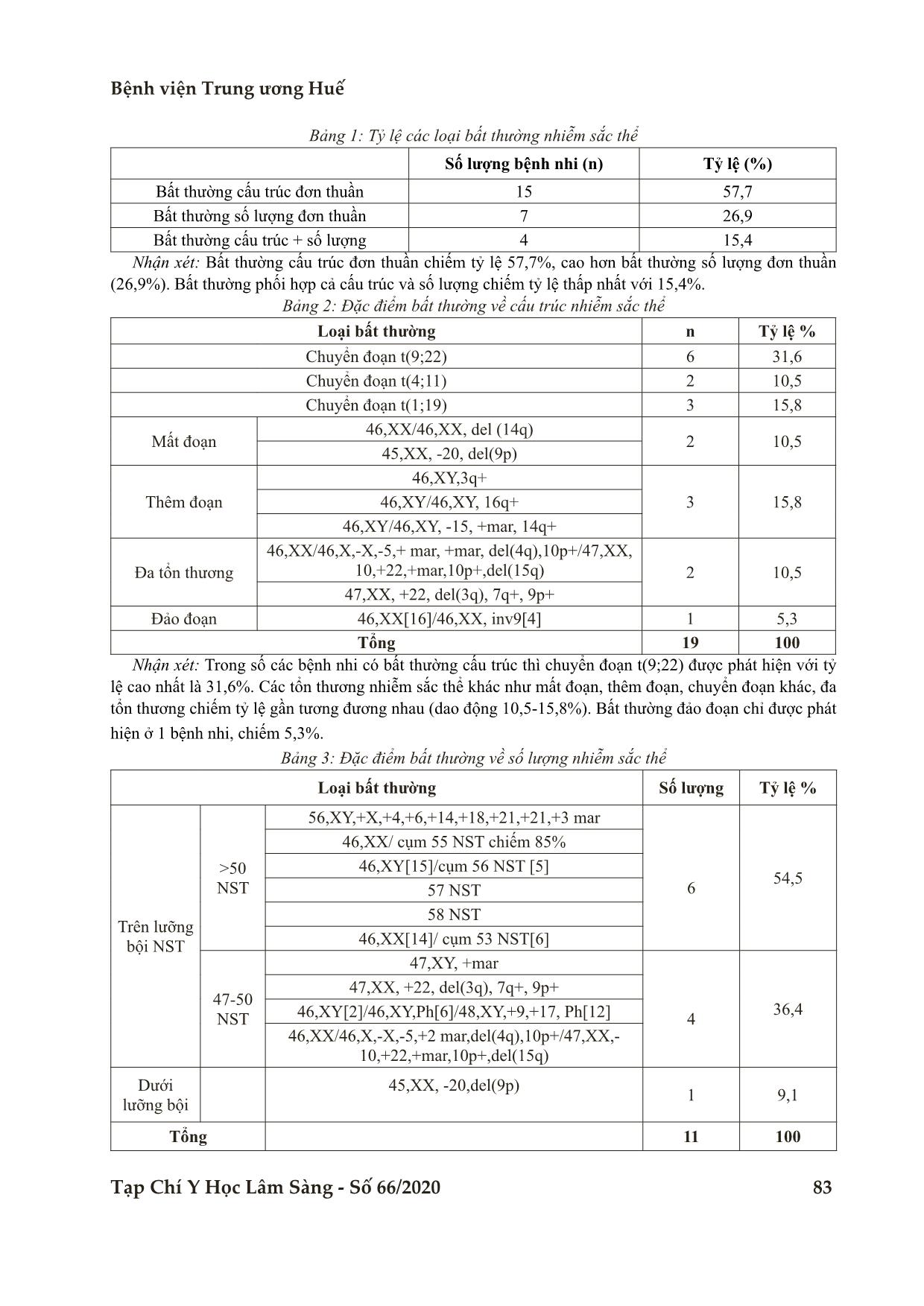
Kết quả: Tỷ lệ phát hiện các bất thường NST trong nhóm bệnh nhi là 13,8%. Bất thường cấu trúc
thường gặp hơn (57,7% bất thường cấu trúc NST đơn thuần, 15,4% kết hợp bất thường cấu trúc và số
lượng, 26,9% bất thường số lượng đơn thuần). Bất thường cấu trúc thường gặp là chuyển đoạn NST, trong
đó t (9;22) thường gặp nhất. Đột biến trên lưỡng bội NST chiếm tỷ lệ cao (90,9%) trong số bệnh nhi có bất
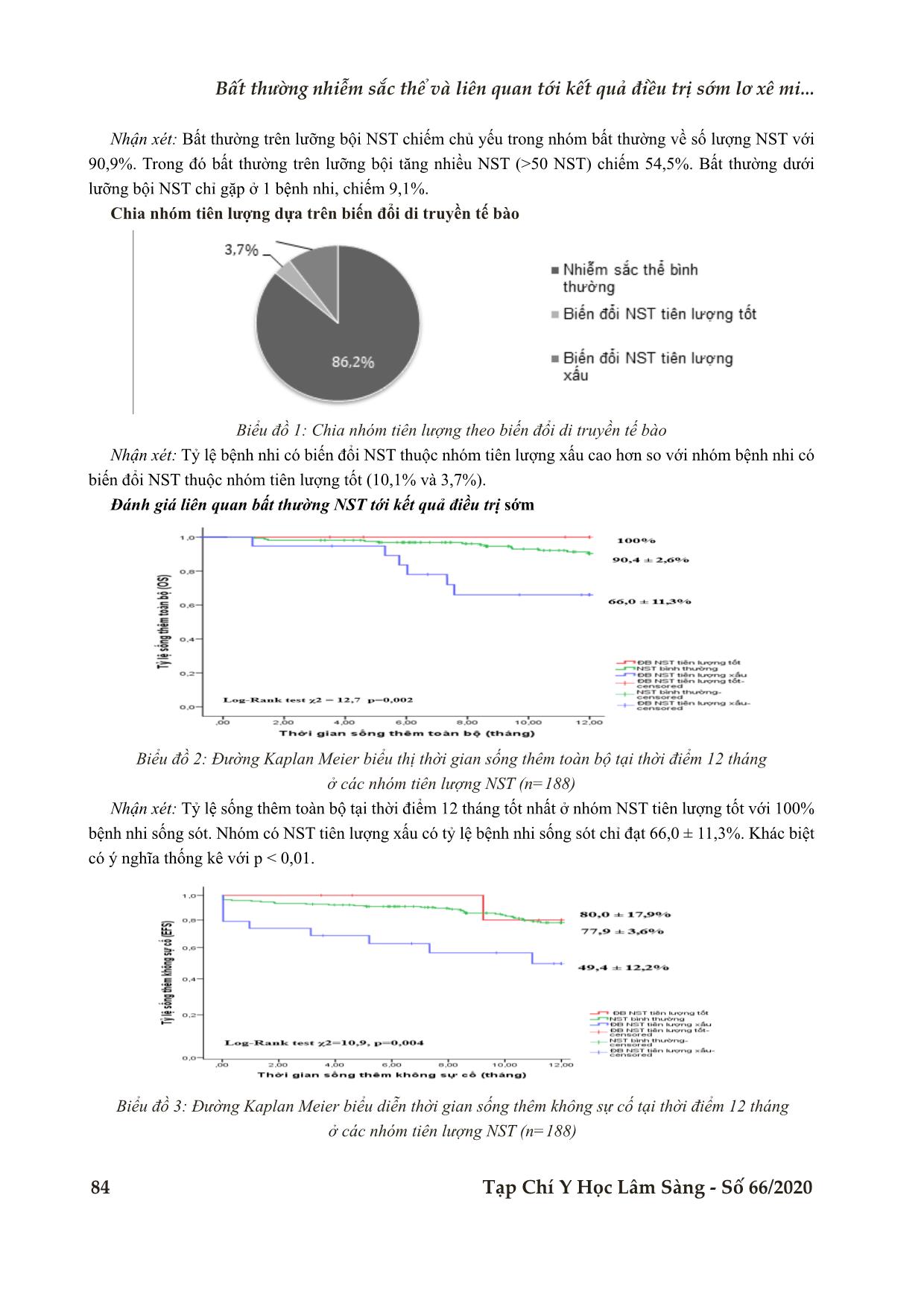
thường số lượng NST. Nhóm NST tiên lượng xấu chiếm tỷ lệ cao hơn trong nghiên cứu. Nhóm tiên lượng
tốt có kết quả điều trị tốt nhất (OS 12 tháng đạt 100%, EFS 12 tháng đạt 80,0 ± 17,9% ). Nhóm có NST
tiên lượng xấu OS 12 tháng chỉ đạt 66,0 ± 11,3%, EFS 49,4 ± 12,2%. Khác biệt có ý nghĩa thống kê với p
< 0,01. Nhóm NST bình thường có OS và EFS 12 tháng khá tốt, lần lượt là 90,4 ± 2,6% và 77,9 ± 3,6%.
Kết luận: Tỷ lệ phát hiện bất thường NST thấp. Đột biến cấu trúc thường gặp hơn. Đột biến số lượng
NST chủ yếu gặp trên lưỡng bội NST. Bước đầu thấy sự khác biệt về thời gian sống còn giữa các nhóm
theo tiên lượng NST

Trang 1

Trang 2
Trang 3
Trang 4

Trang 5

Trang 6

Trang 7
Tóm tắt nội dung tài liệu: Bất thường nhiễm sắc thể và liên quan tới kết quả điều trị sớm lơ xê mi cấp dòng Lympho trẻ em tại viện Huyết học - truyền máu trung ương giai đoạn 2016 - 2019

Bệnh viện Trung ương Huế Tạp Chí Y Học Lâm Sàng - Số 66/2020 81 Nghiên cứu BẤT THƯỜNG NHIỄM SẮC THỂ VÀ LIÊN QUAN TỚI KẾT QUẢ ĐIỀU TRỊ SỚM LƠ XÊ MI CẤP DÒNG LYMPHO TRẺ EM TẠI VIỆN HUYẾT HỌC - TRUYỀN MÁU TRUNG ƯƠNG GIAI ĐOẠN 2016 - 2019 Hoàng Thị Hồng1*, Mai Lan2, Nguyễn Quang Tùng1, Nguyễn Triệu Vân2, Bạch Quốc Khánh2 DOI: 10.38103/jcmhch.2020.66.12 TÓM TẮT Biến đổi di truyền tế bào trong lơ xê mi cấp dòng lympho trẻ em có vai trò quan trọng trong tiên lượng và chia nhóm nguy cơ. Đánh giá kết quả điều trị sớm theo đặc điểm di truyền tế bào cung cấp thêm các dữ liệu cho các bác sỹ trong lựa chọn phương pháp điều trị cho bệnh nhi. Mục tiêu: Nghiên cứu đặc điểm bất thường nhiễm sắc thể (NST) và đánh giá mối liên quan với kết quả điều trị sớm lơ xê mi cấp dòng lympho trẻ em theo phác đồ FRALLE 2000 tại Viện Huyết học Truyền máu Trung ương giai đoạn 2016-2019 Đối tượng và phương pháp nghiên cứu: Nghiên cứu mô tả cắt ngang, tiến cứu 188 bệnh nhi lơ xê mi cấp dòng lympho điều trị tại Viện Huyết học Truyền máu Trung ương từ 1/8/2016 - 1/8/2019. Kết quả: Tỷ lệ phát hiện các bất thường NST trong nhóm bệnh nhi là 13,8%. Bất thường cấu trúc thường gặp hơn (57,7% bất thường cấu trúc NST đơn thuần, 15,4% kết hợp bất thường cấu trúc và số lượng, 26,9% bất thường số lượng đơn thuần). Bất thường cấu trúc thường gặp là chuyển đoạn NST, trong đó t (9;22) thường gặp nhất. Đột biến trên lưỡng bội NST chiếm tỷ lệ cao (90,9%) trong số bệnh nhi có bất thường số lượng NST. Nhóm NST tiên lượng xấu chiếm tỷ lệ cao hơn trong nghiên cứu. Nhóm tiên lượng tốt có kết quả điều trị tốt nhất (OS 12 tháng đạt 100%, EFS 12 tháng đạt 80,0 ± 17,9% ). Nhóm có NST tiên lượng xấu OS 12 tháng chỉ đạt 66,0 ± 11,3%, EFS 49,4 ± 12,2%. Khác biệt có ý nghĩa thống kê với p < 0,01. Nhóm NST bình thường có OS và EFS 12 tháng khá tốt, lần lượt là 90,4 ± 2,6% và 77,9 ± 3,6%. Kết luận: Tỷ lệ phát hiện bất thường NST thấp. Đột biến cấu trúc thường gặp hơn. Đột biến số lượng NST chủ yếu gặp trên lưỡng bội NST. Bước đầu thấy sự khác biệt về thời gian sống còn giữa các nhóm theo tiên lượng NST. ABSTRACT CHROMOSOME ABNORMALITIES AND RELATION WITH EARLY TREATMENT RESULT IN PEDIATRIC ACUTE LYMPHOBLASTIC LEUKEMIA AT NATIONAL INSTITUTE OF HEMATOLOGY AND BLOOD TRANSFUSION Hoang Thi Hong1*, Mai Lan2, Nguyen Quang Tung1, Nguyen Trieu Van2, Bach Quoc Khanh2 1 Đại học Y Hà Nội 2 Viện Huyết học Truyền máu Trung ương - Ngày nhận bài (Received): 2/10/2020, Ngày phản biện (Revised): 5/11/2020; - Ngày đăng bài (Accepted): 21/12/2020 - Người phản hồi (Corresponding author): Hoàng Thị Hồng - Email: hoanghong.nihbt@gmail.com ; ĐT: 0983.885.350 Bệnh viện Trung ương Huế 82 Tạp Chí Y Học Lâm Sàng - Số 66/2020 Bất thường nhiễm sắc thể và liên quan tới kết quả điều trị sớm lơ xê mi... I. ĐẶT VẤN ĐỀ Lơ xê mi cấp dòng lympho đặc trưng bằng sự tăng sinh ác tính của các tế bào tiền thân dòng lympho, có thể có các biến đổi di truyền, dẫn đến sự lấn át các dòng tế bào khác và rối loạn quá trình sinh máu của cơ thể. Nghiên cứu bất thường nhiễm sắc thể (NST) có vai trò quan trọng trong đánh giá tiên lượng. Vì vậy, chúng tôi nghiên cứu đề tài này với mục tiêu: - Nghiên cứu đặc điểm bất thường nhiễm sắc thể và đánh giá mối liên quan với kết quả điều trị sớm lơ xê mi cấp dòng lympho trẻ em theo phác đồ FRALLE 2000 tại Viện Huyết học Truyền máu Trung ương giai đoạn 2016-2019. II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU Đối tượng nghiên cứu 188 bệnh nhi được chẩn đoán xác định ALL, nhập viện điều trị tại khoa Bệnh máu trẻ em, Viện Huyết học Truyền máu Trung ương từ ngày 1/8/2016 đến ngày 1/8/2019 Tiêu chuẩn lựa chọn - Bệnh nhi tuổi từ 1-15 - Chẩn đoán xác định ALL de novo theo tiêu chuẩn WHO 2016 (có >= 20% tế bào blast/tổng số tế bào có nhân trong tủy, mang hình thái nguyên bào lympho; tế bào blast có dấu ấn miễn dịch đặc trưng của dòng lympho. - Gia đình bệnh nhi đồng ý điều trị hoá chất và tự nguyện tham gia nghiên cứu. Tiêu chuẩn loại trừ: Lơ xê mi cấp thứ phát, bệnh nhi bỏ điều trị Thiết kế nghiên cứu: Nghiên cứu tiến cứu Cỡ mẫu: Cỡ mẫu thuận tiện Các kỹ thuật tiến hành trong nghiên cứu: Huyết đồ, tủy đồ, kỹ thuật di truyền nuôi cấy và phân tích kết quả NST từ dịch hút tế bào tủy xương Xử lý số liệu: Phần mềm SPSS 20.0, Excel 2013. III. KẾT QUẢ Tỷ lệ và đặc điểm bất thường nhiễm sắc thể Trong số 188 bệnh nhi nghiên cứu, phát hiện 26 bệnh nhi có bất thường NST, chiếm 13,8%. Xếp loại bất thường NST theo số lượng và cấu trúc được minh họa trên bảng 1: Cytogenetic variables in pediatric acute lymphoblastic leukemia (ALL) plays an important role in prognosis and risk grouping. Evaluation of early result treatment based on cytogenetic mutations provides data for physicians in treatment options for pediatric patients. Objectives: Study on characteristics of chromosomal abnormalities and evaluate the relationship with the early result of treatment according to F ... ường cấu trúc đơn thuần chiếm tỷ lệ 57,7%, cao hơn bất thường số lượng đơn thuần (26,9%). Bất thường phối hợp cả cấu trúc và số lượng chiếm tỷ lệ thấp nhất với 15,4%. Bảng 2: Đặc điểm bất thường về cấu trúc nhiễm sắc thể Loại bất thường n Tỷ lệ % Chuyển đoạn t(9;22) 6 31,6 Chuyển đoạn t(4;11) 2 10,5 Chuyển đoạn t(1;19) 3 15,8 Mất đoạn 46,XX/46,XX, del (14q) 2 10,5 45,XX, -20, del(9p) Thêm đoạn 46,XY,3q+ 3 15,8 46,XY/46,XY, 16q+ 46,XY/46,XY, -15, +mar, 14q+ Đa tổn thương 46,XX/46,X,-X,-5,+ mar, +mar, del(4q),10p+/47,XX, 10,+22,+mar,10p+,del(15q) 2 10,5 47,XX, +22, del(3q), 7q+, 9p+ Đảo đoạn 46,XX[16]/46,XX, inv9[4] 1 5,3 Tổng 19 100 Nhận xét: Trong số các bệnh nhi có bất thường cấu trúc thì chuyển đoạn t(9;22) được phát hiện với tỷ lệ cao nhất là 31,6%. Các tổn thương nhiễm sắc thể khác như mất đoạn, thêm đoạn, chuyển đoạn khác, đa tổn thương chiếm tỷ lệ gần tương đương nhau (dao động 10,5-15,8%). Bất thường đảo đoạn chỉ được phát hiện ở 1 bệnh nhi, chiếm 5,3%. Bảng 3: Đặc điểm bất thường về số lượng nhiễm sắc thể Loại bất thường Số lượng Tỷ lệ % Trên lưỡng bội NST >50 NST 56,XY,+X,+4,+6,+14,+18,+21,+21,+3 mar 6 54,5 46,XX/ cụm 55 NST chiếm 85% 46,XY[15]/cụm 56 NST [5] 57 NST 58 NST 46,XX[14]/ cụm 53 NST[6] 47-50 NST 47,XY, +mar 4 36,4 47,XX, +22, del(3q), 7q+, 9p+ 46,XY[2]/46,XY,Ph[6]/48,XY,+9,+17, Ph[12] 46,XX/46,X,-X,-5,+2 mar,del(4q),10p+/47,XX,- 10,+22,+mar,10p+,del(15q) Dưới lưỡng bội 45,XX, -20,del(9p) 1 9,1 Tổng 11 100 Bệnh viện Trung ương Huế 84 Tạp Chí Y Học Lâm Sàng - Số 66/2020 Biểu đồ 2: Đường Kaplan Meier biểu thị thời gian sống thêm toàn bộ tại thời điểm 12 tháng ở các nhóm tiên lượng NST (n=188) Nhận xét: Tỷ lệ sống thêm toàn bộ tại thời điểm 12 tháng tốt nhất ở nhóm NST tiên lượng tốt với 100% bệnh nhi sống sót. Nhóm có NST tiên lượng xấu có tỷ lệ bệnh nhi sống sót chỉ đạt 66,0 ± 11,3%. Khác biệt có ý nghĩa thống kê với p < 0,01. Bất thường nhiễm sắc thể và liên quan tới kết quả điều trị sớm lơ xê mi... Nhận xét: Bất thường trên lưỡng bội NST chiếm chủ yếu trong nhóm bất thường về số lượng NST với 90,9%. Trong đó bất thường trên lưỡng bội tăng nhiều NST (>50 NST) chiếm 54,5%. Bất thường dưới lưỡng bội NST chỉ gặp ở 1 bệnh nhi, chiếm 9,1%. Chia nhóm tiên lượng dựa trên biến đổi di truyền tế bào Biểu đồ 1: Chia nhóm tiên lượng theo biến đổi di truyền tế bào Nhận xét: Tỷ lệ bệnh nhi có biến đổi NST thuộc nhóm tiên lượng xấu cao hơn so với nhóm bệnh nhi có biến đổi NST thuộc nhóm tiên lượng tốt (10,1% và 3,7%). Đánh giá liên quan bất thường NST tới kết quả điều trị sớm Biểu đồ 3: Đường Kaplan Meier biểu diễn thời gian sống thêm không sự cố tại thời điểm 12 tháng ở các nhóm tiên lượng NST (n=188) Bệnh viện Trung ương Huế Tạp Chí Y Học Lâm Sàng - Số 66/2020 85 Nhận xét: Tỷ lệ sống thêm không sự cố của nhóm NST bình thường và nhóm NST tiên lượng tốt gần tương tự nhau (80,0 ± 17,9% và 77,9 ± 3,6%). Nhóm NST tiên lượng xấu có tỷ lệ sống thêm không sự cố chỉ đạt 49,4 ± 12,2%, thấp nhất trong các nhóm tiên lượng theo biến đổi NST. Khác biệt có ý nghĩa thống kê với p < 0,01. IV. BÀN LUẬN Tỷ lệ và đặc điểm bất thường nhiễm sắc thể Tỷ lệ bệnh nhi được phát hiện bất thường NST chỉ đạt 13,8% (bảng 1). Kết quả của nghiên cứu này tương tự nghiên cứu của tác giả Trần Quỳnh Mai, ghi nhận 13,9% bệnh nhi có bất thường NST khi nghiên cứu 108 trẻ ALL được điều trị tại Viện Huyết học giai đoạn năm 2015 - 2016 [1]. Nhiều nghiên cứu của các tác giả trong nước và trên thế giới cho tỷ lệ gặp các bất thường NST khác nhau. Theo tác giả Phan Thị Duy An nghiên cứu trên 91 bệnh nhi thấy 16% bệnh nhi có bất thường NST [2]. Tác giả An Thuy Lan nghiên cứu bất thường di truyền trên 109 bệnh nhi ALL điều trị tại Viện nhi Trung ương từ tháng 1/2017 - 6/2018, phát hiện 36,7% bất thường di truyền (bao gồm cả kỹ thuật nhuộm băng G và kỹ thuật FISH) [3]. Tại Ấn Độ, một nghiên cứu của tác giả Rachana trên 240 trẻ, trong đó có 125 trẻ có kết quả phân tích NST ghi nhận 38,6% có bất thường NST (bao gồm kỹ thuật FISH) [4]. Nghiên cứu tại Iran của tác giả G. Bahoush có 40,8% bệnh nhi có biến đổi NST [5]. Như vậy, có thể nhận thấy tỷ lệ phát hiện bất thường NST trong các nghiên cứu trên thế giới có tỷ lệ cao hơn so với nghiên cứu này. Theo Faderl (1998), nuôi cấy tế bào lơ xê mi thuộc dòng lympho rất khó và nếu sử dụng nhuộm băng thông thường chỉ phát hiện tối đa 50 - 60% bất thường NST [6]. Các bất thường NST bao gồm các đột biến cấu trúc và số lượng hoặc có thể phối hợp. Trong số những bệnh nhi được phát hiện bất thường NST thông qua kỹ thuật nhuộm băng G, bất thường cấu trúc NST chiếm tỷ lệ cao nhất với 57,7% bệnh nhi có bất thường cấu trúc đơn thuần và 15,4% bệnh nhi có phối hợp cả bất thường cấu trúc và bất thường số lượng. Bất thường số lượng đơn thuần chiếm 26,9% (bảng 1). Nghiên cứu của tác giả Trần Quỳnh Mai cũng nhận thấy bất thường cấu trúc chiếm tỷ lệ cao với 40% bệnh nhi có bất thường cấu trúc đơn thuần, bất thường số lượng đơn thuần chiếm 40%, tỷ lệ bệnh nhi có bất thường phối hợp là 20% [1]. Nghiên cứu của tác giả An Thuy Lan tại Viện nhi Trung ương, trong số 29 bệnh nhi có bất thường NST thì có 14/29 (48,2%) có bất thường đơn thuần về cấu trúc, 4/29 (13,8%) bệnh nhi có bất thường phối hợp cấu trúc và số lượng. Tác giả Osman nhận thấy trong số bệnh nhi có bất thường NST thì có đến 78,3% bệnh nhi có bất thường về cấu trúc, bất thường số lượng đơn thuần chỉ chiếm 21,7% [7]. Bảng 2 mô tả cụ thể hơn các bất thường cấu trúc NST ở nhóm bệnh nhi nghiên cứu nhận thấy: Chuyển đoạn t (9;22) gặp nhiều nhất với 31,6%. Đây là chuyển đoạn tạo ra NST Philadelphia, một trong những đột biến có tiên lượng xấu trong ALL trẻ em. Kết quả tương tự nghiên cứu của tác giả Trần Quỳnh Mai, chuyển đoạn t (9;22) chiếm 34% trong nhóm có đột biến cấu trúc đơn thuần [1]. Các bất thường khác gặp với tỷ lệ thấp hơn trong nghiên cứu là chuyển đoạn t (1;19) gặp ở 3/19 (15,8%) trường hợp có bất thường cấu trúc và chuyển đoạn t (4;11) gặp ở 2/19 (10,5%) các trường hợp (bảng 2). Bất thường thêm đoạn và mất đoạn NST trong ALL trẻ em thường không mang tính đặc hiệu. Nghiên cứu của tác giả Osman gặp 15 bệnh nhi có mất đoạn NST và 6 bệnh nhi có thêm đoạn. Các tổn thương mất đoạn và thêm đoạn có thể gặp trên các NST khác nhau [7]. Trong nghiên cứu này, chúng tôi ghi nhận được 3 trường hợp có thêm đoạn NST, 2 trường hợp có mất đoạn NST và 1 trường hợp đảo đoạn NST số 9. Có 3 trường hợp mất đoạn, thêm đoạn và cả đảo đoạn đều có liên quan đến NST số 9. Nhiều tác giả cho rằng, những bất thường liên quan đến cánh ngắn NST số 9 có thể liên quan đến các gen liên quan đến bệnh sinh LXM cấp như CDKN2A, CDKN2B, JAK2 hay PAX5, liên quan đến tiên lượng xấu trong ALL trẻ em và người lớn [8]. Nghiên cứu cũng gặp 2 bệnh nhi có đa tổn thương NST (tổn thương phức tạp, nhiều dòng). Đây cũng là tổn thương mang ý Bệnh viện Trung ương Huế 86 Tạp Chí Y Học Lâm Sàng - Số 66/2020 Bất thường nhiễm sắc thể và liên quan tới kết quả điều trị sớm lơ xê mi... nghĩa tiên lượng xấu trong điều trị và được nhiều tác giả xếp loại vào nhóm nguy cơ rất cao theo tiên lượng NST [4]. Bất thường về số lượng NST có ý nghĩa đặc biệt liên quan đến tiên lượng bệnh. Trong nghiên cứu này với 11 trường hợp có bất thường về số lượng NST, chủ yếu là trên lưỡng bội NST (10/11 bệnh nhi, chiếm 90,9%), trong đó gặp nhiều nhất là trên lưỡng bội tăng nhiều NST (>50 NST) với 6/11 trường hợp, chiếm 54,5% các trường hợp bất thường số lượng NST (bảng 3). Nghiên cứu cũng nhận thấy, các bất thường trên lưỡng bội NST có thể gặp cộng thêm ở nhiều NST khác nhau như NST số 4, 5, 6, 7, 9, 14, 21, thường có kết hợp với tổn thương cấu trúc NST và có cấu trúc dạng khảm. Tác giả Trần Quỳnh Mai cũng nhận thấy tỷ lệ bệnh nhi có trên lưỡng bội NST chiếm tỷ lệ cao hơn với 7/9 trường hợp, chiếm 77,8%, trong đó 4 bệnh nhi có > 50 NST, còn 3 bệnh nhi có 47-50 NST [1]. Các nghiên cứu trên thế giới cho rằng, các bất thường trên lưỡng bội NST có thể gặp ở 22 - 25% các trường hợp ALL trẻ em, với ý nghĩa tiên lượng tốt. Theo Pui CH, ở trẻ em nhóm trên 50 NST gặp 23-29%, dưới lưỡng bội dưới 45 NST gặp 1-2% [9]. Theo Stafel Faderl và cộng sự, nhóm trên 50 NST gặp ở trẻ em nhiều hơn ở người lớn [10]. Theo tác giả Harrison (2009) và De Braekeleer (2010) nghiên cứu trên 208 bệnh nhân cho thấy các NST cộng thêm hay gặp là 4, 6, 10, 14, 17, 18, 21, và X [11],[12]. Theo nghiên cứu của tác giả Luquet và cộng sự thuộc tổ chức GFCH (Groupe Francophone de cytogenetique Hematologique) với nhóm trên 50 NST thì các NST hay thêm đó là 4, 6, 8, 10, 14, 17, 21 còn nhóm 47-50 NST thì các NST hay thêm là 5, 8, 10, 21. Trong nghiên cứu này, các NST hay thêm là 3, 4, 6, 8, 9, 14, 16, 21 và cả NST không xếp loại được (mar) cũng khá tương đồng với nghiên cứu của nhiều tác giả. Phân nhóm tiên lượng theo bất thường NST Bất thường NST có vai trò quan trọng trong tiên lượng điều trị ALL trẻ em. Vì vậy, việc chia nhóm tiên lượng NST giúp cho các nhà lâm sàng lựa chọn phác đồ phù hợp và lập kế hoạch điều trị để có thể đạt được hiệu quả tốt nhất. Trong nghiên cứu này, để so sánh, đánh giá kết quả điều trị giữa các nhóm có kết quả NST khác nhau liên quan đến tiên lượng, chúng tôi chia 188 bệnh nhi thành 3 nhóm: nhóm NST bình thường, nhóm NST có tiên lượng tốt và nhóm NST có tiên lượng xấu. Theo biểu đồ 1 nhóm NST tiên lượng xấu có tỷ lệ cao hơn so với nhóm có tiên lượng tốt với tỷ lệ lần lượt là 10,1% và 3,7%. Trong nghiên cứu này, một số trường hợp bệnh nhi có bất thường trên lưỡng bội NST nhưng lại kèm theo đột biến cấu trúc phức tạp. Theo nghiên cứu của tác giả Rachana cũng cho thấy trong số 39 bệnh nhi được có kết quả phân tích NST thì chỉ có 10 bệnh nhi có kết quả NST thuộc nhóm tiên lượng tốt [4]. Đánh giá liên quan bất thường NST tới kết quả điều trị sớm Nghiên cứu so sánh tỷ lệ bệnh nhi sống thêm toàn bộ và sống thêm không sự cố giữa các nhóm NST trên biểu đồ 2 và 3 nhận thấy: OS tại thời điểm 12 tháng cao nhất ở nhóm đột biến NST tiên lượng tốt (100%). Nhóm có đột biến NST tiên lượng xấu có tỷ lệ bệnh nhi sống thêm toàn bộ chỉ đạt 66,0 ± 11,3%. Tỷ lệ sống thêm không sự cố (EFS) của nhóm NST bình thường và nhóm NST tiên lượng tốt gần tương tự nhau (80,0 ± 17,9% và 77,9 ± 3,6%). Nhóm NST tiên lượng xấu có EFS chỉ đạt 49,4 ± 12,2%, thấp nhất trong các nhóm tiên lượng NST. Khác biệt có ý nghĩa thống kê với p < 0,01. Như vậy, kết quả nghiên cứu này cho thấy, nhóm có đột biến NST tiên lượng xấu có kết quả OS và EFS tại thời điểm 12 tháng thấp nhất trong các nhóm, nhóm đột biến NST tiên lượng tốt có kết quả OS 12 tháng tốt nhất. Nghiên cứu của tác giả Võ Thị Thanh Trúc có so sánh OS và EFS thấy nhóm đột biến NST tốt có OS và EFS cao hơn nhóm đột biến NST không tốt tuy nhiên do số lượng bệnh nhi ít nên khác biệt chưa có ý nghĩa thống kê nhưng cũng nhận thấy có khác biệt về OS và EFS giữa nhóm có NST Philadelphia và nhóm không có NST Philadelphia [13]. Trong nghiên cứu này, mặc dù với thời gian theo dõi chưa được dài nhưng bước đầu ghi nhận sự khác biệt có ý nghĩa về OS và EFS giữa các nhóm. Nhiều nghiên cứu trên thế giới cũng chỉ ra, các đột biến trên lưỡng Bệnh viện Trung ương Huế Tạp Chí Y Học Lâm Sàng - Số 66/2020 87 bội NST có tiên lượng tốt với tỷ lệ sống thêm toàn bộ và sống thêm không sự cố cao nhất trong các nhóm [9]. Ngay cả trên những bệnh nhi không đạt lui bệnh trong điều trị tấn công, thì nhóm có đột biến NST tiên lượng tốt vẫn có tỷ lệ sống thêm toàn bộ cao nhất [14]. V. KẾT LUẬN - Tỷ lệ phát hiện bất thường di truyền tế bào bằng phương pháp NST còn thấp (13,8%). - Bất thường cấu trúc chiếm tỷ lệ cao hơn (bất thường cấu trúc đơn thuần 57,7%, bất thường kết hợp số lượng chiếm 15,4%), thường gặp nhất là chuyển đoạn NST, trong số đó 31,6% bệnh nhi có bất thường t(9;22). - Bất thường đơn thuần số lượng NST chiếm 26,9%, chủ yếu là trên lưỡng bội NST. - Nhóm NST tiên lượng tốt có kết quả điều trị tốt nhất với OS và EFS 12 tháng cao nhất, lần lượt là 100% và 80 ± 17,9%. Nhóm NST tiên lượng xấu có OS 12 tháng thấp (66,0 ± 11,3%), EFS 12 tháng chỉ đạt 49,4 ± 12,2%. TÀI LIỆU THAM KHẢO 1. Trần Quỳnh Mai (2016). Nghiên cứu đặc điểm lâm sàng, xét nghiệm và đáp ứng điều trị tấn công Lơ xê mi cấp dòng lympho trẻ em có một số biến đổi di truyền tại Viện Huyết học - Truyền máu - Trung ương. Luận văn thạc sỹ y học. Đại học Y Hà Nội. 2. Phan Thị Duy An (2011). Khảo sát đặc điểm về di truyền tế bào và sinh học phân tử trên bệnh bạch cầu cấp dòng lympho ở trẻ em tại khoa lâm sàng Nhi Bệnh viện Truyền Máu & Huyết Học từ 03/2010 đến 03/2011. Luận văn thạc sỹ. Đại học Y dược Hồ Chí Minh. 3. An Thuy Lan et al (2018). Cytogenetic findings of patients with acute lymphoblastic leukemia in national children’s hospital from January, 2017 to June, 2018. Jounal of clinical medicine. Hue central Hospital. 51. 4. Rachana Chennamaneni, et al. (2018). Impact of cytogenetics on outcomes in pediatric acute lymphoblastic leukemia. South Asian J Cancer. 7(4), 263-266. 5. Gholamreza Bahoush, Marzieh Nojoomi (2019). Frequency of cytogenetic findings and its effect on the outcome of pediatric acute lymphoblastic leukemia. Med Arch. 73(5), 311-315. 6. Faderl S, et al. (1998). Clinical signficance of cytogenetic abnormalities in adult acute lymphoblastic leukemia. Blood. 11, 3995-4019. 7. Osman Demirhana, Tanrıverdia N, Süleymanovaa D (2019). Frequency and types of chromosomal abnormalities in acute lymphoblastic leukemia patients in Turkey. Arch Community Med Public Health. 5(2), 055-061. 8. Anwar N. Mohamed (2016). del(9p) in Acute Lymphoblastic Leukemia. Atlas of Genetics and Cytogenetics in Oncology and Haematology. 9. Pui C.H (2011). Biology, risk stratification, and therapy of pediatric acute leukemias: an update. J Clin Oncology. 29(5), 551-65. 10. Stefan Faderl (1998). Clinical Significance of Cytogenetic Abnormalities in Adult Acute Lymphoblastic Leukemia. Blood. 91 (11), 3995-4019. 11. Harrison C.J (2009). Cytogenetics of paediatric and adolescent acute lymphoblastic leukaemia. Br J Haematol. 144(2), 147-56. 12. De Braekeleer (2010). Cytogenetics in pre-B and B-cell acute lymphoblastic leukemia: a study of 208 patients diagnosed between 1981 and 2008. Cancer Genet Cytogenet. 200(1), 8-15. 13. Võ Thị Thanh Trúc (2010). Đánh giá hiệu quả điều trị bệnh bạch cầu cấp dòng lympho ở trẻ em bằng phác đồ FRALLE 2000. Luận văn bác sĩ nội trú. Trường Đại học Y dược Hồ Chí Minh. 14. Hunger SP Schrappe M, Pui CH, et al (2012). Outcomes after induction failure in pediatric acute lymphoblastic leukemia. N Engl J Med. 366(15), 1371-1381.
File đính kèm:
 bat_thuong_nhiem_sac_the_va_lien_quan_toi_ket_qua_dieu_tri_s.pdf
bat_thuong_nhiem_sac_the_va_lien_quan_toi_ket_qua_dieu_tri_s.pdf

