Bài giảng Tổng quan về thai bám ở sẹo mổ lấy thai
Thai ở sẹo mổ lấy thai
hiện đang có xu hướng tăng nhanh
• Năm 1978, Larsen báo cáo trường hợp đầu tiên (*)
• 2002: 18 trường hợp được thu thập (Fylstra và cs )
• 2006 : 112 trường hợp được báo cáo (Rotas và cs)
• 2007 : 161 trường hơp (Ash A và cs)
Thai bám ở sẹo mổ lấy thai (CSP) được xác định là một
tình trạng thai ngoài tử cung xâm nhập vào vùng cơ tử
cung có sẹo mổ lấy thai.
Thai bám ở SMLT là một dạng đặc biệt của thai lạc chỗ,
rất hiếm khi xảy ra. Thai bám ở SMLT vì vậy có thể gọi
một cách chính xác hơn là tình trạng thai ngoài tử cung
bám ở SMLT. Trong thai bám ở SMLT, túi thai hoàn toàn
được bao quanh bởi lớp cơ và mô xơ của vết sẹo, hoàn
toàn tách biệt với khoang nội mạc tử cung

Trang 1

Trang 2
Trang 3

Trang 4

Trang 5

Trang 6

Trang 7

Trang 8
Trang 9

Trang 10
Tải về để xem bản đầy đủ
Tóm tắt nội dung tài liệu: Bài giảng Tổng quan về thai bám ở sẹo mổ lấy thai

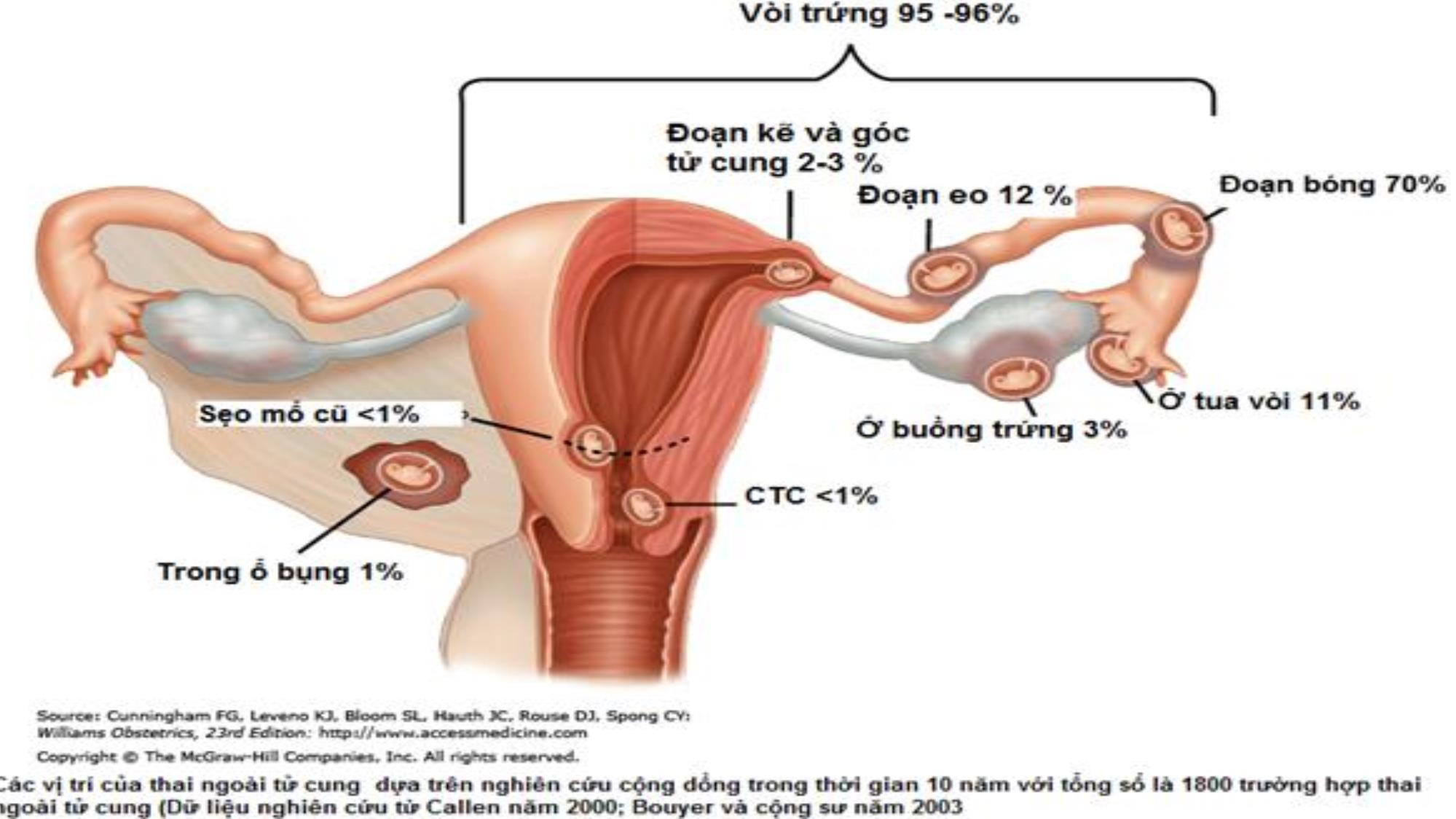
TỔNG QUAN VỀ THAI BÁM Ở SẸO MỔ LẤY THAI ThS.BS TRẦN THANH TRÚC QUỲNH Bệnh viện Từ Dũ TIẾP CẬN 5Ws – 1H WHY WHAT WHO WHERE WHEN TẠI SAO CẦN BIẾT VỀ THAI Ở SẸO MLT (CSP) CSP LÀ GÌ ? ĐỐI TƯỢNG CSP LÀ AI ? HƯỚNG PHÁT TRIỂN CỦA CSP ? PHÁT HIỆN CSP Ở THỜI ĐIỂM NÀO? HOW ĐIỀU TRỊ CSP THẾ NÀO ? WHY TẠI SAO CẦN BIẾT VỀ THAI Ở SẸO MLT (CSP) ? CHÚNG TA CÓ THỂ GẶP 1 BN VỚI THAI BÁM Ở SMLT Ở BẤT CỨ LÚC NÀO VÀ Ở BẤT KỲ CƠ SỞ Y TẾ NÀO ? Tỷ lệ MLT ngày càng tăng => Nguy cơ thai bám ở sẹo MLT ngày càng tăng Diễn biến phức tạp Biến chứng nguy hiểm: băng huyết, vỡ tử cung, có thể phải cắt tử cung, có thể dẫn đến tử vong (*) (*) Nguồn: Timor-Tritsch IE, Monteagudo A (2012). Unforeseen consequences of the increasing rate of cesarean deliveries: early placenta accrete and cesarean scar pregnancy. A review. Am J Obstet Gynecol. 2014 Apr;210(4):371-4. Thai ở sẹo mổ lấy thai hiện đang có xu hướng tăng nhanh • Năm 1978, Larsen báo cáo trường hợp đầu tiên (*) • 2002: 18 trường hợp được thu thập (Fylstra và cs ) • 2006 : 112 trường hợp được báo cáo (Rotas và cs) • 2007 : 161 trường hơp (Ash A và cs) (*) Nguồn: Larsen JV, Solomon MH (1978). Pregnancy in a uterine scar : an unusual cause of postabortal haemorrhage. S Afr Med J;53:142–3 WHAT - WHO THAI Ở SẸO MLT LÀ GÌ ? ĐỐI TƯỢNG NGUY CƠ ? Thai bám ở sẹo mổ lấy thai (CSP) được xác định là một tình trạng thai ngoài tử cung xâm nhập vào vùng cơ tử cung có sẹo mổ lấy thai. Thai bám ở SMLT là một dạng đặc biệt của thai lạc chỗ, rất hiếm khi xảy ra. Thai bám ở SMLT vì vậy có thể gọi một cách chính xác hơn là tình trạng thai ngoài tử cung bám ở SMLT. Trong thai bám ở SMLT, túi thai hoàn toàn được bao quanh bởi lớp cơ và mô xơ của vết sẹo, hoàn toàn tách biệt với khoang nội mạc tử cung (*) Nguồn: Donnez J, Godin PA, Bassil S (1997). Successful methotrexate treatment of a viable pregnancy within a thin uterine scar, Br J Obstet Gynaecol ;104:1216–17 CƠ CHẾ BỆNH SINH Nguyên• nhân chính xác chưa rõ ràng Khiếm khuyết rất nhỏ trên SMLT Qua một hệ thống vi ống tại SMLT phân bố mạch máu nghèo nàn tại đoạn dưới tử cung phẫu thuật trên tử cung ĐỐI TƯỢNG PHỤ NỮ ĐÃ MỔ LẤY THAI TRƯỚC ĐÓ YẾU TỐ NGUY CƠ + Số lần MLT (+/-) + Chỉ định MLT lần trước + Tiền căn thủ thuật trên buồng tử cung WHERE HƯỚNG PHÁT TRIỂN CỦA CSP ? 2 HÌNH THAI PHÁT TRIỂN CỦA CSP Loại 1: Phôi bám vào sẹo của vết mổ cũ, phát triển về phía eo tử cung hoặc buồng tử cung, thai có thể sống đến đủ tháng, nhưng thường đi kèm với nguy cơ vỡ tử cung Loại 2: Phôi bám sâu vào chỗ khuyết ở sẹo của SMLT, phát triển về phía bàng quang và ổ bụng. Loại này có nguy cơ vỡ tử cung sớm hơn Cần phát hiện sớm ở tam cá nguyệt thứ nhất WHEN THỜI ĐIỂM PHÁT HIỆN CSP CHẨN ĐOÁN CHỦ YẾU DỰA VÀO SIÊU ÂM Các triệu chứng lâm sàng không điển hình + trễ kinh từ 1 – 2 tuần + chảy máu âm đạo (+/-) + có thể hoàn toàn không có triệu chứng 1. Buồng TC rỗng, không tiếp xúc túi thai 2. Ống CTC rỗng, không tiếp xúc túi thai 3. Mất liên tục thành trước TC trên hình ảnh cắt dọc TC khi hướng tia siêu âm qua túi ối 4. Hiện diện túi thai ± tim thai/cực thai ở phần trước eo TC Không5. có/thiếu tổ chức cơ TC giữa bàng quang và túi thai Tiêu chuẩn chẩn đoán TNTC bám ở VMC trên siêu âm: (Seow KM 2011; Vial Y 2000) Kênh CTC rỗng - Buồng TC rỗng, không tiếp xúc túi thai Túi thai nằm chìm trong VMC Lớp CTC giữa túi thai và BQ rất mỏng 1- 3 mm Nguồn hình: Deb S, Clewes J, Hewer C, et al (2007). The management Hình ảnh siêu âm Doppler màu 3 chiều cho thấy sự tăng tưới máu quanh khối thai so với lớp cơ và nội mạc tử cung. HOW ĐIỀU TRỊ CSP THẾ NÀO ? Hiện nay vẫn chưa có phương pháp điều trị ưu việt nào cho thai ở sẹo MLT Chấm dứt thai kỳ sớm ngay khi có chẩn đoán xác định Mục tiêu điều trị + Loại bỏ túi thai + Cố gắng duy trì khả năng sinh sản của BN Timor-Tritsch 6/2014: 9 phương pháp điều trị MTX toàn thân đơn liều1. MTX toàn thân đa liều2. Hút nạo đơn thuần hay phối hợp3. Tắc ĐM TC đơn thuần hay phối hợp4. PT mở bụng xẻ TC lấy khối thai5. PT nội soi xẻ TC lấy khối thai6. PT soi buồng tử cung7. Tiêm Methotrexate hay KCl vào túi thai /SA8. Đặt ống thông Foley9. Timor-Tritsch 6/2014: 9 phương pháp điều trị MTX toàn thân đơn liều1. MTX toàn thân đa liều2. Hút nạo đơn thuần hay phối hợp3. Tắc ĐM TC đơn thuần hay phối hợp4. PT mở bụng xẻ TC lấy khối thai5. PT nội soi xẻ TC lấy khối thai6. PT soi buồng tử cung7. Tiêm Methotrexate hay KCl vào túi thai /SA8. Đặt ống thông Foley9. Methotrexate, một chất đối vận folate là lựa chọn trong điều trị bảo tồn ở các bệnh nhân thai ở SMLT Maymn và cs (2004): đề nghị điều trị bảo tồn có thể tiến hành khi bệnh nhân có triệu chứng lâm sàng ổn định, tuổi thai dưới 8 tuần và lớp cơ tử cung giữa khối thaivà bàng quang mỏng hơn 2mm. Haimov (2002) dùng liều MTX 50mg tiêmbắp cho tuổi thai 6 – 8 tuần, không có hoạt động tim thai . Một số tác giả cho rằng dùng MTX đường toàn thân khi hCG < 5000mIU/ml thì có hiệu quả hơn Vấn đề của điều trị nội khoa là thời gian theo dõi lâu. ßhCG huyết thanh có thể giảm sau vài tuần nhưng khối thai quan sát được trên siêu âm có thể cần cả năm mới tiêu đi . Điều trị nội khoa cần sự kiên nhẫn của cả bệnh nhân và thầy thuốc. Trong một vài trường hợp hiếm, vỡ tử cung nơi SMLT với xuất huyết nặng có thể xảy ra sau điều trị nội khoa. Tình trạng này có thể xảy ra 15 ngày sau điều trị MTX. Timor-Tritsch 6/2014: 9 phương pháp điều trị MTX toàn thân đơn liều1. MTX toàn thân đa liều2. Hút nạo đơn thuần hay phối hợp3. Tắc ĐM TC đơn thuần hay phối hợp4. PT mở bụng xẻ TC lấy khối thai5. PT nội soi xẻ TC lấy khối thai6. PT soi buồng tử cung7. Tiêm Methotrexate hay KCl vào túi thai /SA8. Đặt ống thông Foley9. NONG NẠO • Phương pháp này thường khó hiệu quả và nguy hiểm vì đa số gai nhau bám chặt vào cơ tử cung ở đoạn dưới,rất khó khăn để lấy ra bằng cách nạo mà ít gây tổn thương tử cung hoặc bàng quang • Một số trường hợp đã được báo cáo trên y văn băng huyết nặng không khống chế được do nạo, phải cắt tử cung toàn phần cấp cứu • Năm 1998, Valley và cs đã báo cáo trường hợp mở bụng và lấy khối thai bằng đường rạch qua SMLT, nhưng đã gây chảy máu nhiều trong khi phẫu thuật Timor-Tritsch 6/2014: 9 phương pháp điều trị MTX toàn thân đơn liều1. MTX toàn thân đa liều2. Hút nạo đơn thuần hay phối hợp3. Tắc ĐM TC đơn thuần hay phối hợp4. PT mở bụng xẻ TC lấy khối thai5. PT nội soi xẻ TC lấy khối thai6. PT soi buồng tử cung7. Tiêm Methotrexate hay KCl vào túi thai /SA8. Đặt ống thông Foley9. THUYÊN TẮC MẠCH Thuyên tắc mạch có thể được áp dụng kết hợp với MTX hoặc nong nạo nhằm mục đích hạn chế chảy máu trong thai ở SMLT Năm 2002, Ghezzi đã báo cáo trường hợp đầu tiên làm thuyên tắc mạch kết hợp với MTX và KCl tại chỗ. Thuyên tắc mạch có thể được thực hiện trong lúc phẫu thuật hay sau phẫu thuật như một biện pháp hạn chế chảy máu. Timor-Tritsch 6/2014: 9 phương pháp điều trị MTX toàn thân đơn liều1. MTX toàn thân đa liều2. Hút nạo đơn thuần hay phối hợp3. Tắc ĐM TC đơn thuần hay phối hợp4. PT mở bụng xẻ TC lấy khối thai5. PT nội soi xẻ TC lấy khối thai6. PT soi buồng tử cung7. Tiêm Methotrexate hay KCl vào túi thai /SA8. Đặt ống thông Foley9. PHẪU THUẬT NỘI SOI Những trường hợp thai lạc chỗ ở SMLT chưa vỡ được xẻ ra và lấy khối thai qua nội soi, sau đó cắt lọc vết mổ và khâu phục hồi bằng các mũi rời. Để giảm bớt nguy cơ chảy máu nhiều khi mổ, có thể tiến hành thắt động mạch tử cung hai bên trước khi thao tác trên khối thai NỘI SOI BUỒNG TỬ CUNG - Là sự lựa chọn hợp lý có các trường hợp túi thai hướng vào buồng tử cung (loại 1 theo Vial) trong khi nội soi ổ bụng thì thích hợp cho trường hợp túi thai hướng về phía bàng quang và ổ bụng (loại 2 theo Vial). Nội- soi buồng giúp xác định vị trí túi thai, sự phân bố mạch máu nơi nhau bám. Sau đó, phần thai và nhau được cắt đốt điện cầm máu Timor-Tritsch 6/2014: 9 phương pháp điều trị MTX toàn thân đơn liều1. MTX toàn thân đa liều2. Hút nạo đơn thuần hay phối hợp3. Tắc ĐM TC đơn thuần hay phối hợp4. PT mở bụng xẻ TC lấy khối thai5. PT nội soi xẻ TC lấy khối thai6. PT soi buồng tử cung7. Tiêm Methotrexate hay KCl vào túi thai /SA8. Đặt ống thông Foley9. Tiếp cận túi thai qua ngả bụng cần dùng kim lớn nên cần cẩn trọng khi thao tác, tránh làm tổn thương bàng quang, không cần sử dụng các loại thuốc gây tê. Tiếp cận túi thai qua đường âm đạo đươc ưa thích hơn do khoảng cách đến túi thai gần hơn và nguy cơ tổn thương bàng quang ít hơn. Smorgick (2008) báo cáo 31 trường thai ở SMLT được tiếp cận điều trị theo cách này, và đã thấy thành công ở 5 trường hợp thai ở SMLT. Ngoài việc sử dụng MTX đơn thuần, một số tác giả còn dùng phối hợp với Kali Clorua (KCl), glucose ưu trương, trichosanthin tinh thể tiêm trực tiếp vào khối thai dưới hướng dẫn siêu âm Liều KCl thường dùng là 2mEq/ml, theo sau liều 50mg MTX tiêm vào túi thai Hoặc có thể tiêm 3ml dung dịch Glucose 50% vào túi thai, kèm với liều 2.5mg MTX/ngày dùng đường uống trong 3 ngày liên tiếp Hoặc dùng trichosanthin tinh thể (1.2mg) tiêm qua ngả cổ tử cung (cervical injection) sau đó cho BN uống miferpristone (50mg/ngày trong 3 ngày liên tiếp) hoặc phối hợp với MTX tiêm bắp (1mg/m2) Timor-Tritsch 6/2014: 9 phương pháp điều trị MTX toàn thân đơn liều1. MTX toàn thân đa liều2. Hút nạo đơn thuần hay phối hợp3. Tắc ĐM TC đơn thuần hay phối hợp4. PT mở bụng xẻ TC lấy khối thai5. PT nội soi xẻ TC lấy khối thai6. PT soi buồng tử cung7. Tiêm Methotrexate hay KCl vào túi thai /SA8. Đặt ống thông Foley9. Năm 2014 tác giả Timor-Tritsch có ghi nhận 1 phương pháp mới: sử dụng ống thông Foley chèn và bơm vào vị trí của thai ở SMLT. Các ống thông đi kèm với bong bóng có kích thước khác nhau từ 14 đến 16 F. Chúng có thể được sử dụng một mình hay phối hợp (thường là ở tuổi thai từ 5-7 tuần) với hy vọng ngăn chặn sự phát triển của thai bằng cách đặt áp lực đẩy túi thai lên trên hoặc ép túi thai và bóng chèn cũng ép vào vị trí vết mổ ngăn chặn chảy máu Bóng Folley trong điều trị thai bám ở SMLT Nguồn: I. E. Timor-tritsch*, g. Cali†, A. Monteagudo*, n. Khatib‡, r. E. Berg*, f. FORLANI† and E. Avizova, Foley balloon catheter to prevent or manage bleeding during treatment for cervical and Cesarean scar pregnancy; Ultrasound Obstet Gynecol 2015; 46: 118–123 ĐÁNH GIÁ HIỆU QUẢ ĐIỀU TRỊ THAI DƯỚI 8 TUẦN BÁM Ở SMLT BẰNG PHƯƠNG PHÁP ĐẶT FOLEY PHỐI HỢP HÚT THAI TẠI BỆNH VIỆN TỪ DŨ Tác giả Văn Phụng Thống và cs CHÂN THÀNH CÁM ƠN
File đính kèm:
 bai_giang_tong_quan_ve_thai_bam_o_seo_mo_lay_thai.pdf
bai_giang_tong_quan_ve_thai_bam_o_seo_mo_lay_thai.pdf

