Bài giảng Thai bám ở sẹo mổ lấy thai
ĐỊNH NGHĨA
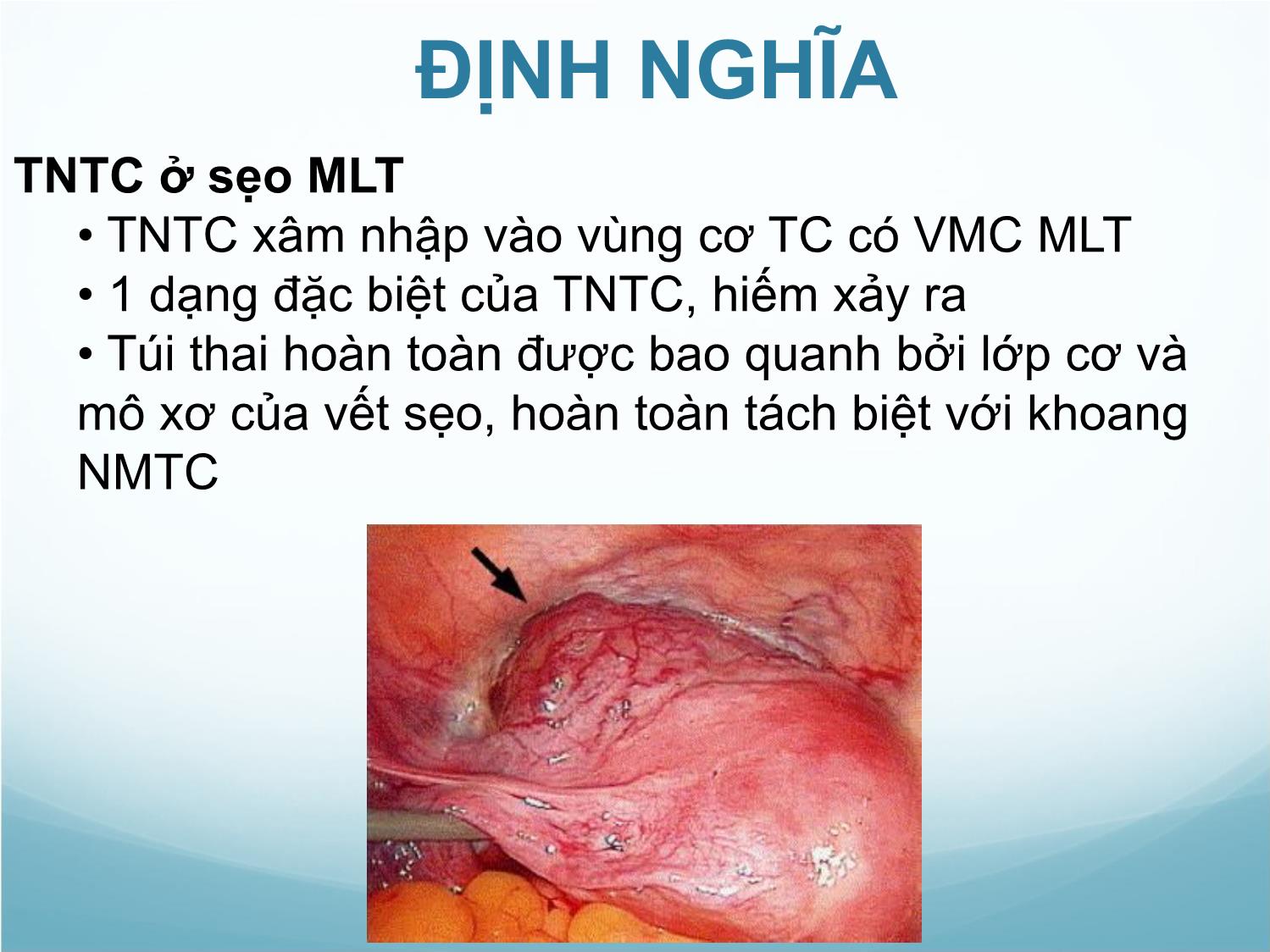
TNTC ở sẹo MLT
• TNTC xâm nhập vào vùng cơ TC có VMC MLT
• 1 dạng đặc biệt của TNTC, hiếm xảy ra
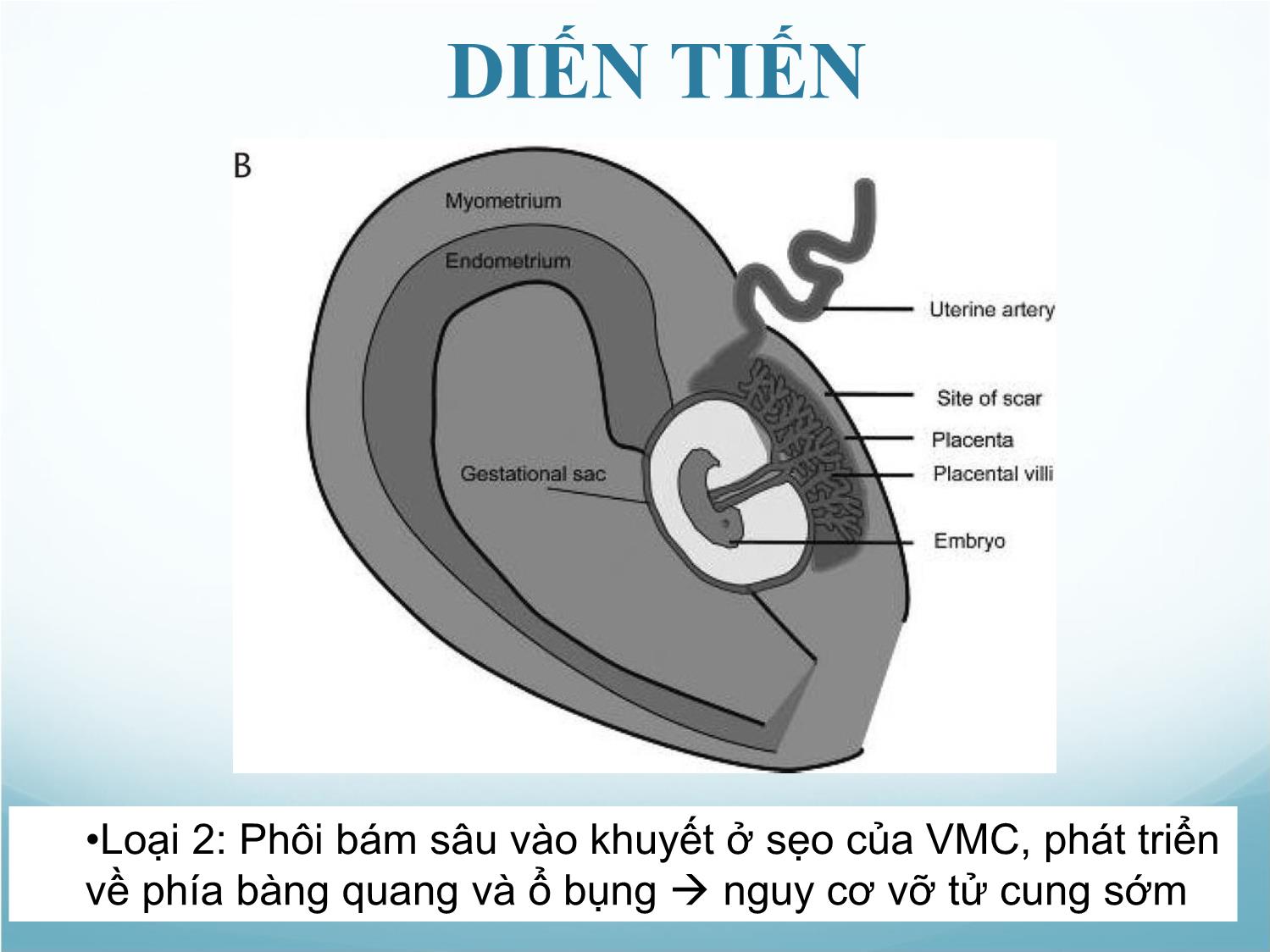
• Túi thai hoàn toàn được bao quanh bởi lớp cơ và
mô xơ của vết sẹo, hoàn toàn tách biệt với khoang
NMTC
ĐỊNH NGHĨA
TNTC ở sẹo MLT
• TNTC xâm nhập vào vùng cơ TC có VMC MLT
• 1 dạng đặc biệt của TNTC, hiếm xảy ra
• Túi thai hoàn toàn được bao quanh bởi lớp cơ và
mô xơ của vết sẹo, hoàn toàn tách biệt với khoang
NMTC

Trang 1

Trang 2
Trang 3
Trang 4

Trang 5
Trang 6

Trang 7
Trang 8
Trang 9

Trang 10
Tải về để xem bản đầy đủ
Bạn đang xem 10 trang mẫu của tài liệu "Bài giảng Thai bám ở sẹo mổ lấy thai", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Bài giảng Thai bám ở sẹo mổ lấy thai

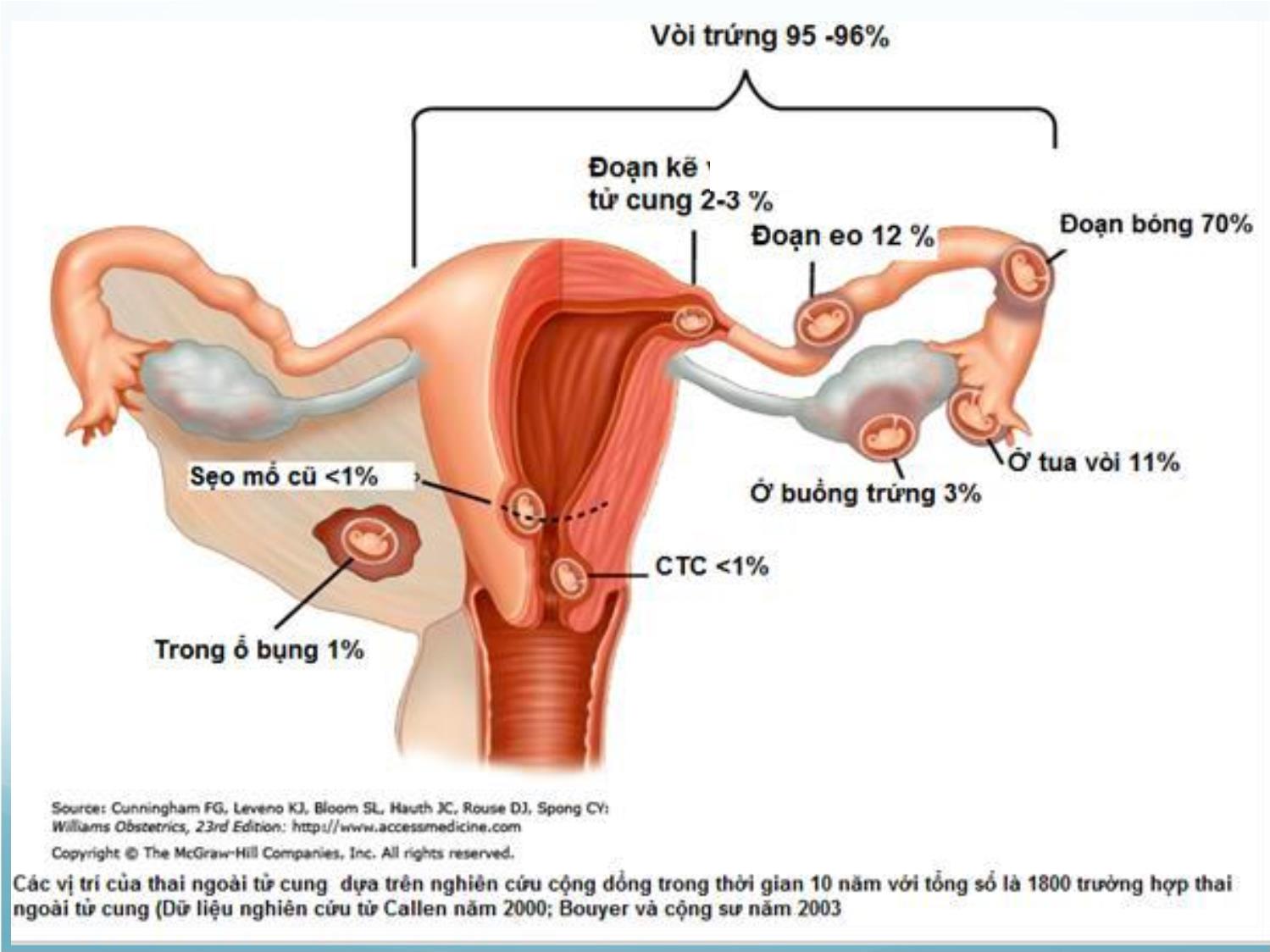
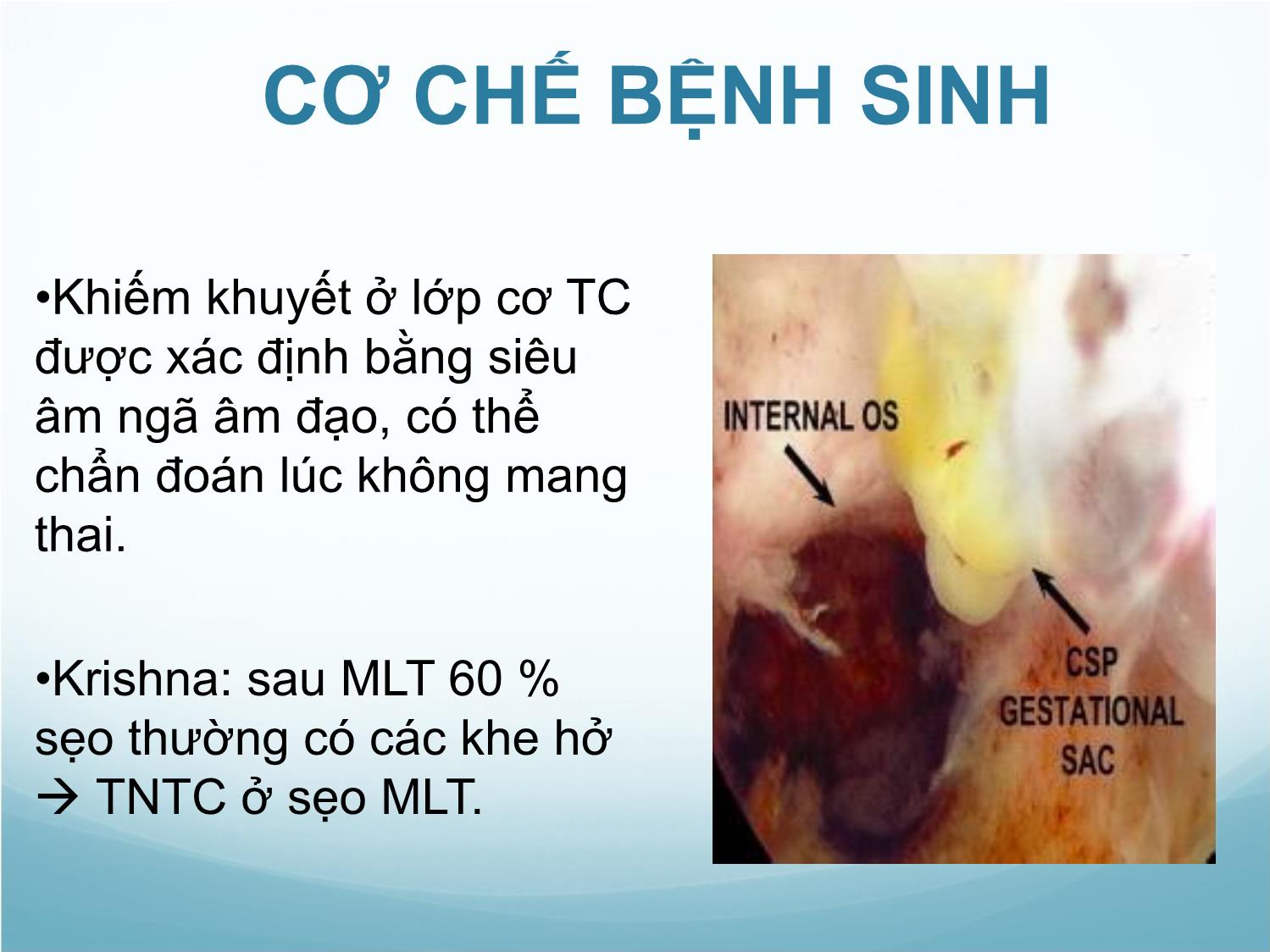
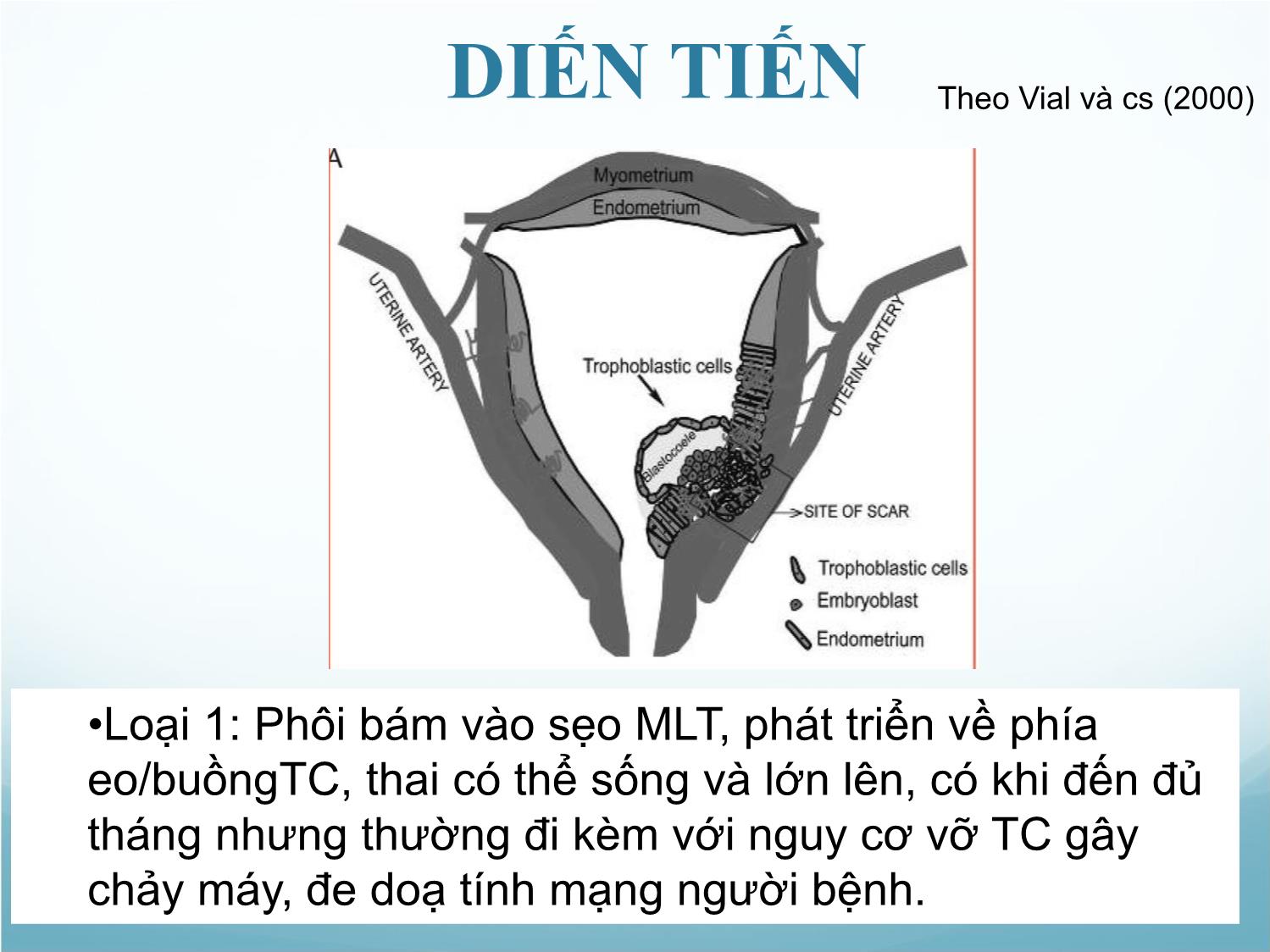
THAI BÁM Ở SẸO MỔ LẤY THAI Bs. Văn Phụng Thống TẦN SUẤT • Nước ngoài •1978: Larsen báo cáo ca TNTC ở sẹo MLT đầu tiên •1990-1999: 19 ca 2000-2005: 48 ca •2006-2011: 104 ca •Timor: TNTC ở sẹo MLT: 1/1800-1/2500TS thai • Tại BV Từ Dũ •2010: 183 ca 2011: 297 ca 2012: 392 •2013: 529 ca 2014: 869 ca sự gia tăng số lượng TNTC ở sẹo MLT phản ánh sự gia tăng MLT, cũng có thể liên quan đến vấn đề cải thiện độ chính xác của chẩn đoán một trường hợp TNTC ở VMC ĐỊNH NGHĨA TNTC ở sẹo MLT • TNTC xâm nhập vào vùng cơ TC có VMC MLT • 1 dạng đặc biệt của TNTC, hiếm xảy ra • Túi thai hoàn toàn được bao quanh bởi lớp cơ và mô xơ của vết sẹo, hoàn toàn tách biệt với khoang NMTC CƠ CHẾ BỆNH SINH 1. Nguyên nhân chưa rõ, có nhiều giả thuyết. 2. Giả thuyết được chấp nhận nhiều nhất: 1. Phôi thai xâm lấn vào cơ tử cung do một khiếm khuyết rất nhỏ hay qua một hệ thống vi ống tại VMC. Khiếm khuyết có thể phát sinh do phẫu thuật trên cơ TC: MLT, tổn thương cơ TC sau bóc nhau bằng tay, do nong nạo hay LNM cơ TC. 2. Sự phân bố mạch máu nghèo nàn tại đoạn dưới TC dẫn đến sự hoá sợi và lành VM không hoàn toàn. CƠ CHẾ BỆNH SINH •Khiếm khuyết ở lớp cơ TC được xác định bằng siêu âm ngã âm đạo, có thể chẩn đoán lúc không mang thai. •Krishna: sau MLT 60 % sẹo thường có các khe hở TNTC ở sẹo MLT. YẾU TỐ NGUY CƠ •Số lần MLT: chưa khẳng định •2006: Rotas 52 % MLT 1 lần 36 % MLT 2 lần 12 % MLT > 2 lần •Tiền căn thủ thuật trên buồng TC: hút nạo, MLT, bóc NX, NS can thiệp BTC, bóc nhau, nạo BTC... DIẾN TIẾN •Loại 1: Phôi bám vào sẹo MLT, phát triển về phía eo/buồngTC, thai có thể sống và lớn lên, có khi đến đủ tháng nhưng thường đi kèm với nguy cơ vỡ TC gây chảy máy, đe doạ tính mạng người bệnh. Theo Vial và cs (2000) DIẾN TIẾN •Loại 2: Phôi bám sâu vào khuyết ở sẹo của VMC, phát triển về phía bàng quang và ổ bụng nguy cơ vỡ tử cung sớm CHẨN ĐOÁN •Lâm sàng (Rotas) •Đau bụng 25% •Ra huyết âm đạo 33 % - 44 % •Không triệu chứng > 50%, phát hiện qua siêu âm khi khám thai •Cận lâm sàng •Siêu âm ngả âm đạo: công cụ rất hữu hiệu cho chẩn đoán xác định •MRI •NS BTC: hình ảnh đỏ như cá hồi Kênh cổ TC rỗng, buồng TC rỗng, không tiếp xúc túi thai Túi thai nằm chìm trong VMC, cơ TC giữa bàng quang và túi thai rất mỏng 1-3 mm Tăng sinh mạch máu quanh túi thai: phân biệt giữa thai sống tại sẹo MLT với thai chết trong tử cung quyết định điều trị hợp lý CHẨN ĐOÁN PHÂN BIỆT •Thai trong lòng TC bám thấp •Thai đang sẩy và tụt xuống ngang vết MLT •Thai ở cổ TC (Hofmann) Lâm sàng Siêu âm 1. TC nhỏ. cổ TC phình to 2. Lỗ trong cổ TC không nở to 3. Nạo NMTC không có mô nhau 4. Lỗ ngoài cổ TC mở to hơn sẩy thai 1. Buồng TC trống, chỉ có túi thai giả 2. NMTC giả màng rụng dày 3. Cấu trúc thành TC tán xạ 4. TC hình đồng hồ cát 5. Cổ TC phình to 6. Có túi thai trong kênh TC 7. Có mô nhau tại cổ trong CTC 8. Lỗ trong CTC đóng kín ĐIỀU TRỊ THAI Ở SẸO MLT Hiện nay chưa có phương pháp ưu việt để điều trị thai ở sẹo MLT có tình trạng huyết động học ổn định. 1/2 số BN được theo dõi có vỡ tử cung hoặc xuất huyết ồ ạt *→ cần phải CDTK trong TCN I. Mục đích điều trị là huỷ thai, loại bỏ túi thai và duy trì khả năng sinh sản của BN. *Rotas MA, Haberman S, Levgur M (2006). Cesarean scar pregnacies: Etiology, Diagnosis, and Management. Ultrasound Obstet Gynecol; 107: 1373-81 CÁC PHƯƠNG PHÁP ĐIỀU TRỊ THAI Ở SẸO MLT 1. Nội khoa 2. Hủy thai tại chỗ 3. Nong nạo 4. Phẫu thuật nội soi 5. Nội soi buồng tử cung 6. Thuyên tắc mạch tử cung 7. Sử dụng bóng chèn Foley 1. NỘI KHOA Methotrexate là chất chống phân bào, ức chế trên tetrahydrofolate và purin, là chất cần thiết cho sự tổng hợp acidenucleique, can thiệp vào sự tổng hợp DNA và nhân đồi tế bào. Các tổ chức tăng trưởng ở mức độ cao như nguyên bào nuôi, tủy xương, niêm mạc ruột và miệng dễ bị ảnh hưởng bởi MTX. được xem là lựa chọn hàng đầu trong điều trị bảo tồn ở các BN thai ở SMLT. 1. NỘI KHOA Chống chỉ định: Giảm BC< 100 000/mm3 Tăng men gan Tăng creatinine / máu Rối loạn đông máu Chưa có phác đồ được công nhận rộng rãi 1. NỘI KHOA MTX toàn thân: Điều kiện: TC lâm sàng ổn định, tuổi thai dưới 8 tuần và lớp cơ TC giữa khối thai và bàng quang < 2mm* Liều MTX: 50mg TB cho tuổi thai 6 – 8 tuần, không có hoạt động tim thai** * Maymon R, Halperin R (2004). Etopic pregnancies in a caesarean scar: review of the medical approach to an iatrogenic complication. Hum Report Update; 10: 515-23 ** Fylstra DL (2002). Ectopic pregnancy within a cesarean scar: a review. Obstet Gynecol Surv;57: 537-543. 1. NỘI KHOA Dùng MTX đường toàn thân khi hCG<5000mIU/ml thì có hiệu quả hơn*,** Có thể lặp lại liều MTX tùy theo đáp ứng của BN. * Rotas MA, Haberman S, Levgur M (2006). Cesarean scar pregnacies: Etiology, Diagnosis, and Management. Ultrasound Obstet Gynecol; 107: 1373-81 ** Shalev E, Peleg D, Tsabau A, Romano S, Bustan M (1995). Spontaneous resolution of ectopic tubal pregnancy: natural history. Fertil Steril; 3: 15-19 1. NỘI KHOA Cho đến năm 2009, ghi nhận 9/25 ca sử dụng MTX toàn thân thành công. Nhược điểm: thời gian theo dõi lâu. Vỡ tử cung nơi sẹo MLT với xuất huyết nặng có thể xảy ra sau điều trị nội khoa. 2. HỦY THAI TẠI CHỖ Túi thai tại sẹo mổ lấy thai bị bao quanh bởi các tổ chức mô xơ làm hạn chế tác động của MTX toàn thân. MTX tiêm trực tiếp vào túi thai qua ngả bụng hoặc ngả âm đạo, dưới sự hướng dẫn của siêu âm. Có thể bảo tồn được TC. 2. HỦY THAI TẠI CHỖ Có thể phối hợp MTX tại chỗ và toàn thân. Tiêm MTX vào túi thai (dưới hướng dẫn của siêu âm ngả âm đạo) Tiêm MTX vào túi thai (siêu âm ngả bụng) Tiêm MTX vào túi thai qua ngả bụng sau khi dùng MTX toàn thân Lần 1: 25 mg MTX (tiêm vào tim thai/ khối thai) + 25 mg MTX (tiêm vào tế bào nuôi) Lần 2: 25 mg TB, 1 giờ sau lần 1 2. HỦY THAI TẠI CHỖ Các phương pháp phối hợp khác: Kali Clorua (KCl), glucose ưu trương, trichosanthin tinh thể tiêm trực tiếp vào khối thai dưới hướng dẫn siêu âm, vasopressin tiêm vào thai, hút phôi thai bằng kim qua ngả âm đạo. 3. NONG NẠO Khó hiệu quả và nguy hiểm vì đa số gai nhau bám chặt vào cơ tử cung ở đoạn dưới,rất khó khăn để lấy ra bằng cách nạo mà ít gây tổn thương tử cung hoặc bàng quang. Được khuyến cáo hạn chế vì nguy cơ băng huyết nặng, phải cắt TC cấp cứu. Mở bụng lấy khối thai qua sẹo mổ cũ: nguy cơ chảy máu và tổn thương bàng quang. 4. PHẪU THUẬT NỘI SOI Áp dụng cho thai ở sẹo MLT chưa vỡ. Xẻ vị trí vết mổ, lấy khối thai qua nội soi ổ bụng. Cắt lọc vết mổ và khâu phục hồi bằng các mũi rời Để hạn chế mất máu, thắt động mạch tử cung hai bên trước khi thao tác trên khối thai 5. NỘI SOI BUỒNG TỬ CUNG Phù hợp khi túi thai hướng vào buồng tử cung (loại 1 theo Vial) Qua soi buồng TC, xác định vị trí túi thai, sự phân bố mạch máu nơi nhau bám. Phần thai và nhau được cắt đốt điện cầm máu. Mifepristol, MTX tại chỗ hay thuyên tắc ĐMTC 2 bên. 37/39 trường hợp thành công. 6. THUYÊN TẮC MẠCH TỬ CUNG Hạn chế chảy máu và bảo tồn khả năng sinh sản cho BN. Là phương pháp thay thế duy nhất cho cắt tử cung nhằm kiểm soát chảy máu trong những trường hợp mô phôi thai xâm lấn vào vùng bàng quang – tử cung. Kết hợp với MTX tại chỗ mang lại kết quả đáng khích lệ tuy phức tạp và tốn kém. 7. SỬ DỤNG BÓNG CHÈN FOLLEY Năm 2014 tác giả Timor-Tritsch có ghi nhận 1 phương pháp mới: sử dụng ống thông Foley chèn và bơm vào vị trí của thai ở SMLT*. Ngăn chặn sự phát triển của thai bằng cách đặt áp lực đẩy túi thai lên trên hoặc ép túi thai và bóng chèn và cũng ép vào vị trí vết mổ ngăn chận chảy máu * Timor-Tritsch IE, Monteagudo A (2014). How to identify and manage cesarean-scar pregnancy. OBG Management. June 2014. Vol. 26 No. 6. 7. SỬ DỤNG BÓNG CHÈN FOLLEY Ống thông 12-14F được đặt vào đoạn eo TC dưới sự hướng dẫn siêu âm bụng khi BN có một bàng quang căng đủ. Cũng có thể chuyển sang hướng dẫn của siêu âm ngả âm đạo để xác định vị trí chính xác hơn và đánh giá áp lực. Thời gian lưu ống thông 24g Tại Bệnh viện Từ Dũ 7/2012: Theo khuyến cáo của Timor-Tritsch Hút thai- tiêm MTX tại chỗ và toàn thân, MTX tiêm bắp, tắc ĐMTC, phẫu thuật. 103 trường hợp (43.5 %) hủy thai 1 lần. 134 trường hợp (65,5 %) MTX lần 2 50 trường hợp (21.1 %) + hút nạo Kết quả: 199 trường hợp (84,7%) mất khối thai 12 trường hợp (8,9 %) cắt TC do chảy máu 1 trường hợp phẫu thuật bảo tồn thành công Tại Bệnh viện Từ Dũ Thời gian theo dõi tại viện: trung vị 18 ngày (ít nhất 2 ngày- dài nhất 65 ngày ) Theo dõi ngoại trú (cho đến khi mất khối nhau): trung vị 4 tuần (dài nhất 65 tuần) Đang được thực hiện tại Khoa Phụ. Tại Bệnh viện Từ Dũ Đang được thực hiện tại Khoa Phụ. Áp dụng thí điểm kỹ thuật đặt Foley 14F, lưu FOLEY 24 giờ, rút Foley và hút thai. Thời gian theo dõi tại viện: trung bình 4,5 ngày Theo dõi ngoại trú (cho đến khi mất khối nhau): trung bình 23 ngày Máu mất trung bình 40 ml 1. Không còn là bệnh hiếm gặp 2. Tai biến chảy máu nặng nề, gây nhiều khó khăn trong điều trị 3. Nguy cơ để lại di chứng cao, mất khả năng sinh sản 4. Hiện nay chưa có phương pháp tối ưu cho điều trị thai ở sẹo mổ lấy thai cũ 5. Là vấn đề cần lưu ý ở phụ nữ có tiền căn MLT, vì có thể chỉ phát hiện sau hút thai hoặc sau PTNK BÀN LUẬN • Chẩn đoán đúng và sớm thai ở sẹo mổ lấy thai cũ rất quan trong nhằm can thiệp phù hợp, có tiên lượng tốt. • Siêu âm ngả âm đạo là phương tiện chẩn đoán hiệu quả. • Là trường hợp bệnh khó trong chẩn đoán sớm, lựa chọn phương pháp can thiệp phù hợp, rất cần được nghiên cứu thêm. KẾT LUẬN • Khi được chẩn đoán nên cần thiệp sớm trong 3 tháng đầu • Nếu phải giữ thai, cần mổ lấy thai và cắt tử cung khi thai 32-34 tuần tuổi (sau khi sử dụng liệu pháp corticoid) • Tránh nong nạo vì nguy cơ xuất huyết ồ ạt, phải cắt TC. Nếu cần thực hiện, lưu ý chuẩn bị đủ máu, dịch truyền, bóng chèn tạm thời. KẾT LUẬN Xin chân thành cảm ơn
File đính kèm:
 bai_giang_thai_bam_o_seo_mo_lay_thai.pdf
bai_giang_thai_bam_o_seo_mo_lay_thai.pdf

