Bài giảng Nghiên cứu rối loạn đông – cầm máu sau phẫu thuật tim mở tim bẩm sinh tại bệnh viện Nhi trung ương
Các rối loạn này có thể ở nhiều mức độ khác
nhau: có thể gây chảy máu nặng sau phẫu thuật và
nguy cơ tử vong sau phẫu thuật.
Rối loạn đông cầm máu sau phẫu thuật tim mở
tim bẩm sinh gặp ở mức độ nào? Và có những yếu tố
nào liên quan đến rối loạn đông – cầm máu sau phẫu
thuật tim mở?MỤC TIÊU NGHIÊN CỨU
1. Xác định tỷ lệ và một số yếu tố liên
quan đến rối loạn đông – cầm máu sau
phẫu thuật tim mở tim bẩm sinh tại
Bệnh viện Nhi Trung ương.
2. Nhận xét kết quả điều trị ban đầu rối
loạn đông – cầm máu sau phẫu thuật
tim mở tim bẩm sinh.
7ĐỐI TƯỢNG PHƯƠNG PHÁP NGHIÊN CỨU
Đối tượng nghiên cứu
Các bệnh nhân tim bẩm sinh được phẫu thuật tại bệnh
viện Nhi trung ương
Tiêu chuẩn lựa chọn Tiêu chuẩn loại trừ
Các bệnh nhân TBS có
chỉ định phẫu thuật tim
mở
Có RLĐCM trước

Trang 1

Trang 2

Trang 3
Trang 4
Trang 5

Trang 6

Trang 7

Trang 8

Trang 9
Trang 10
Tải về để xem bản đầy đủ
Tóm tắt nội dung tài liệu: Bài giảng Nghiên cứu rối loạn đông – cầm máu sau phẫu thuật tim mở tim bẩm sinh tại bệnh viện Nhi trung ương

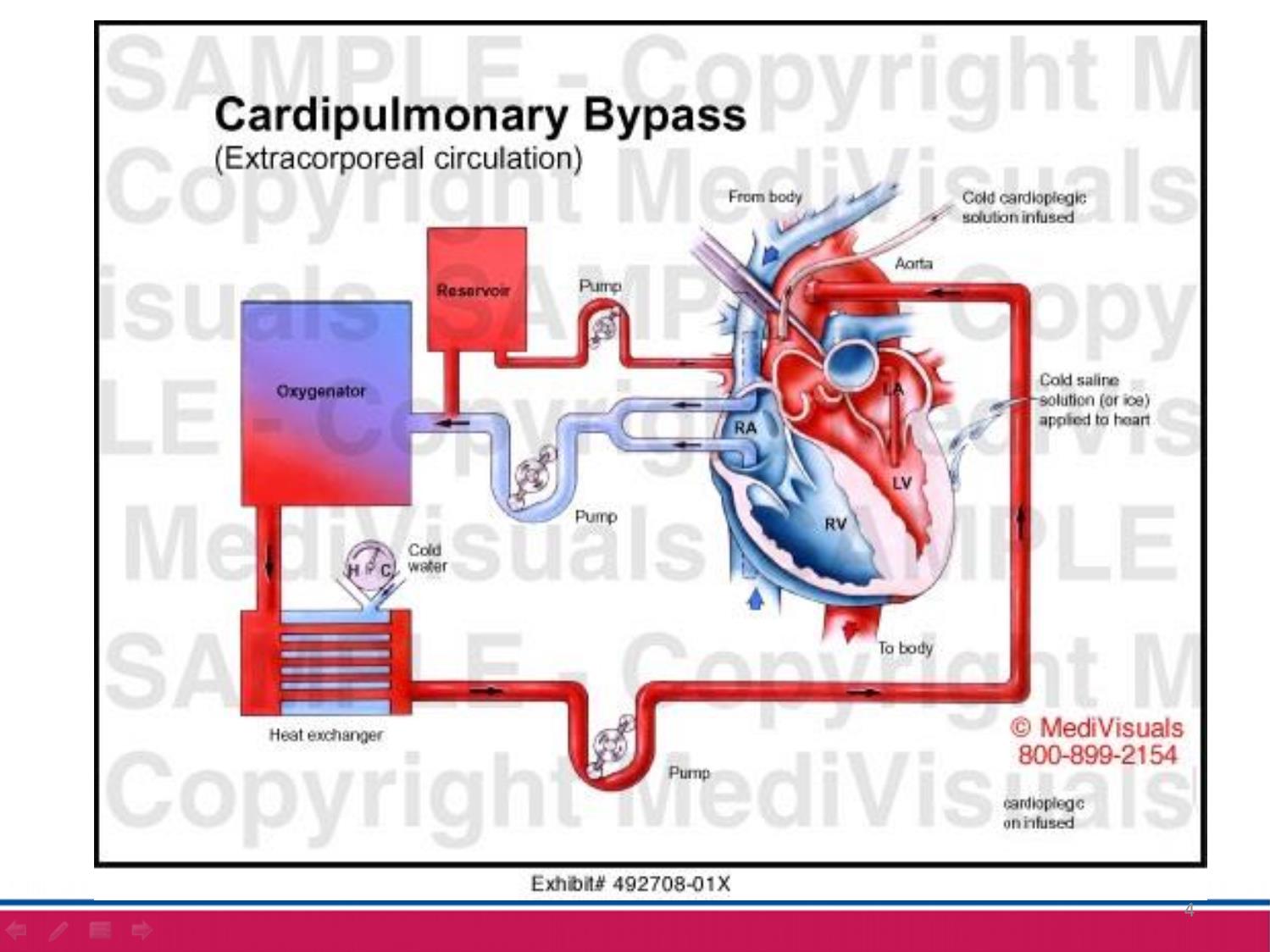
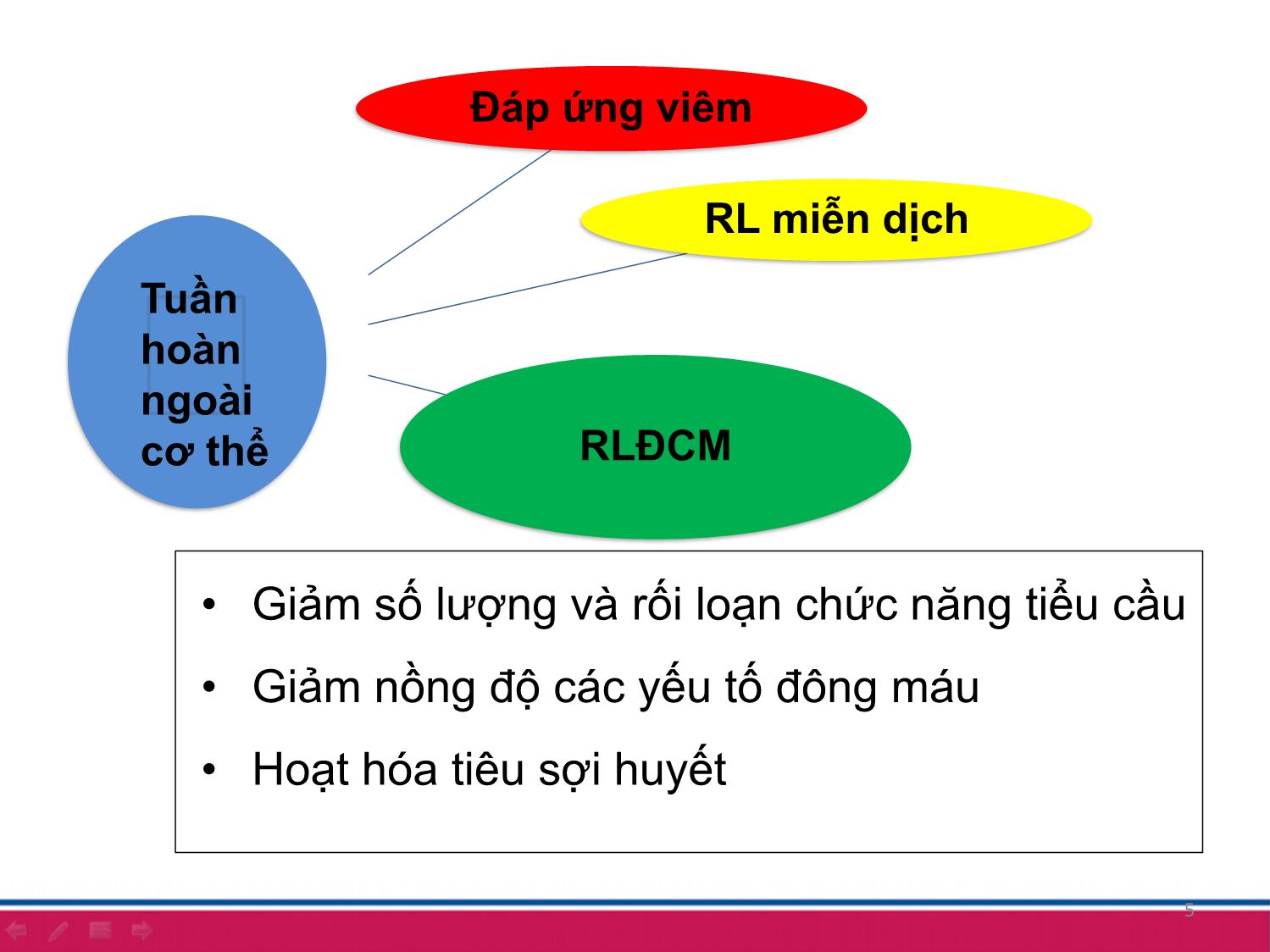
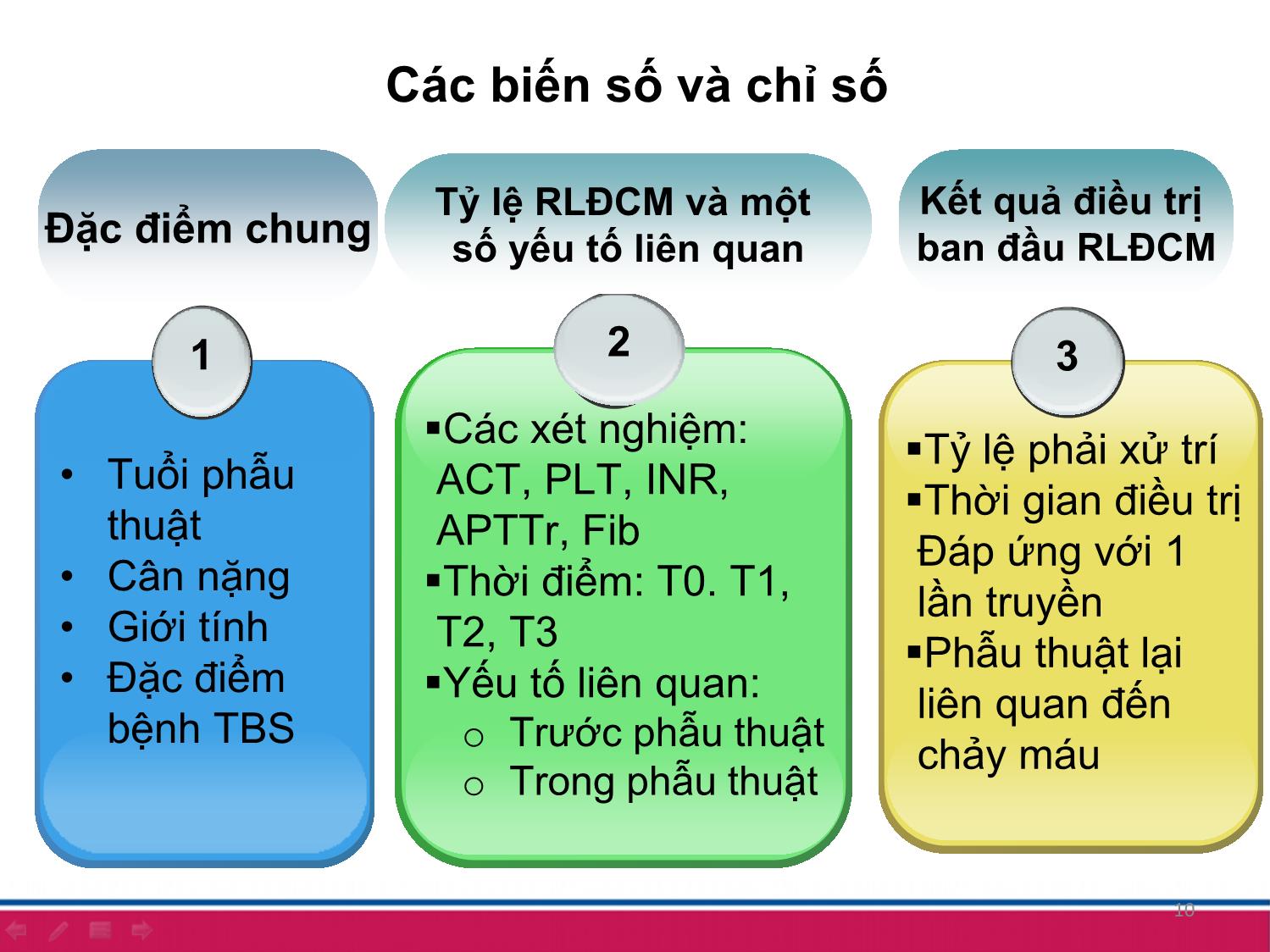
1NGHIÊN CỨU RỐI LOẠN ĐÔNG – CẦM MÁU SAU PHẪU THUẬT TIM MỞ TIM BẨM SINH TẠI BỆNH VIỆN NHI TRUNG ƯƠNG Nguyễn Ngọc Huy, Đặng Thị Hải Vân, Nguyễn Thị Mai Hương Cao Việt Tùng, Nguyễn Lý Thịnh Trường Đại học Y Hà Nội, Bệnh viện Nhi Trung ương NỘI DUNG TRÌNH BÀY Đặt vấn đề1 2 Đối tượng, phương pháp nghiên cứu 3 Kết quả và bàn luận 3ĐẶT VẤN ĐỀ 3 ➢ Tim bẩm sinh (TBS) là một dị tật thường gặp ➢ Phẫu thuật là phương pháp quan trọng điều trị các dị tật TBS. ➢ Tuần hoàn ngoài cơ thể (THNCT) là một cột mốc lịch sử trong ngành phẫu thuật tim Extracorporeal circulation 4 Đáp ứng viêm RL miễn dịch RLĐCM 5 Tuần hoàn ngoài cơ thể • Giảm số lượng và rối loạn chức năng tiểu cầu • Giảm nồng độ các yếu tố đông máu • Hoạt hóa tiêu sợi huyết 66 Các rối loạn này có thể ở nhiều mức độ khác nhau: có thể gây chảy máu nặng sau phẫu thuật và nguy cơ tử vong sau phẫu thuật. Rối loạn đông cầm máu sau phẫu thuật tim mở tim bẩm sinh gặp ở mức độ nào? Và có những yếu tố nào liên quan đến rối loạn đông – cầm máu sau phẫu thuật tim mở? MỤC TIÊU NGHIÊN CỨU 1. Xác định tỷ lệ và một số yếu tố liên quan đến rối loạn đông – cầm máu sau phẫu thuật tim mở tim bẩm sinh tại Bệnh viện Nhi Trung ương. 2. Nhận xét kết quả điều trị ban đầu rối loạn đông – cầm máu sau phẫu thuật tim mở tim bẩm sinh. 7 ĐỐI TƯỢNG PHƯƠNG PHÁP NGHIÊN CỨU Đối tượng nghiên cứu Các bệnh nhân tim bẩm sinh được phẫu thuật tại bệnh viện Nhi trung ương 8 Tiêu chuẩn lựa chọn Tiêu chuẩn loại trừ Các bệnh nhân TBS có chỉ định phẫu thuật tim mở Có RLĐCM trước phẫu thuật 94 December 2018 10/2017 ↓ 7/2018 Thời gian Trung tâm Tim mạch - Bệnh viện Nhi Trung ương Địa điểm Nghiên cứu mô tả Tiến cứu Thiết kế Chọn mẫu thuận tiện Cỡ mẫu 10 Các biến số và chỉ số Đặc điểm chung 1 • Tuổi phẫu thuật • Cân nặng • Giới tính • Đặc điểm bệnh TBS 2 ▪Các xét nghiệm: ACT, PLT, INR, APTTr, Fib ▪Thời điểm: T0. T1, T2, T3 ▪Yếu tố liên quan: o Trước phẫu thuật o Trong phẫu thuật Tỷ lệ RLĐCM và một số yếu tố liên quan 3 ▪Tỷ lệ phải xử trí ▪Thời gian điều trị Đáp ứng với 1 lần truyền ▪Phẫu thuật lại liên quan đến chảy máu Kết quả điều trị ban đầu RLĐCM 11 SƠ ĐỒ NGHIÊN CỨU (*) 12 Chỉ số Mức độ nhẹ Mức độ vừa Mức độ nặng PT (INR) 1,21 – 1,5 1,51 – 2 > 2 APTT ratio 1,21 – 1,5 1,51 – 2 > 2 Fibrinogen (g/l) 0,75 – 0,99 0,5 – 0,74 < 0,5 Tiểu cầu (G/l) 50 - 99 20 - 49 < 20 Tiêu chuẩn đánh giá mức độ RLĐCM KẾT QUẢ NGHIÊN CỨU 14 Đặc điểm chung của đối tượng nghiên cứu 0 10 20 30 40 50 Sơ sinh 1-6 tháng 7-12 tháng 1-5 tuổi > 5 tuổi 5.9 46.5 16.7 21.3 9.6 Tỷ lệ % Nhóm tuổi Trung vị: 6 (3 - 15) Trần Minh Điển và cs (2012) Cân nặng và giới tính 15 Trung vị 6 (4,5 – 8,6) Nam 59,8% Nữ 40,2% Moons (2009) 42.9 14.2 7.5 5.5 4.6 3.3 2.1 20.9 VSD Fallot 4 DORV ASD TGA APVC PA/PS Other 16 Tím 34,7% Không tím 65,3% Đặc điểm bệnh TBS Nguyễn Trọng Thành: 39% TBS tím Faraoni: 35% TBS tím Phân loại nhóm nguy cơ phẫu thuật 0 10 20 30 40 50 60 Nhóm 1 Nhóm 2 Nhóm 3 Nhóm 4 Nhóm 5 Nhóm 6 5.5 50.6 38.9 5 0 0 Tỷ lệ % 17 Sampaio: 50,6% loại 2, 38,1% loại 3 Thay đổi chỉ số đông cầm máu trước và sau phẫu thuật 18 Các chỉ số Trước phẫu thuật (T0) n=239 Sau phẫu thuật (T2) n=239 p PT (giây) 11,9 ± 1 16,7 ± 2,6 < 0,001 PT (%) 91,8 ± 11,9 61 ± 10,3 < 0,001 INR 1,05 ± 0,08 1,69 ± 3,64 < 0,001 APTTs (giây) 31,8 ± 3,8 54,5 ± 18,6 < 0,001 APTTr 1,01 ± 0,11 1,72 ± 0,61 < 0,001 Fibrinogen (g/l) 2,53 ± 0,71 1,63 ± 0,44 < 0,001 PLT (G/l) 334 ± 106 107 ± 51 < 0,001 Bùi Đoàn Xuân Linh (2013), Ranucci (2012) 19 Nhẹ 31,3% Vừa 49% Nặng 19,7% Tỷ lệ rối loạn đông cầm máu Tỷ lệ rối loạn từng thành phần đông cầm máu 20 Yếu tố Mức độ rối loạn Tổng Không Nhẹ Vừa Nặng PLT n 125 85 29 0 239 % 52,3 35,6 12,1 0 100 INR n 8 153 73 5 239 % 3,4 64,0 30,5 2,1 100 APTTr n 17 82 95 45 239 % 7,1 34,3 39,8 18,8 100 Fib n 231 8 0 0 239 % 96,7 3,3 0 0 100 Bùi Đoàn Xuân Linh (2013): 84% PT, 27% APTT Singh (2016): 60% PLT, 9% Fib 21 0 5 10 15 20 25 30 35 40 45 50 1 Yếu tố 2 Yếu tố 3 Yếu tố 4 Yếu tố 7,1 47,7 42,7 2,5 Tỷ lệ % Tỷ lệ rối loạn số lượng các thành phần đông cầm máu Tuổi và cân nặng với RLĐCM 22 Đặc điểm Mức độ RLĐCM Tổng số pNhẹ n=75 Vừa n=117 Nặng n=47 Tuổi ≤ 6 tháng n 19 66 40 125 <0,01 % 15,2 52,8 32,0 100 > 6 tháng n 56 51 7 114 % 49,1 44,7 6,2 100 Cân nặng ≤ 6kg n 19 69 38 126 <0,01 % 25,3 59,0 80,9 100 > 6kg n 56 48 9 113 % 74,7 41,0 19,1 100 So sánh thời gian chạy máy giữa các nhóm RLĐCM 23 0 20 40 60 80 100 120 Thời gian THNCT Thời gian kẹp chủ RLĐCM nhẹ RLĐCM vừa RLĐCM nặng Phút 112,7 p < 0,05 93,6 110,9 62,7 77,4 80,3 24 Nhiệt độ hậu môn thấp nhất giữa các nhóm RLĐCM p < 0,05 Lượng dịch chạy máy theo các mức độ RLĐCM 25 Phân tích đơn biến 1 số yếu tố liên quan đến RLĐCM Các yếu tố RLĐCM OR 95%CI pNhẹ (n) Vừa + Nặng (n) Trước phẫu thuật Tuổi ≤6 tháng 19 106 5,4 2,9-9,9 6 tháng 56 58 Cân nặng ≤ 6 kg 19 107 5,5 3,0-10,2 <0,001 > 6 kg 56 57 Trong phẫu thuật Thời gian THNCT(phút) ≤ 112 61 94 1,7-6,3 112 14 70 3,2 Thời gian kẹp chủ (phút) ≤53 36 42 1,5-4,8 53 39 122 2,7 Nhiệt độ hậu môn thấp nhất ≤ 34,1 ºC 36 111 2,3 1,3-4,0 <0,05 > 34,1 ºC 39 53 Dịch chạy máy (ml/kg) ≤ 211 52 49 3,4-10,7 <0,001 > 211 23 115 6,0 26 Phân tích đa biến các yếu tố liên quan đến RLĐCM Các yếu tố OR 95%CI p Cân nặng (kg) ≤ 6 kg 2,7 1,1-7,2 <0,05 > 6 kg Thời gian THNCT (phút) ≤ 112 3,5 1,4-8,6 <0,01 > 112 27 3. Nhận xét kết quả điều trị ban đầu các RLĐCM 28 69,0% 31,0% Xử trí Không Tỷ lệ bệnh nhân RLĐCM phải xử trí (*) Bùi Đoàn Xuân Linh: 29,3% PLT, 95,1% FFP, 24,3% tủa lạnh Agarwal 25,9% FFP Zubair 65,7% FFP Kết quả truyền lần 1 29 Yếu tố dự báo phải truyền máu sau phẫu thuật Nhiệt độ hậu môn thấp nhất 30 AUC: 0,824 p = 0,000 J: 34,1 ºC Se: 73,7% Sp: 77,9% Thời gian điều trị giữa các nhóm RLĐCM 38.5 69.2 41.9 83.580.3 117.3 0 20 40 60 80 100 120 140 Thời gian thở máy (giờ) Thời gian nằm hồi sức (giờ) Số giờ RLĐCM nhẹ RLĐCM vừa RLĐCM nặng p < 0,01 p < 0,01 31 KẾT LUẬN Tỷ lệ rối loạn đông cầm máu và một số yếu tố liên quan • 100% bệnh nhân có RLĐCM ở các mức độ khác nhau • Một số yếu tố liên quan đến mức độ RLĐCM: cân nặng ≤ 6kg và thời gian THNCT > 112 phút. Kết quả điều trị các RLĐCM sau phẫu thuật • 69,0% bệnh nhân phải xử trí các RLĐCM. • Nhiệt độ hậu môn thấp nhất ≤ 34,1ºC là yếu tố tốt để dự báo khả năng phải truyền chế phẩm máu sau phẫu thuật • Không có bệnh nhân nào phẫu thuật lại vì chảy máu. • Mức độ RLĐCM càng nặng thì thời gian thở máy, thời gian nằm hồi sức càng kéo dài 32 33
File đính kèm:
 bai_giang_nghien_cuu_roi_loan_dong_cam_mau_sau_phau_thuat_ti.pdf
bai_giang_nghien_cuu_roi_loan_dong_cam_mau_sau_phau_thuat_ti.pdf

