Bài giảng Neonatal Brain US
GIỚI THIỆU
• Sử dụng rộng rãi, nhất là trẻ sơ sinh non tháng, phát
hiện: một số dị tật bẩm sinh, xuất huyết não, nhồi
máu, viêm não – màng não, não úng thủy
• Ưu điểm: dễ làm, rẻ tiền, không hại, ngay tại giường
bệnh.
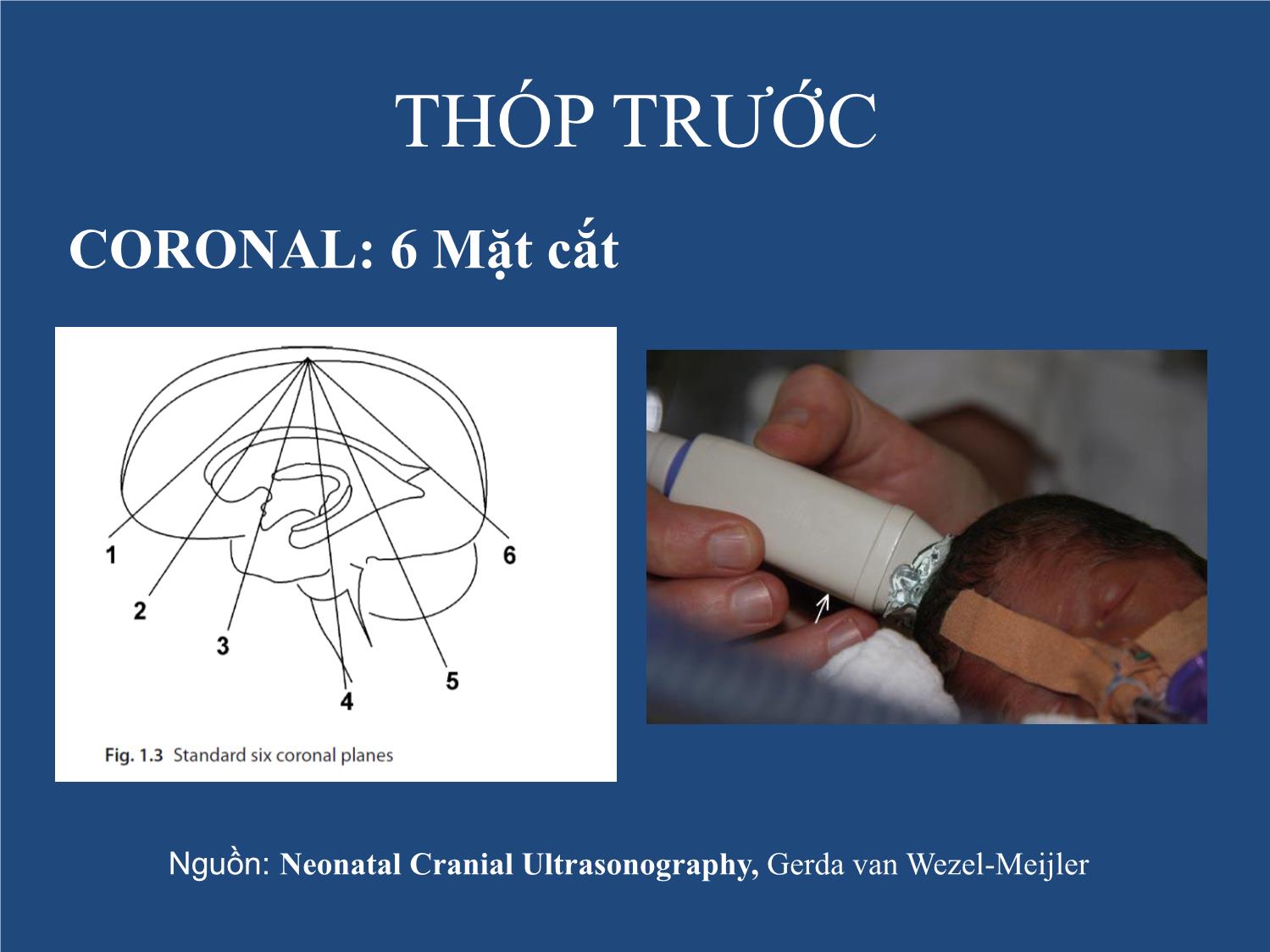
• Cửa sổ thăm khám: thóp trước (cửa sổ rộng nên quan
sát tốt), thóp sau, thóp thái dương và thóp chũm là
cửa sổ tốt để đánh giá thùy chẩmGIỚI THIỆU
• Hạn chế:
- Khó đánh giá vùng hố sau, các mặt lồi của não.
- Ở trẻ đẻ đủ tháng có triệu chứng ngạt trong vòng 24h
không thấy có thay đổi cấu trúc âm trên siêu âm.
- Khó đánh giá tổn thương trong bệnh lý bất thường di trú
tế bào thần kinh và loạn sản vỏ não
• Đầu dò: covex và line.
• Chuẩn bị bệnh nhân:
- Cho bú trước khi SA
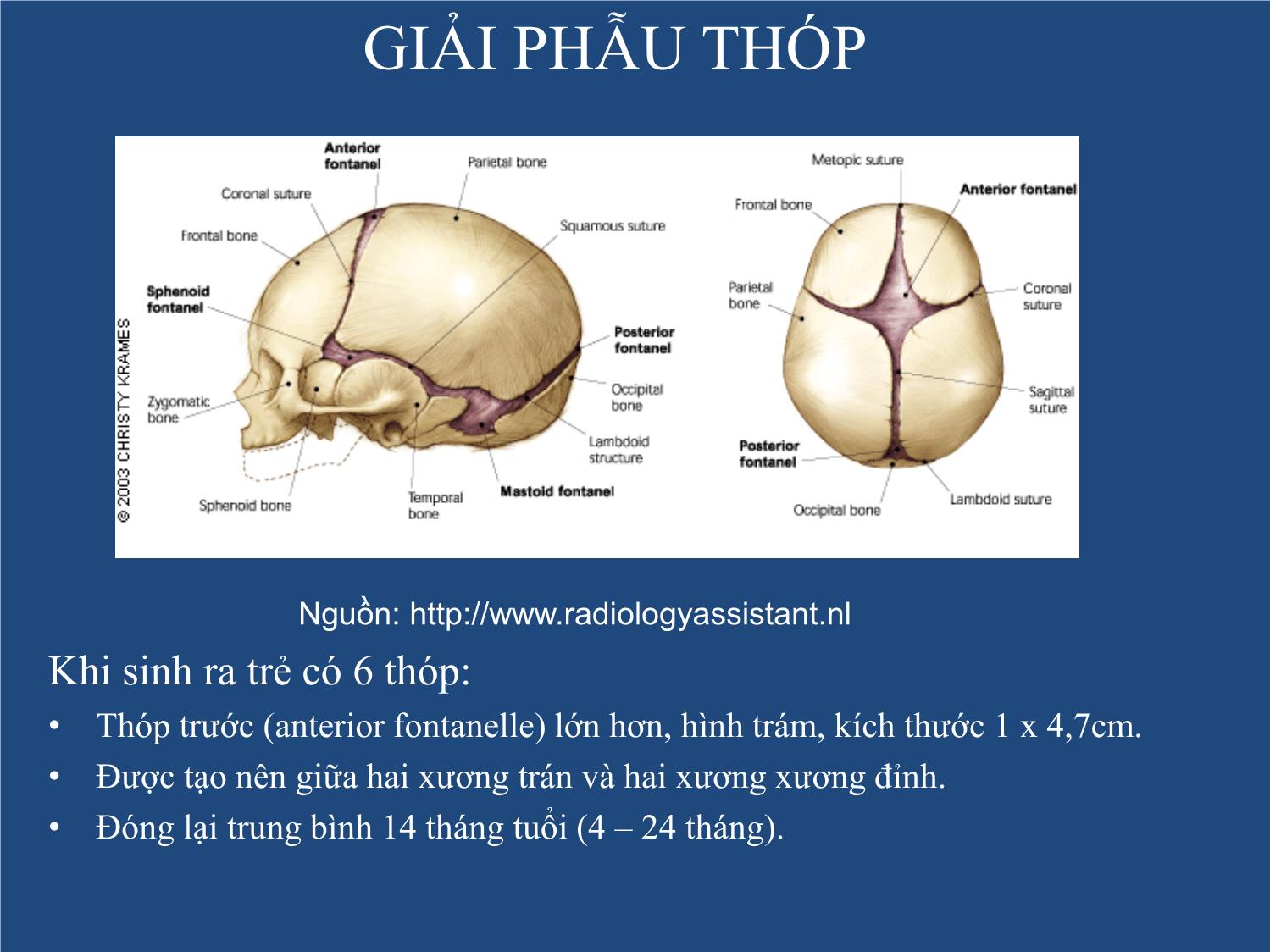
- Cạo tóc (nhiều tóc)GIẢI PHẪU THÓP
Khi sinh ra trẻ có 6 thóp:
• Thóp trước (anterior fontanelle) lớn hơn, hình trám, kích thước 1 x 4,7cm.
• Được tạo nên giữa hai xương trán và hai xương xương đỉnh.
• Đóng lại trung bình 14 tháng tuổi (4 – 24 tháng).
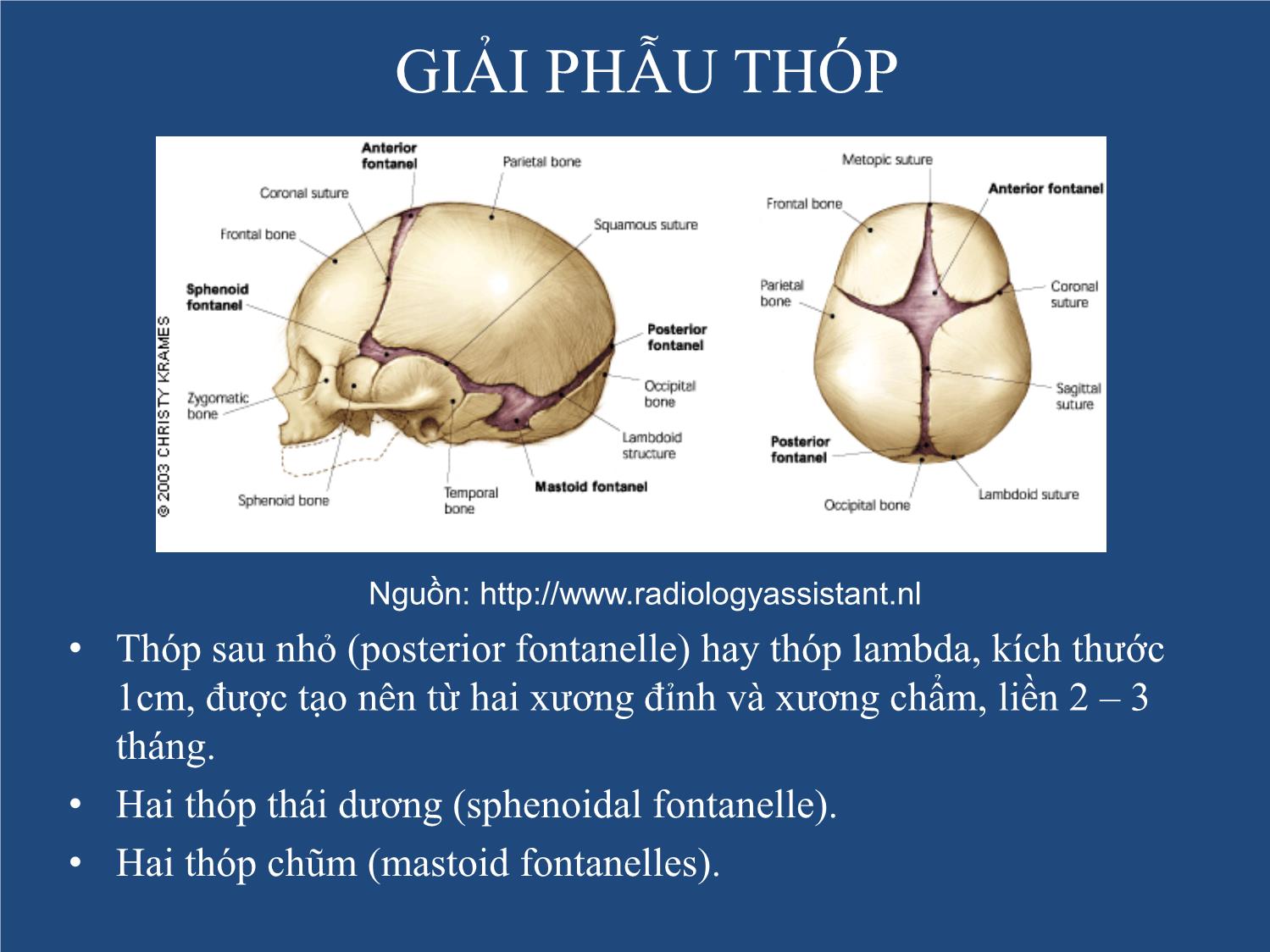
• Thóp sau nhỏ (posterior fontanelle) hay thóp lambda, kích thước
1cm, được tạo nên từ hai xương đỉnh và xương chẩm, liền 2 – 3
tháng.
• Hai thóp thái dương (sphenoidal fontanelle).
• Hai thóp chũm (mastoid fontanelles).

Trang 1

Trang 2

Trang 3
Trang 4
Trang 5
Trang 6
Trang 7
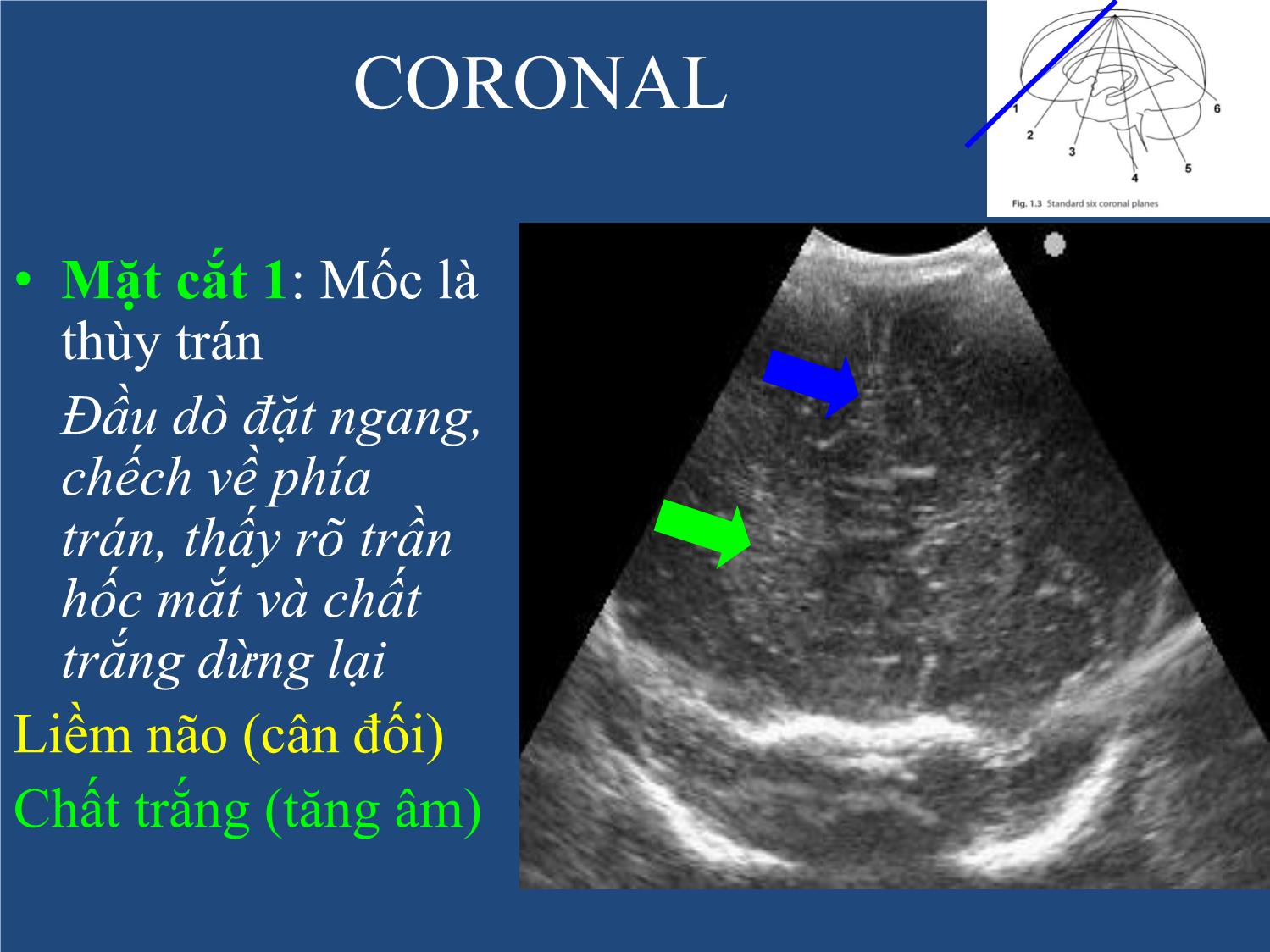
Trang 8
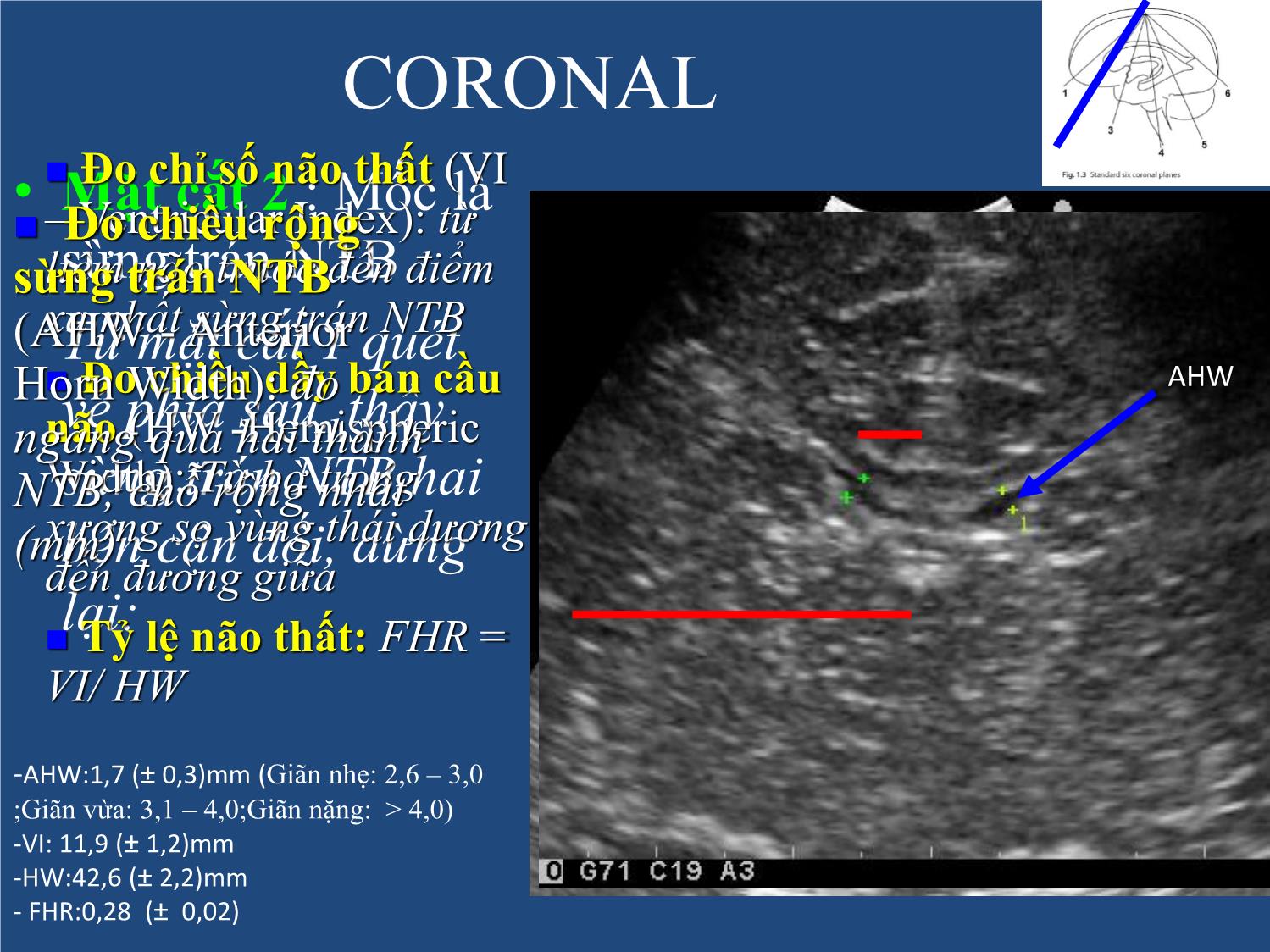
Trang 9
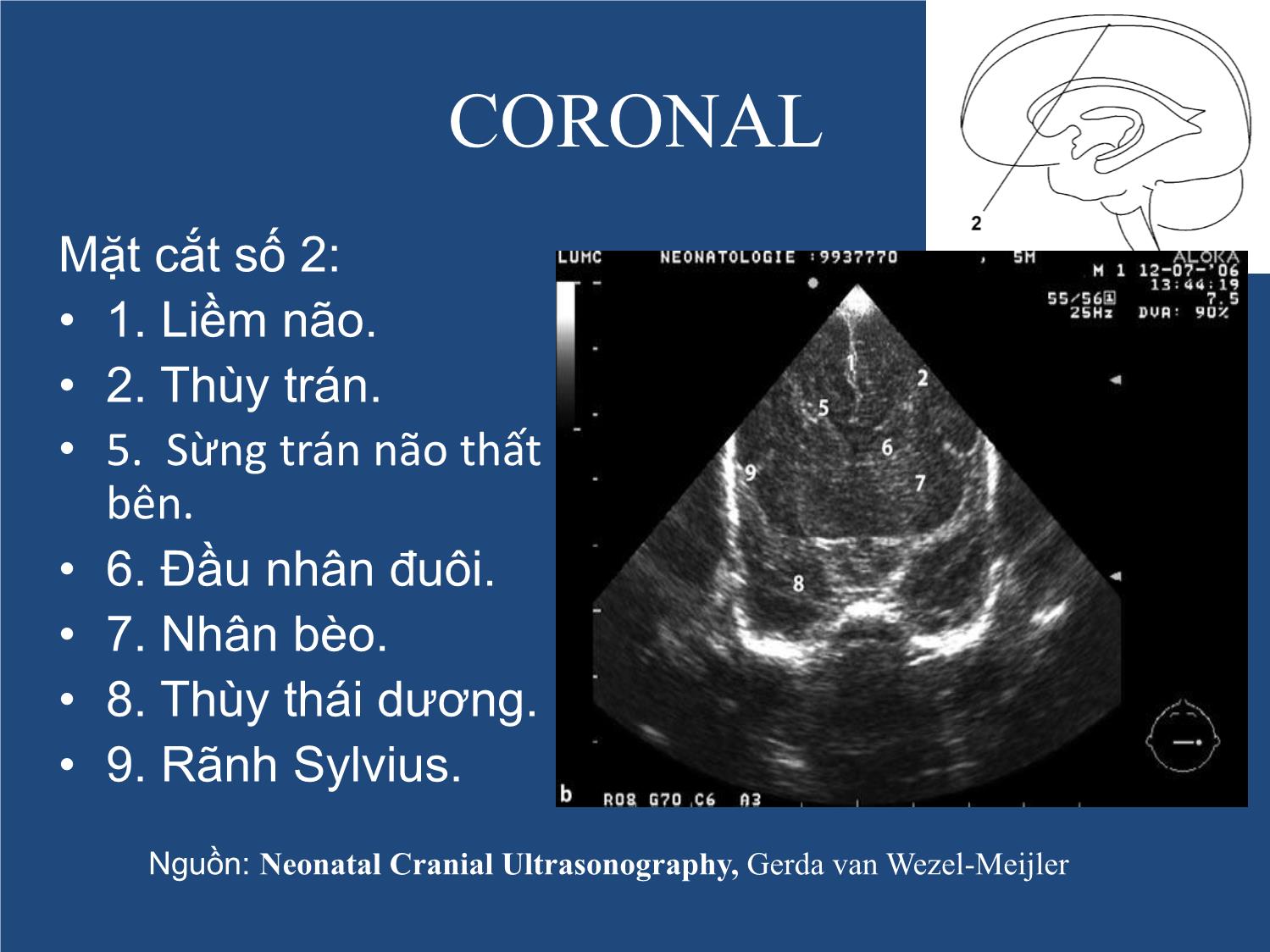
Trang 10
Tải về để xem bản đầy đủ
Tóm tắt nội dung tài liệu: Bài giảng Neonatal Brain US

Neonatal Brain US Bs Thắng – CDHA BV DHY GIỚI THIỆU • Sử dụng rộng rãi, nhất là trẻ sơ sinh non tháng, phát hiện: một số dị tật bẩm sinh, xuất huyết não, nhồi máu, viêm não – màng não, não úng thủy • Ưu điểm: dễ làm, rẻ tiền, không hại, ngay tại giường bệnh. • Cửa sổ thăm khám: thóp trước (cửa sổ rộng nên quan sát tốt), thóp sau, thóp thái dương và thóp chũm là cửa sổ tốt để đánh giá thùy chẩm GIỚI THIỆU • Hạn chế: - Khó đánh giá vùng hố sau, các mặt lồi của não. - Ở trẻ đẻ đủ tháng có triệu chứng ngạt trong vòng 24h không thấy có thay đổi cấu trúc âm trên siêu âm. - Khó đánh giá tổn thương trong bệnh lý bất thường di trú tế bào thần kinh và loạn sản vỏ não • Đầu dò: covex và line. • Chuẩn bị bệnh nhân: - Cho bú trước khi SA - Cạo tóc (nhiều tóc) GIẢI PHẪU THÓP Khi sinh ra trẻ có 6 thóp: • Thóp trước (anterior fontanelle) lớn hơn, hình trám, kích thước 1 x 4,7cm. • Được tạo nên giữa hai xương trán và hai xương xương đỉnh. • Đóng lại trung bình 14 tháng tuổi (4 – 24 tháng). Nguồn: GIẢI PHẪU THÓP • Thóp sau nhỏ (posterior fontanelle) hay thóp lambda, kích thước 1cm, được tạo nên từ hai xương đỉnh và xương chẩm, liền 2 – 3 tháng. • Hai thóp thái dương (sphenoidal fontanelle). • Hai thóp chũm (mastoid fontanelles). Nguồn: THÓP TRƯỚC CORONAL VÀ SAGITAL Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler THÓP TRƯỚC CORONAL: 6 Mặt cắt Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler CORONAL • Mặt cắt 1: Mốc là thùy trán Đầu dò đặt ngang, chếch về phía trán, thấy rõ trần hốc mắt và chất trắng dừng lại Liềm não (cân đối) Chất trắng (tăng âm) CORONAL • Mặt cắt 2 : Mốc là sừng trán NTB Từ mặt cắt 1 quét về phía sau, thấy sừng trán NTB hai bên cân đối, dừng lại: Đo chỉ số não thất (VI – Ventricular Index): từ liềm não trước đến điểm xa nhất sừng trán NTB Đo chiều dầy bán cầu não (HW -Hemispheric Width): Từ bờ trong xương sọ vùng thái dương đến đường giữa Tỷ lệ não thất: FHR = VI/ HW VI HW Đo chiều ộ g sừng trán NTB (AHW - Anterior Horn Width): đo ngang qua hai thành NTB, chỗ rộng nhất (mm) AHW -AHW:1,7 (± 0,3)mm (Giãn nhẹ: 2,6 – 3,0 ;Giãn vừa: 3,1 – 4,0;Giãn nặng: > 4,0) -VI: 11,9 (± 1,2)mm -HW:42,6 (± 2,2)mm - FHR:0,28 (± 0,02) CORONAL Mặt cắt số 2: • 1. Liềm não. • 2. Thùy trán. • 5. Sừng trán não thất bên. • 6. Đầu nhân đuôi. • 7. Nhân bèo. • 8. Thùy thái dương. • 9. Rãnh Sylvius. Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler CORONAL • Mặt cắt 3 : Mốc là lỗ Monro và NT III Từ mặt cắt 2 quét tiếp về phía sau, đến lỗ Monro và NTIII dừng lại Rãnh Sylvius “Y” hai bên Đo đường kính NTIII Đo qua hai thành NT III, chỗ rộng nhất CORONAL Mặt cắt số 3: • 1. Liềm não. • 2. Thùy trán. • 5. Sừng trán não thất bên. • 6. Đầu nhân đuôi. • 8. Thùy thái dương. • 9. Rãnh Sylvius. • 10. Thể trai. • 11. Vách trong suốt. • 12. Não thất III. • 13. Rãnh đai. - Chiều rộng não thất ba trung bình : 1,8 (± 0,3)mm. Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler CORONAL • Mặt cắt số 4 mốc là não thất III, cống Sylvius, thân não. Từ mặt cắt số 3 quét tiếp về phía sau đến cống Sylvius và thân não thì dừng lại. 1. Liềm đại não. 8. Thùy thái dương. 9 Rãnh Sylvius. 14. Thân não thất bên. 15. Đám rối mạch mạc não thất bên, * đám rối mạch mạc não thất III. 16. Đồi thị. 17. Rãnh hải mã. 18. Cống Sylvius. 19. Thân não. Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler CORONAL • Mặt cắt 5 : Mốc là đám rối MM NTB Từ mặt cắt 4 quét tiếp về phía sau, đến đám rối MM NTB và tiểu não thì dừng lại Đám rối MM (tăng âm) Chất trắng quanh NT (tăng âm < DRMM) CORONAL • 1. Liềm não. • 8. Thùy thái dương. • 10. Thể trai. • 15. Đám rối mạch mạc. • 20. Thùy đỉnh. • 21. Não thất bên. • 22. Tiểu não (a: Bán cầu; b Thùy nhộng). • 23. Lều tiểu não. • 24. Não giữa. Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler CORONAL • Mặt cắt 6 : Mốc là thùy chẩm Từ mặt 5 quét tiếp về phía sau, nhìn thấy chất trắng thùy chẩm tăng âm dừng lại Chất trắng (tăng âm) Chất xám (giảm âm) • 1. Liềm não. • 20. Thùy đỉnh. • 25. Thùy chẩm. • 26. Rãnh đỉnh chẩm. • 27. Rãnh cựa. CORONAL Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler SAGITAL Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler SAGITAL • Mặt cắt giữa : Mốc là dọc thể trai Từ Coronal xoay đầu dò 90 độ theo chiều kim đồng hồ, nhìn thấy toàn bộ thể trai và dừng lại • Thể trai • Rãnh đai Rãnh đai Thể trai SAGITAL • 10. Thể trai. • 11. Vách trong suốt. • 12. Não thất III. • 13. Rãnh đai. • 16. Đồi thị • 22. Tiêu não (b: Thùy nhộng) • 24. cống Sylvius • 28. Cầu não • 29. Hành tủy. • 31. Bể tiểu não tủy sống. • 32. Bể não sinh tư. • 33. Bể quanh cuống • 34. Vòm não. SAGITAL • Trên siêu âm Doppler - Doppler màu: Quan sát hình dạng ĐM não trước và TM Galen ĐM não trước TM Galen SAGITAL • Mặt cắt cạnh giữa hai bên Từ mặt cắt giữa chếch đầu dó sang hai bên, khi thấy dọc NT bên thì dừng lại - Dọc NTB - Đám rối MM - Chất trắng quanh não thất SAGITAL • 2. Thùy trán. • 5. Sừng trán não thất bên • 6. Đầu nhân duôi. • 8. Thùy thái dương. • 14. Thân não thất bên. • 15. Đám rối mạch mạc. • 16. Đồi thị. • 17. Rãnh hải mã. • 20. Thùy đỉnh. • 21. Tam giác não thất bên. • 22. Tiểu não. • (a: Bán cầu) • 25. Thùy chẩm. • 36. Sừng chẩm não thất bên. • Mặt cắt cạnh giữa hai bên Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler SAGITAL • Mặt cắt ngoại vi hai bên -Từ mặt cắt cạnh đường giữa chếch đầu dò ra phía ngoại vi thấy khe Sylvius dừng lại - Khe Sylvius - Nhu mô não ngoại vi Khe Sylvius SAGITAL • 2. Thùy trán. • 8. Thùy thái dương. • 9. Rãnh Sylvius • 20. Thùy đỉnh. • 25. Thùy chẩm. • 37. Thùy đảo. Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler THÓP SAU Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler CORONAL • 8.Thùy thái dương. • 22. Tiểu não. • (a: Bán cầu; b: Thùy nhộng). • 23. Lều tiểu não. • 25. Thùy chẩm. • 27. Rãnh cựa. • 29. Hành não. • 36. Sừng chẩm não thất bên. • 38. Liềm não. • 39. Xoang thẳng. Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler SAGITAL Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler SAGITAL • 8.Thùy thái dương. • 15.Đám rối mạch mạc.) • 16. Đồi thị. • 20. Thùy đỉnh. • 21. Tam giác não thất bên. • 22. Tiểu não. (a: Bán cầu) • 25. Thùy Chẩm. • 27. Rãnh cựa. Sừng chẩm não thất bên (mũi tên trắng) ; Sừng thái dương não thất bên ( mũi tên cam). Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler THÓP THÁI DƯƠNG Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler THÓP THÁI DƯƠNG • 1. Liềm não. • 8. Thùy trán. • 12. Não thất III. • 22. Tiểu não. • (a: bán cầu; b: thùy nhộng). • 24. Não giữa. • 33. Bể quanh cuống • 41. Đa giác Willis Cống Sylvius (mũi tên) Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler THÓP CHŨM 22. Tiểu não(a: Bán cầu; b: Thùy nhộng). 28. Cầu não. 30. Não thất IV. 31. Bể quanh tiểu não Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler THÓP CHŨM • 8.Thùy thái dương. • 22. Tiểu não.(a: Bán cầu; b: Thùy nhộng) • 25. Thùy chẩm. • 28. Cầu não. Não thất IV hình mũi tên. Nguồn: Neonatal Cranial Ultrasonography, Gerda van Wezel-Meijler ĐO DỊCH KHOANG DƯỚI NHỆN • Dùng đầu dò phẳng (Coronal) • Đầu dò Sector tần số 5 – 10MHz, phóng to, độ nông tối đa (0 – 0,33mm, TB: 0,16mm) Siêu âm Doppler • RI : 0,68 (± 0,06). PSV:44 ( ± 10) - 67 (± 11) cm/s EDV: 15 (± 5) - 21 (± 5)cm/s • RI : < 0.52 (Ngạt). • RI: > 0.8 (Tăng áp lực nội sọ). CÁC BIẾN THỂ BÌNH THƯỜNG CÁC BIẾN THỂ BÌNH THƯỜNG • Biến thể dạng nang • Benign macrocrania (to não lành tính) • Mineralizing vasculopathy (bệnh lý mạch máu do lắng đọng khoáng chất) Nang vách trong suốt (CSP) • Nang vách trong suốt (Cavum Septi Pellucidi – CSP): đó là những thay đổi khoang dịch của vách trong suốt. • Hay gặp hơn ở trẻ sơ sinh non tháng, thường tồn tại trong 6 tháng đầu của cuộc sống, 85% nang vách trong suốt đóng lại trong 3 – 6 tháng tuổi, một số có thể tồn tại đến tuổi trưởng thành Nang Vergae (CV) • Nang Vergae (Cavum Vergae – CV) : được tác giả người Ý phát hiện năm 1851, khoang này nằm ngay trước lồi trai Nang màng mái não thất III (Cavum of the velum interpositum) • Ít gặp: Nang dịch vùng đỉnh của não thất III (the velum interpositum). • Với hình ảnh cấu trúc dạng nang dịch vùng lều tiểu não • Có hình giống mũ bảo hiểm xe máy • Dễ chẩn đoán nhầm với nang dưới nhện và nang tuyến tùng Nang màng mái não thất III (Cavum of the velum interpositum) Nang đám rối mạch mạc (Chorioïd plexus cyst) Nang vùng mầm • Nang xuất hiện ở vị trí rãnh đồi thị - nhân đuôi. • Hình giọt nước. • Không có dấu hiệu của xuất huyết, trẻ không có di trứng thần kinh. • Không rõ nguyên nhân. Giả nang • Hẹp của não thất bên. • Nằm quanh não thất. • Thường đối xứng hai bên. Vị trí nang liên quanh não thất bên 1+2 = Dịch hóa nang vùng mầm và giả nang: 3 = Nang dịch do nhuyễn hóa chất trắng quanh não thất (chủ yếu ở trên mức này). 4 = Nang dịch do nhồi máu tĩnh mạch thường to (có thể bằng, trên hoặc dưới mức này). Benign macrocrania (Đầu to lành tính) • Não to lành tính là do não úng thủy ngoài hệ thống não thất. • Hay gặp ở trẻ từ 6 tháng tuổi đến 2 tuổi, Sau 2 tuổi vòng đầu trở lại với kích thước bình thường. • Nguyên nhân không rõ. Thường là cha hoặc mẹ có đầu to ở độ tuổi này. • Khi trẻ có vòng đầu to , thăm khám siêu âm đánh giá dịch khoang dưới nhện bề mặt não và hệ thống não thất. • Hệ thống não thất thường hơi rộng, khoang dưới nhện thương bình thường nhưng cũng có thể > 3.3 mm. • Trẻ thường phát triển bình thường nhưng một số trẻ cũng có biểu hiện chậm phát triển nhẹ. Benign macrocrania (Đầu to lành tính) Trẻ 4 th tuổi với biểu hiện não to lành tính Mineralizing vasculopathy (bệnh lý mạch máu do lắng đọng khoáng chất) • Lắng đọng khoáng chất tại vị trí các mạch máu có thể gặp ở vùng đồi thị, nhân bèo, gây vôi hóa thành mạch. • Hình ảnh này có thể gặp ở quanh thời kỳ chu sinh, do mắc phải, triệu chứng lâm sàng không đặc hiệu Đốm tăng âm thành dải dạng cành cây vị trí đồi thị hai bên Bệnh lý mạch máu do lắng đọng khoáng chất MỘT SỐ BỆNH LÝ HAY GẶP MỘT SỐ BỆNH LÝ HAY GẶP • Bất thường bẩm sinh. • Mắc phải. DỊ TẬT BẨM SINH • Dị tật bẩm sinh có thể gặp từ 5 - 10 trường hợp/1000 trẻ được sinh ra • Một số dị tật hay gặp như u mỡ thể trai, bất sản hoặc thiểu sản thể trai. • Các dị tật dạng nang, não úng thủy. • Dị dạng tĩnh mạch Galen. • Dandy – Walker BẤT SẢN THỂ TRAI DỊ DẠNG TM GALEN Não úng thủy (Hydrocephalus) • Là hình ảnh giãn não thất bên và NT III • Có thể do mất cân bằng giữa sản xuất và hấp thụ DNT • Tắc nghẽn dòng chảy Não úng thủy • Bẩm sinh: - Nhiễm trùng trong thai (toxoplasmosis, CMV, bệnh giang mai, và rubella) - Hẹp cống não - Dị tật bẩm sinh khác: Dandy – Walker, Arnold-Chiari - U nội sọ - Viêm não – màng não - Xuất huyết não – màng não Não úng thủy Dandy-Walker (DWM) • Các dị tật Dandy-Walker là một bất thường do quá trình đóng của ống thần kinh. • Phổ biến nhất là tràn dịch não • DWM chiếm 5-10% các nguyên nhân não úng thủy bẩm sinh. • Có 3 tổn thương: – Giãn não thất IV – Bất sản một phần hay hoàn toàn thùy nhộng – Não úng thủy (có thể xảy ra muộn) Dandy-Walker • 70% có ít nhất 1 hay nhiều dị tật liên quan gồm: - Bất sản thể trai - Lạc vị trí tế bào thần kinh, - Bất thường hồi não - Hẹp cống não - Bất thường dưới trám và nhân răng - Thoát vị thùy chẩm - Rỗng tủy Dandy-Walker BỆNH LÝ MẮC PHẢI • Viêm màng não. • Xuất huyết não. • Nhồi máu não. Viêm màng não Viêm màng não Viêm màng não Giai đoạn muộn XUẤT HUYẾT NÃO • Xuất huyết nội sọ hay gặp ở trẻ sơ sinh, đặc biệt sơ sinh non tháng, nhẹ cân <1500gr, hay gặp ở vị trí vùng mầm (Germinal Matrix Hemorrhage, xuất huyết quanh não thất-rãnh đồi thị và nhân đuôi): • Vùng mầm là nơi tập hợp các mạch máu dễ vỡ, nó dần biến mất cùng với sự lớn lên của thai trong tử cung: - Lúc đầu chất mầm lấp toàn bộ lớp nội mô của hệ thống não thất, sau đó thoái lui cho đến khi chỉ còn trong rãnh đồi thị và nhân đuôi: 24-32 tuần >> nguy cơ xuất huyết vùng mầm là lớn nhất. - Trưởng thành ở tuần thứ 34, xuất huyết vùng mầm hiếm khi xảy ra sau tuổi này. XUẤT HUYẾT NÃO XUẤT HUYẾT NÃO Độ I: XH khu trú ở đầu nhân đuôi, rãnh nhân đuôi-đồi thị XUẤT HUYẾT NÃO Độ II: XH lan vào trong não thất và não thất không giãn XUẤT HUYẾT NÃO Độ III: XH lan vào trong não thất và giãn NT. XUẤT HUYẾT NÃO Độ IV: XH NT và tổn thương nhu mô não TỤ MÁU MÀNG NÃO • Tụ máu ngoài màng cứng: khối máu tụ ăng âm thường nhỏ, lồi, giai đoạn sau có thể giảm âm TỤ MÁU MÀNG NÃO • Tụ máu dưới màng cứng: Tăng âm, rộng, giai đoạn muộn giảm âm Nhuyễn hóa chất trắng quanh não thất Peri Ventricular Leukomalacia (PVL) • PVL là biến chứng của nhồi máu não (Hypoxic- Ischemic Encephalopathy - HIE) sảy ra ở trẻ đẻ non, nhất ở trẻ sơ sinh nhỏ hơn 33 tuần thai (38% PVL) và cân nặng lúc sinh thấp hơn 1500 (45% PVL). • Tổn thương chất trắng vùng quanh các não thất. • Trên siêu âm PVL có hình ảnh tăng âm vùng quanh não thất (thông thường chất trắng vùng quanh não thất có cấu trúc âm giảm âm hơn so với đám rối mạch mạc). Nhuyễn hóa chất trắng quanh não thất Peri Ventricular Leukomalacia (PVL) Nhuyễn hóa chất trắng quanh não thất Peri Ventricular Leukomalacia (PVL) PVL độ 1 • Tăng âm vùng quanh não thất mà chưa tạo thành nang dịch. • Tồn tại hơn 7 ngày • Chẩn đoán phân biệt với vòng tăng âm bình thường của chất trắng vùng quanh não thất hay đám tăng âm bình thường vị trí phía trên-sau vùng chạc ba não thất. Nhuyễn hóa chất trắng quanh não thất Peri Ventricular Leukomalacia (PVL) PVL độ 1 • Nghi ngờ PVL nếu đám tăng âm xuất hiện một bên, thô (không mịn), dạng múi hoặc tăng âm hơn đám rối mạch mạc. • Tăng âm trong PVL thường biến mất vào khoảng tuần thứ 2-3 • Chẩn đoán phân biệt với xuất huyết não: PVL đám tăng âm không có hiệu ứng khối Mặt cắt dọc ở trẻ PVL giai đoạn 1 Nhuyễn hóa chất trắng quanh não thất Peri Ventricular Leukomalacia (PVL) Độ 2: • Sự tạo thành nang thay thế cho cấu trúc tăng âm • Mức độ nặng nhẹ của PVL liên quan đến kích thước và sự phân bố của các nang dịch. Mặt cắt ngang và dọc ở trẻ PVL giai đoạn 2. Tồn tại các nang dịch thuộc chất trắng vùng quanh não thất Nhuyễn hóa chất trắng quanh não thất Peri Ventricular Leukomalacia (PVL) Độ 3 • PVL được chẩn đoán khi tồn tại nhiều vùng tăng âm quanh não thất, tổn thương lan rộng và tạo nang dịch lan tỏa vùng chẩm và vùng trán- đỉnh Mặt cắt dọc cho thấy tổn thương tạo nang lan rộng PVL giai đoạn III Nhuyễn hóa chất trắng quanh não thất Peri Ventricular Leukomalacia (PVL) Độ 4 • Vùng tăng âm quanh não thất lan rộng và tạo thành nang dịch đến vùng dưới vỏ. • PVL độ 4 thường gặp ở trẻ đẻ đủ tháng, ngược lại với PVL độ 1-3 (bệnh của trẻ đẻ non). Hình ảnh cắt đứng dọc và ngang cho thấy PVL độ 4: có nhiều cấu trúc nang dịch lỗ chỗ từ vùng chất trắng sâu quanh não thất lan rộng ra vùng vỏ não
File đính kèm:
 bai_giang_neonatal_brain_us.pdf
bai_giang_neonatal_brain_us.pdf

