Bài giảng Điều trị rối loạn lipid máu
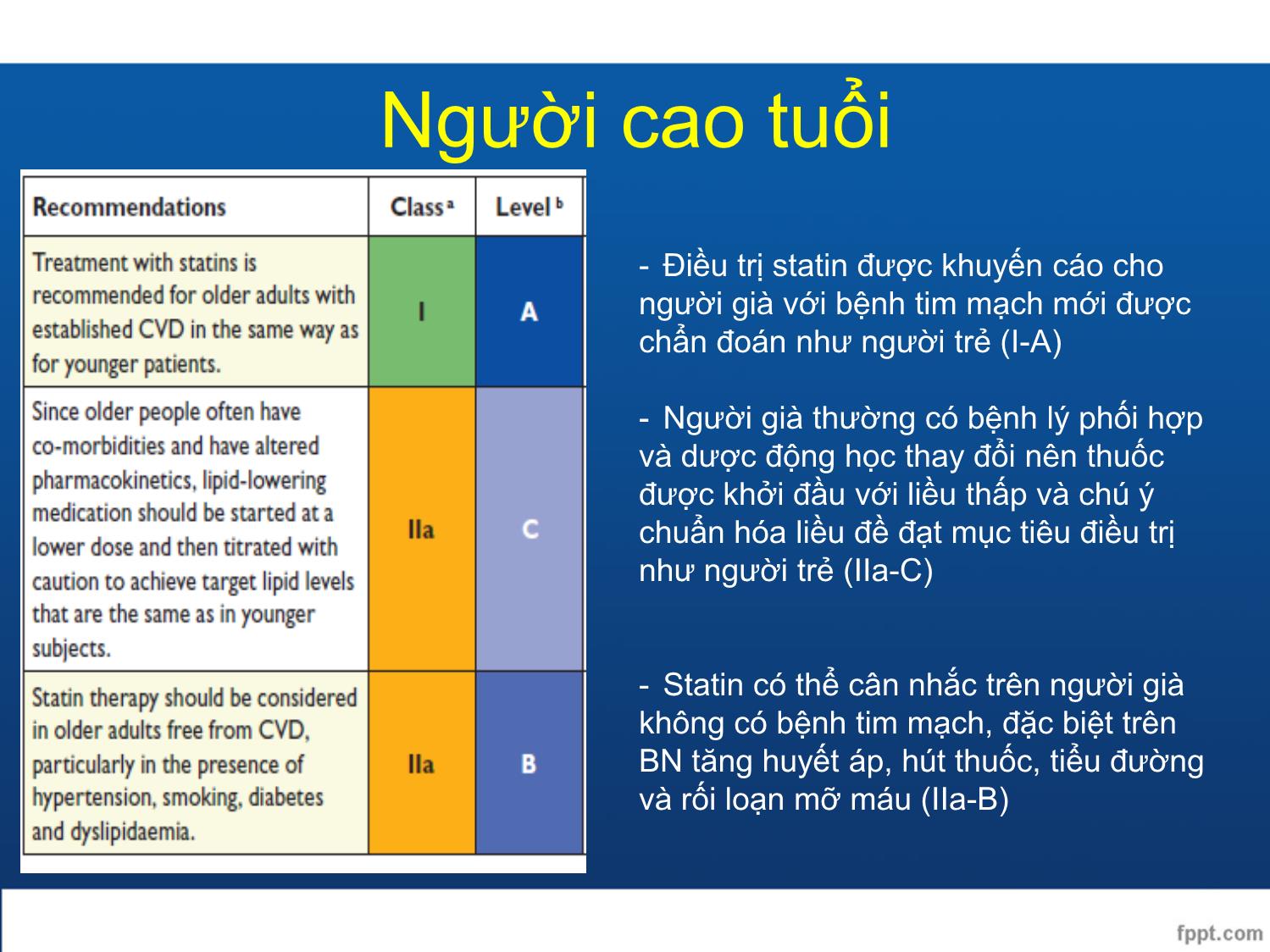
Người cao tuổi
- Điều trị statin được khuyến cáo cho
người già với bệnh tim mạch mới được
chẩn đoán như người trẻ (I-A)
- Người già thường có bệnh lý phối hợp
và dược động học thay đổi nên thuốc
được khởi đầu với liều thấp và chú ý
chuẩn hóa liều đề đạt mục tiêu điều trị
như người trẻ (IIa-C)
- Statin có thể cân nhắc trên người già
không có bệnh tim mạch, đặc biệt trên
BN tăng huyết áp, hút thuốc, tiểu đường
và rối loạn mỡ máu (IIa-B)Hệ thống SCORE:
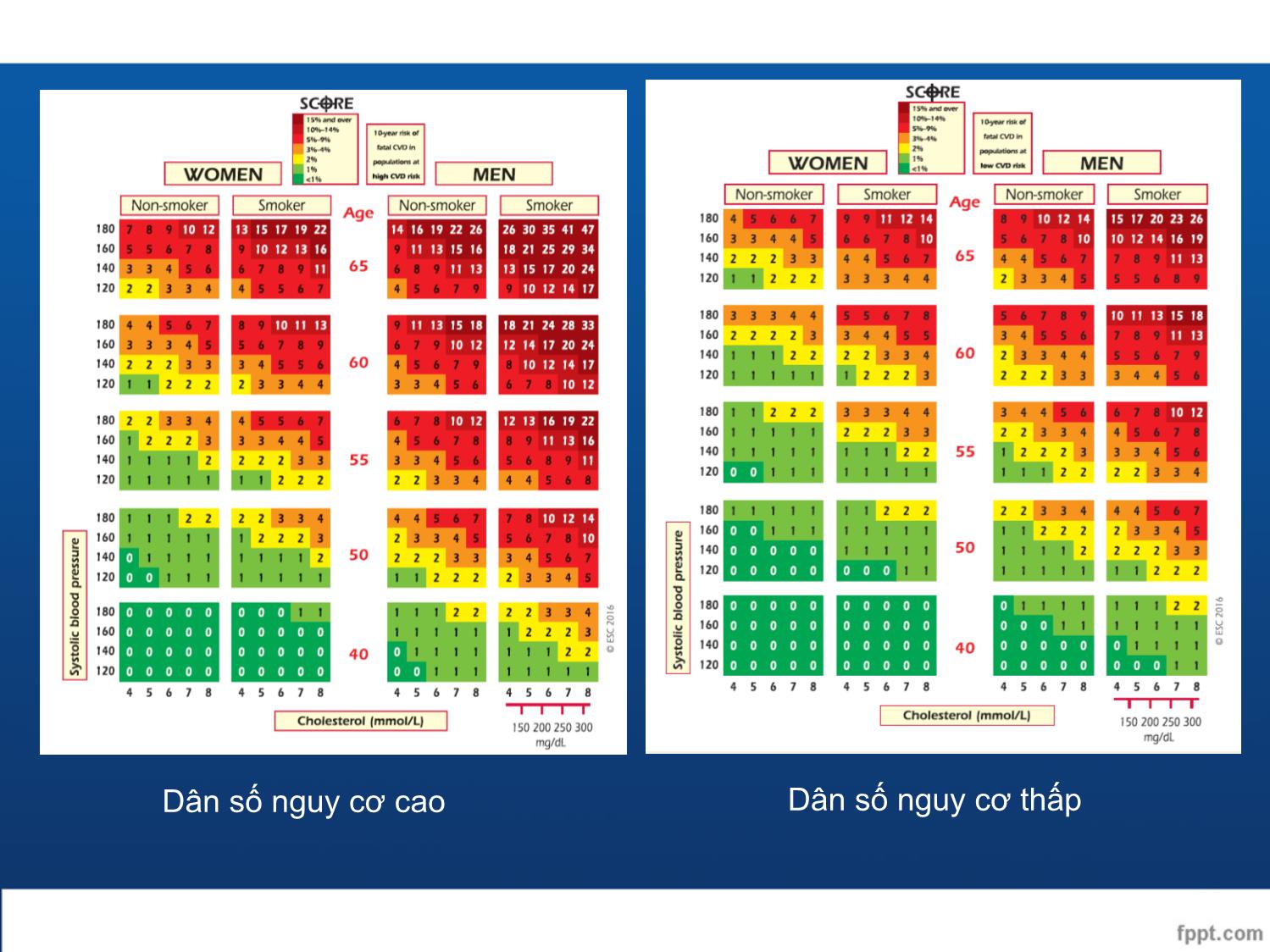
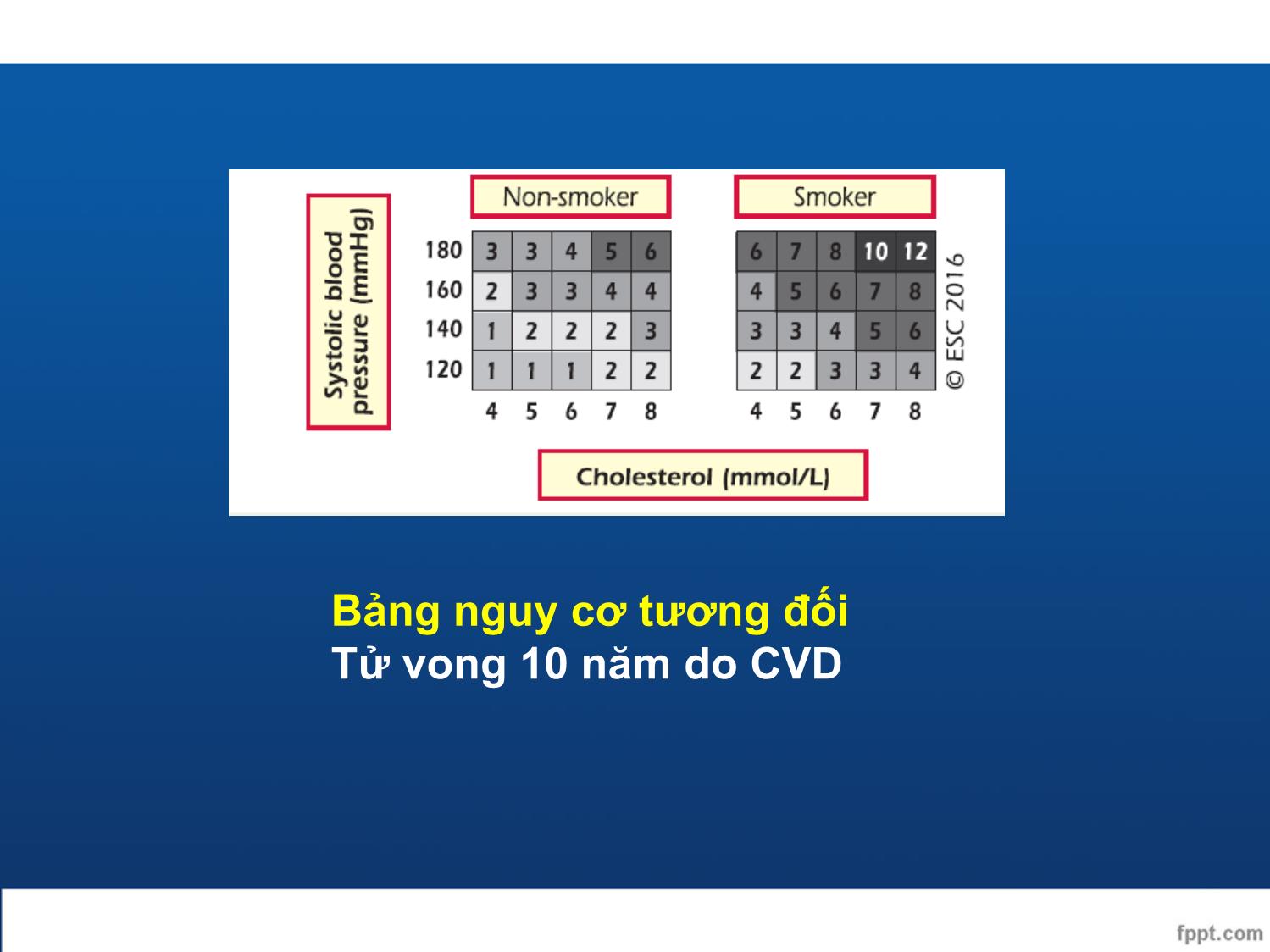
ước tính nguy cơ tim mạch
- Hệ thống SCORE ước tính nguy cơ tích lũy tử vong
10 năm do xơ vữa động mạch
- Chuyển đổi từ nguy cơ tử vong sang nguy cơ tim
mạch toàn bộ (tử vong và không tử vong) :
+ Nam: SCORE x 3
+ Nữ: SCORE x 4
(người già nguy cơ giảm nhẹ hơn)

Trang 1
Trang 2

Trang 3
Trang 4
Trang 5

Trang 6

Trang 7

Trang 8
Trang 9
Trang 10
Tải về để xem bản đầy đủ
Tóm tắt nội dung tài liệu: Bài giảng Điều trị rối loạn lipid máu

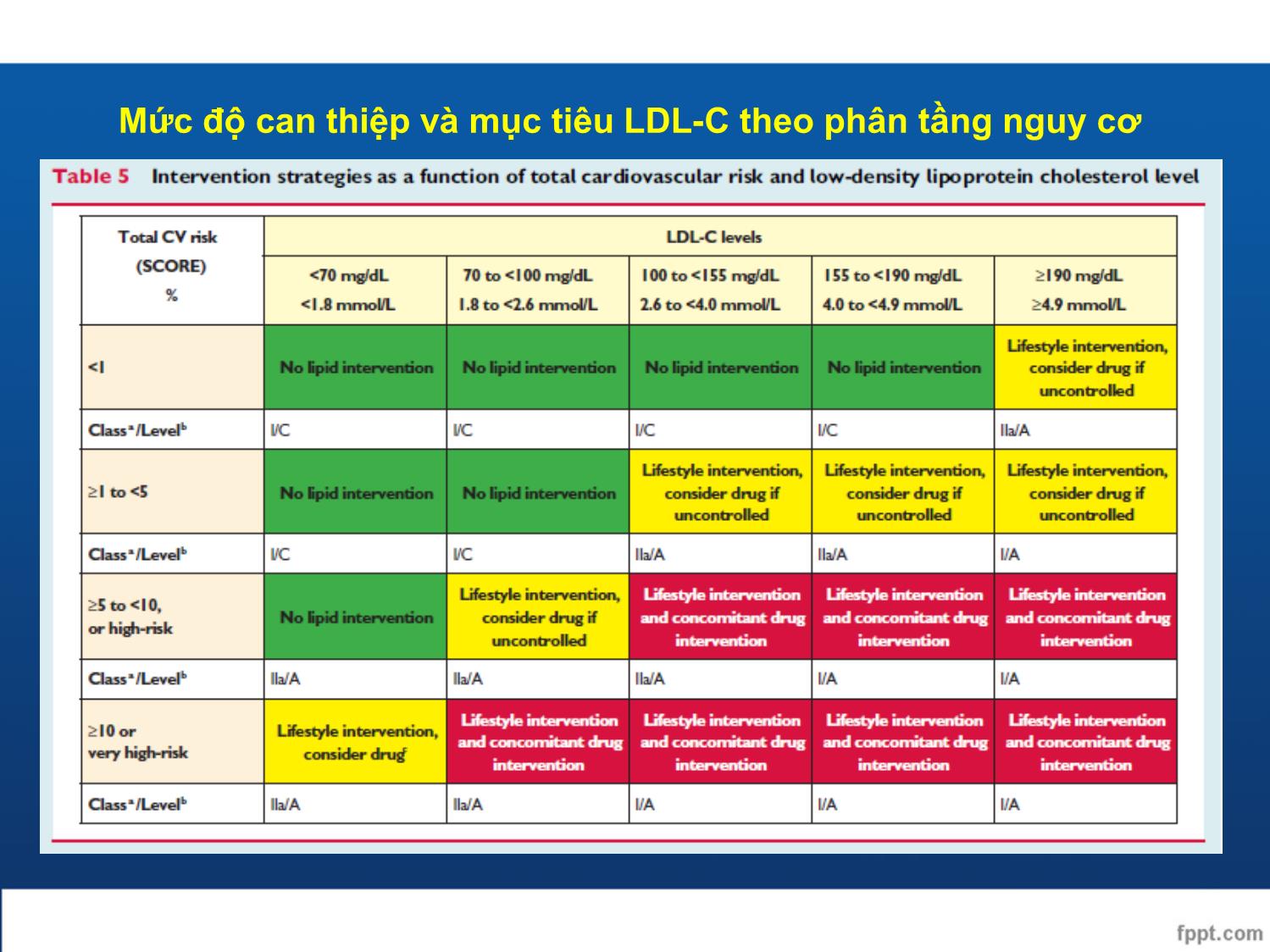
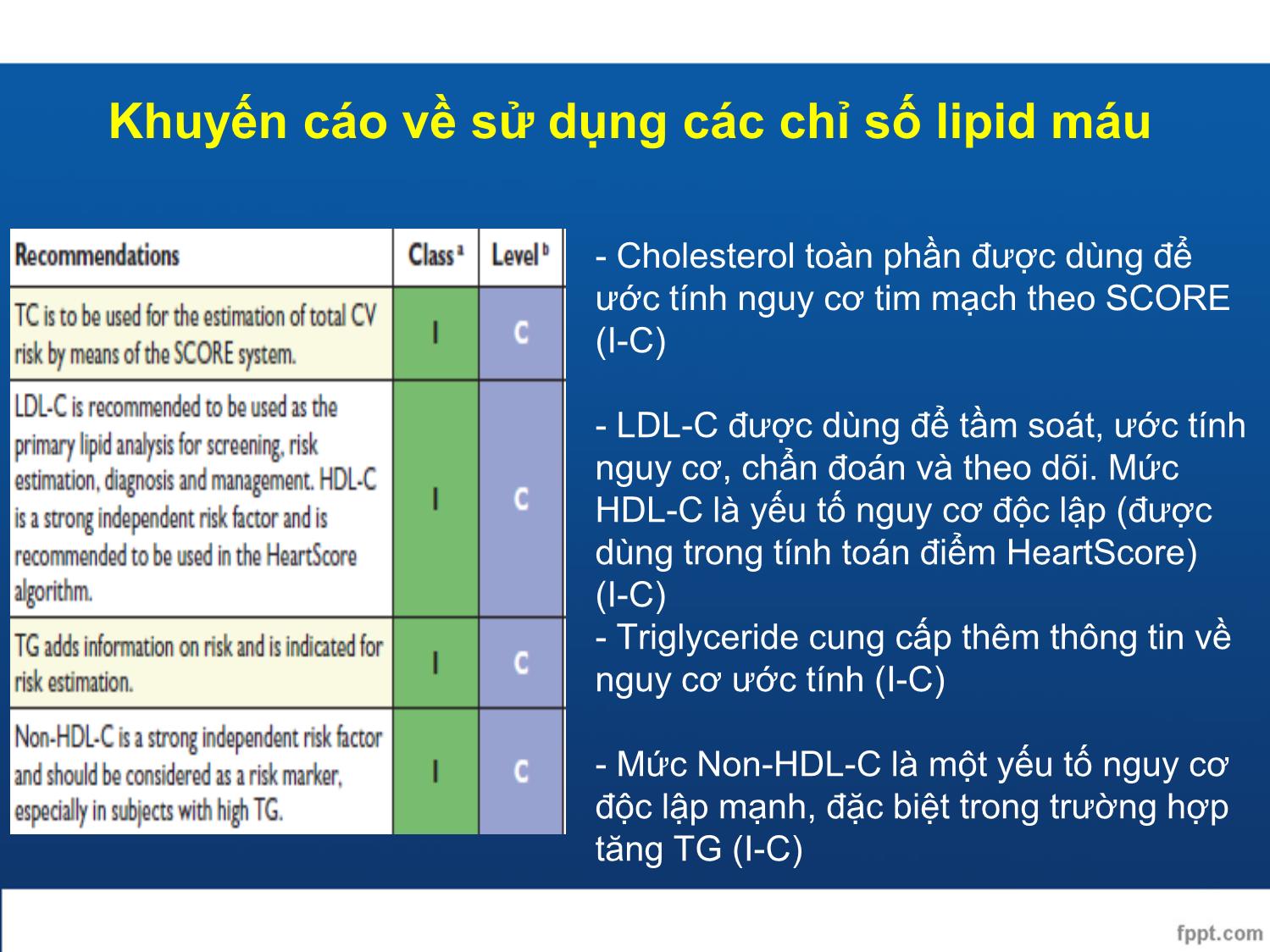
Điều trị rối loạn lipid máu 2016 ESC/EAS Guidelines GS. TS. BS. Nguyễn Đức Công Bệnh viện Thống Nhất Đại học Y Dược Tp. HCM Đại học Y khoa Phạm Ngọc Thạch Khoa Y, Đại học Quốc gia Tp. HCM Người cao tuổi - Điều trị statin được khuyến cáo cho người già với bệnh tim mạch mới được chẩn đoán như người trẻ (I-A) - Người già thường có bệnh lý phối hợp và dược động học thay đổi nên thuốc được khởi đầu với liều thấp và chú ý chuẩn hóa liều đề đạt mục tiêu điều trị như người trẻ (IIa-C) - Statin có thể cân nhắc trên người già không có bệnh tim mạch, đặc biệt trên BN tăng huyết áp, hút thuốc, tiểu đường và rối loạn mỡ máu (IIa-B) Hệ thống SCORE: ước tính nguy cơ tim mạch - Hệ thống SCORE ước tính nguy cơ tích lũy tử vong 10 năm do xơ vữa động mạch - Chuyển đổi từ nguy cơ tử vong sang nguy cơ tim mạch toàn bộ (tử vong và không tử vong) : + Nam: SCORE x 3 + Nữ: SCORE x 4 (người già nguy cơ giảm nhẹ hơn) Dân số nguy cơ thấp Dân số nguy cơ cao Bảng nguy cơ tương đối Tử vong 10 năm do CVD - Ước tính nguy cơ toàn bộ bằng các thang điểm (như SCORE) cho người trên 40 tuổi không triệu chứng, không bằng chứng CVD, đái tháo đường, bệnh thận mạn hay tăng cholesterol gia đình (I-C) - Nguy cơ cao và rất cao có thể được phát hiện dựa trên thông tin về CVD, đái tháo đường, bệnh thận trung bình hay nặng, nhiều yếu tố nguy cơ tim mạch, tăng cholesterol gia đình hoặc điểm SCORE cao => cần tư vấn chuyên sâu về các YTNC (I-C) Phân tầng nguy cơ Nguy cơ rất cao: Có bệnh tim mạch rõ ràng như: - Đã bị nhồi máu cơ tim - Can thiệp mạch vành qua da - Bắc cầu động mạch vành - Đột quỵ hay cơn thiếu máu não thoáng qua - Bệnh mạch máu ngoại biên - Đái tháo đường với tổn thương cơ quan đích hoặc có nhiều yếu tố nguy cơ đi kèm - Bệnh thận mạn giai đoạn 4, 5 - SCORE từ 10% trở lên Phân tầng nguy cơ Nguy cơ cao Nguy cơ tim mạch cao rõ rệt, vd cholesterol >= 8 mmol/L, HA >= 180/110 mmHg - Đái tháo đường (ĐTĐ týp 1 có thể nguy cơ trung bình hay thấp) - Bệnh thận mạn giai đoạn 3 - 5% ≤ SCORE < 10% Nguy cơ trung bình 1% ≤ SCORE < 5% Nguy cơ thấp SCORE < 1% Mức độ can thiệp và mục tiêu LDL-C theo phân tầng nguy cơ - Cholesterol toàn phần được dùng để ước tính nguy cơ tim mạch theo SCORE (I-C) - LDL-C được dùng để tầm soát, ước tính nguy cơ, chẩn đoán và theo dõi. Mức HDL-C là yếu tố nguy cơ độc lập (được dùng trong tính toán điểm HeartScore) (I-C) - Triglyceride cung cấp thêm thông tin về nguy cơ ước tính (I-C) - Mức Non-HDL-C là một yếu tố nguy cơ độc lập mạnh, đặc biệt trong trường hợp tăng TG (I-C) Khuyến cáo về sử dụng các chỉ số lipid máu Lấy máu lúc đói hay sau ăn? - Kết quả TC, LDL-C and HDL-C tương tự nhau - TG tăng 0.3 mmol/L (27 mg/dL) sau ăn - Có giá trị tương đương để ước tính nguy cơ LDL-C là mục tiêu điều trị RLLM - Mức LDL-C là mục tiêu điều trị ban đầu (I-A) - Cholesterol toàn phần được cân nhắc là mục tiêu điều trị nếu không đủ các dữ liệu khác (IIa-A) - Non-HDL-C có thể làm mục tiêu điều trị tiếp theo (IIa-B) - ApoB có thể sử dụng làm mục tiêu điều trị, nếu có thể xét nghiệm được (IIa-B) - HDL-C không được dùng làm mục tiêu điều trị (III-A) - Tỷ lệ apoB/apoA1 và Non-HDL-C/HDL-C không dùng làm mục tiêu điều trị (III-B) Điều trị không dùng thuốc - Bỏ thuốc lá - Chế độ ăn giảm mỡ, tăng ngũ cốc, rau quả và cá - Vận động thể lực trung bình – nặng 30-60 phút/ngày (hoặc 2.5- 5h/tuần) - Giảm cân: BMI 20-25 kg/m2 - Vòng bụng: nam < 94cm, nữ < 80cm - Kiểm soát HA: < 140/90 mmHg Mục tiêu LDL-C Nguy cơ rất cao - LDL-C <1.8 mmol/l (70 mg/dL) - Hoặc giảm ít nhất 50% nếu LDL-C từ 1.8 đến 3.5 mmol/L (70-135 mg/dL) Nguy cơ cao - LDL-C < 2.6 mmol/l (100 mg/dL) - Hoặc giảm ít nhất 50% nếu LDL-C từ 2.6 đến 5.2 mmol/L (100-200 mg/dL) Nguy cơ trung bình và thấp - Cân nhắc giảm LDL-C < 3.0 mmol/L (115 mg/dL) Thuốc điều trị tăng cholesterol máu STATIN Mức độ giảm LDL-C phụ thuộc liều và loại statin sử dụng Nghiên cứu ASCOT-LLA (Anglo-Scandinavian Cardiac Outcomes Trial – Lipid-Lowering Arm) ASCOT-LLA: so sánh atorvastatin với placebo ở BN nguy cơ cao kèm tăng HA Theo dõi mù đôi Giai đoạn dẫn nhập 4 tuần Chỉ các BN với Cholesterol toàn phần khi không nhịn đói 250 mg/dL (6.5 mmol/L) mà chưa điều trị statin hay fibrate được chọn ngẫu nhiên để điều trị 10 305 BN kèm THA & tăng Cholesterol toàn phần nhẹ đến trung bình Không tiền sử BMV ≥3 yếu tố nguy cơ BMV khác(*) BP ≥160/100 mmHg Tuổi 40–79 Dân số bệnh nhân Atorvastatin 10 mg (n=5168) Placebo (n=5137) Thời gian theo dõi trung vị: 3.3 năm Tiêu chí chính: tổng hợp các biến cố NMCT không tử vong & BMV tử vong • Yếu tố nguy cơ bệnh mạch vành bao gồm − Phì đại thất trái, − Những bất thường đặc trưng khác trên điện tâm đồ, − Tiểu đường type 2, ... isk reduction 1. Sever PS, et al. Lancet 2003;361:1149–1158; 2. Pfizer Inc. Data on file 2532 BN trong ASCOT-LLA có ĐTĐ type 2 Tổng biến cố TM và thủ thuật 0 14 12 10 8 6 4 2 0 0.5 2.0 3.0 1.0 1.5 2.5 3.5 Thời gian (năm) B N v ớ i b iế n c ố T M h o ặ c t h ủ t h u ậ t ( % ) ASCOT-LLA: atorvastatin giảm biến cố tim mạch ở BN nguy cơ cao kèm THA và tiểu đường NMCT không tử vongI + BMV tử vong 16% RRR HR=0.84 95% CI 0.55–1.29 Đột quỵ 33% RRR HR=0.67 95% CI 0.41–1.09 23% RRR HR=0.77 95% CI 0.61–0.98 (p=0.036) Placebo (n=1274). Trung bình LDL-C = 117 mg/dL Atorvastatin 10 mg (n=1258). Trung bình LDL-C = 83 mg/dL Phân tích dưới nhóm Sever PS, et al. Diabetes Care 2005;28:1151–1157 T ầ n s u ấ t tí c h l ũ y ( % ) 1 2 3 0 4 5.0 0.0 0.5 1.0 1.5 2.0 2.5 3.0 3.3 Placebo (n=5137) Atorvastatin 10 mg (n=5168) 36% RRR p=0.0005 ARR=1.1% HR=0.64 (95% CI 0.50–0.83) Thời gian kể từ khi phân ngẫu nhiên (năm) Thời gian kể từ khi phân ngẫu nhiên (năm) Tất cả BN1 Các BN ≥ 65 tuổi 2 -Phân tích phụ 1 2 4 0 5 3 3.5 0.0 0.5 1.0 1.5 2.0 2.5 3.0 Placebo (n=2256) Atorvastatin 10 mg (n=2189) 37% RRR p=0.009 ARR=1.4% HR=0.63 (95% CI 0.44–0.89) ASCOT-LLA: atorvastatin ngăn ngừa biến cố tim mạch ở BN nguy cơ cao Tần suất NMCT không tử vong & BMV tử vong sau 3.3 năm1 1. Sever PS, et al. Lancet 2003;361:1149–1158; 2. Collier DJ, et al. J Hypertens 2011;29:592–599 ARR, absolute risk reduction Nghiên cứu TNT (Treating to New Target) Atorvastatin 80 mg LDL-C mục tiêu: 75 mg/dL Atorvastatin 10 mg LDL-C mục tiêu : 100 mg/dL Atorvastatin 10 mg Dân số nghiên cứu: BMV LDL-C: 130–250 mg/dL Triglycerides 600 mg/dL Tiêu chí chính: Xuất hiện biến cố tim mạch chính: – Tử vong do BMV – NMCT không gây tử vong – Ngưng tim hồi sức – Đột quỵ tử vong hay không tử vong Dẫn nhập nhãn mở (n=15 464 ) 8 tuần 1–8 tuần Tầm soát và loại bỏ (n=18 469) Theo dõi trung vị trong 4.9 năm Giai đoạn mù đôi (n=10 001) LDL-C: < 130 mg/dL n=4995 n=5006 Baseline TNT: so sánh atorvastatin liều cao với liều trung bình ở BN có bệnh mạch vành LaRosa JC, et al. N Engl J Med 2005;352:1425–1435 TNT: atorvastatin liều cao và trung bình giảm đột quỵ ở BN kèm bệnh mạch vành 25% RRR HR=0.75 95% CI 0.59–0.96 (p=0.02) NNT 125 over 4.9 years 4 3 2 1 0 0 1 2 3 4 5 6 Đ ộ t q u ỵ t ử v o n g h a y k h ô n g t ử v o n g ( % ) Thời gian (năm) Đột quỵ tử vong hay không tử vong Atorvastatin 10 mg (n=5006). Mean LDL-C during study 101 mg/dL Atorvastatin 80 mg (n=4995). Mean LDL-C during study 77 mg/dL LaRosa JC, et al. N Engl J Med 2005;352:1425–1435 TNT: atorvastatin liều cao giảm biến cố tim mạch chính ở BN có bệnh mạch vành Atorvastatin 10 mg (n=5006). Mean LDL-C during study 101 mg/dL Atorvastatin 80 mg (n=4995). Mean LDL-C during study 77 mg/dL Thời gian (năm) T ầ n s u ấ t tí c h l ũ y ( % ) Tần suất các biến cố bệnh tim mạch chính 22% RRR HR=0.78 95% CI 0.69–0.89 (p<0.001) ARR=2.2% NNT 45 over 4.9 years Atorvastatin 80 mg giảm nguy cơ nhập viện vì suy tim đến 26% (HR 0.74; 95% CI 0.59–0.94; p=0.01) so với atorvastatin 10 mg 0 1 2 3 4 5 6 0 2 4 6 8 10 12 14 LaRosa JC, et al. N Engl J Med 2005;352:1425–1435 TNT: atorvastatin liều cao giảm biến cố tim mạch chính ở BN kèm bệnh mạch vành & ĐTĐ 25% RRR HR 0.75 95% CI 0.58–0.97 (p=0.026) ARR 4.1% NNT 24 over 4.9 years 1501 BN kèm ĐTĐ (& BMV ổ định) 1 0 2 4 5 0 10 15 20 25 Thời gian (năm) B N k è m b iế n c ố T M c h ín h ( % ) 3 5 6 Phân tích dưới nhóm Tần suất các biến cố tim mạch chính Atorvastatin 10 mg (n=753). Final mean LDL-C 99 mg/dL Atorvastatin 80 mg (n=748). Final mean LDL-C 77 mg/dL Shepherd J, et al. Diabetes Care 2006;29:1220–1226 35% RRR HR 0.65 95% CI 0.43–0.98 (p=0.04) ARR 7% NNT 14 over 4.8 years 25 0 20 15 10 5 0 1 2 3 4 5 6 Thời gian (năm) Tần suất các biến cố tim mạch chính P a ti e n ts w it h m a jo r C V e v e n ts ( % ) TNT: atorvastatin liều cao giúp giảm biến cố tim mạch chính ở BN kèm BMV, ĐTĐ & bệnh thận mạn 546 BN kèm BMV, ĐTĐ, & bệnh thận mạn (eGFR <60 mL/min/1.73m2) Atorvastatin 10 mg (n=273). Mean LDL-C during study 99 mg/dL Atorvastatin 80 mg (n=273). Mean LDL-C during study 75 mg/dL Shepherd J, et al. Mayo Clin Proc 2008;83:870–879 TNT: atorvastatin giúp giảm biến cố tim mạch ở BN có BMV Atorvastatin 10 mg (n=5006) Atorvastatin 80 mg (n=4995) Atorvastatin 10 mg (n=1872) Atorvastatin 80 mg (n=1937) 22% RRR p<0.001 ARR=2.2% HR=0.78 (95% CI 0.69–0.89) 19% RRR p=0.032 ARR=2.3% HR=0.81 (95% CI 0.67–0.98) Thời gian xảy ra biến cố TM chính đầu tiên (tiêu chí chính) 0 1 2 3 4 5 6 14 8 12 4 10 6 2 0 T ầ n s u ấ t tí c h l ũ y ( % ) 20 15 10 5 0 0 1 2 3 4 5 6 Tất cả BN1 BN ≥65 tuổi 2 -phân tích phụ LaRosa JC, et al. N Engl J Med 2005;352:1425–1435; 2. Wenger NK, et al. Ann Intern Med 2007;147:1–9 Thời gian kể từ khi phân ngẫu nhiên (năm) Thời gian kể từ khi phân ngẫu nhiên (năm) TNT: atorvastatin giảm nhập viện do suy tim ở BN có BMV B N t rả i q u a s u y t im s u n g h u y ế t n h ậ p v iê n ( % ) 0 4 8 12 16 20 1 2 3 4 5 6 0 Thời gian (năm) Relative risk reduction=41% Atorvastatin 10 mg (n=377) Atorvastatin 80 mg (n=404) HR=0.59 (95% CI: 0.40–0.88), p=0.008 Khush KK, et al. Circulation 2007;115:576–583 Trong 1 kết cục được định trước, atorvastatin 80 mg mang lại hiệu quả giảm 26% nguy cơ nhập viện do suy tim sung huyết (n=10001; p=0.01) Dữ liệu bên dưới dựa vào 1 phân tích post hoc ở 781 BN kèm suy tim sung huyết trước đó Khuyến cáo thuốc điều trị tăng cholesterol máu - Dùng statin liều cao nhất theo khuyến cáo hoặc có thể dung nạp để đạt mục tiêu (I-A) - Trường hợp không dung nạp statin, ezetimibe và/hoặc thuốc gắn acid mật nên được xem xét (IIa-C) - Nếu không đạt được mục tiêu, xem xét phối hợp statin với thuốc ức chế hấp thu cholesterol (IIa-B) - Nếu không đạt dược mục tiêu, phối hợp statin với thuốc gắn acid mật có thể được xem xét (IIb-C) - Ở bệnh nhân nguy cơ rất cao với LDL-C tăng kéo dài mặc dù điều trị liều statin tối đa, đã phối hợp với ezetimibe hoặc ở bệnh nhân không dung nạp statin: xem xét thuốc ức chế PCSK9 (IIb-C) Theo dõi bilan lipids - Ít nhất 2 lần trước điều trị thuốc (cách nhau 1-12 tuần), ngoại trừ trường hợp phối hợp thuốc được khuyến cáo như HC mạch vành cấp và BN nguy cơ cao - 8 (±4) tuần sau khi bắt đầu dùng thuốc - 8 (±4) tuần sau khi điều chỉnh điều trị cho tới khi đạt mục tiêu - Hằng năm sau khi đạt mục tiêu (trừ trường hợp không tuân thủ điều trị hay nguyên nhân đặc biệt khác cần xem xét nhiều lần hơn) Theo dõi men gan Xét nghiệm ALT: - Trước điều trị - 8-12 tuần sau dùng thuốc hoặc tăng liều thuốc - Theo dõi ALT thường xuyên không được khuyến cáo trong khi điều trị Nếu ALT: - Tăng < 3 lần: tiếp tục điều trị, kiểm tra lại sau 4-6 tuần - Tăng ≥ 3 lần: + Dừng hay giảm liều, kiểm tra lại sau 4-6 tuần + Cân nhắc dùng lại thuốc một cách thận trọng sau khi ALT trở về bình thường + Kiểm tra nguyên nhân khác nếu ALT vẩn tăng Theo dõi enzyme CK - Trước điều trị: nếu CK tăng 4 lần => khồng điều trị thuốc, kiểm tra lại - Theo dõi CK thường quy là không cần thiết, kiểm tra CK khi bệnh nhân có đau cơ => Thận trọng về bệnh lý cơ và tăng CK trên bệnh nhân nguy cơ: người lớn tuổi, sử dụng nhiều thuốc kết hợp, bệnh lý gan thận hay vận động viên Làm gì khi CK tăng? CK tăng ≥ 4 lần: - CK >10 lần: ngừng thuốc, kiểm tra chức năng thận và theo dõi CK mỗi 2 tuần - CK <10 lần + có triệu chứng: ngừng statin và chờ CK về bình thường, sau đó có thể thử giảm liều statin - CK < 10 lần + không triệu chứng: tiếp tục điều trị và theo dõi CK => Lưu ý tăng CK tạm thời do các nguyên nhân khác (như gắng sức), cân nhắc bệnh lý cơ nếu CK tăng kéo dài, cân nhắc kết hợp thuốc hoặc thuốc thay thế CK tăng < 4 lần: - Không triệu chứng: tiếp statin (theo dõi triệu chứng, kiểm tra CK nếu có TC ) - Có triệu chứng: theo dõi triệu chứng và CK thường xuyên - Nếu triệu chứng tiếp diễn: ngừng statin và đánh giá lại sau 6 tuần, có thề tái chỉ định statin => Cân nhắc tái điều trị bằng statin đang sử dụng hay một statin khác, cân nhắc statin liều thấp, dùng cách ngày hoặc 1-2 liều/tuần hay kết hợp thuốc Sơ đồ điều trị bệnh lý cơ khi dùng statin Triệu chứng cơ liên quan đến statin? Có TC & CK < 4 lần CK ≥ 4 lần +/- tiêu cơ vân Ngừng statin 2-4 tuần Ngừng statin 6 tuần đến khi hết TC và CK-creatinin bt Triệu chứng kéo dài: thử lại statin Triệu chứng cải thiện: statin thứ 2 liều thường lệ hoặc liều khởi đầu Hết TC: tiếp tục statin TC tái diễn 1. Liều thấp statin thứ 3 (loại statin mạnh) 2. Statin dùng cách ngày hoặc 1-2 lần/tuần 1. Liều thấp statin thứ 2 (loại mạnh) 2. Statin cách ngày hoặc 1-2 lần/tuần Mục đích: đạt mục tiêu LDL-C với liều statin cao nhất dung nạp được Ezetimibe A + ức chế hấp thu acid mật B + fibrate (không gemfibrozil) A+B Vẫn không đạt mục tiêu: kháng thể đơn dòng PCSK9, ức chế CETP Tăng triglyceride máu • Tăng TG nhẹ - TB: 1.7 -10 mmol/L nặng: > 10 mmol/L • Trước tiên cần tìm nguyên nhân có thể có và đánh giá nguy cơ tim mạch toàn bộ • Statins: giảm TG khoảng 30–50% Nguyên nhân tăng TG máu - Liên quan đến gen - Béo phì - ĐTĐ typ 2 - Nghiện rượu - Chế độ ăn nhiều carbohydrate - Bệnh lý thận - Suy giáp - Có thai (tăng sinh lý vào 3 tháng cuối) - Bệnh lý tăng paraprotein máu hay bệnh tự miễn như lupus ban đỏ hệ thống - Thuốc: corticoid, oestrogen, tamoxifen, thuốc hạ áp (BB, thiazide), isotretinoin, resin gắn acid mật, ciclosporin, kháng retrovirus, thuốc an thần Thuốc điều trị tăng TG - Cân nhắc điều trị thuốc trên BN nguy cơ cao với TG > 2.3 mmol/L (200 mg/dL) (IIa-B) - Statin là thuốc lựa chọn đầu tay để giảm nguy cơ bệnh tim mạch ở BN nguy cơ cao kèm tăng TG máu (IIa-B) - Fenofibrate được cân nhắc phối hợp với statin trên bệnh nhân nguy cơ cao mặc dù đã điều trị với statin (IIb-C) Rối loạn lipid máu trên các đối tượng lâm sàng khác nhau Trẻ em Thuốc chỉ dùng cho trường hợp tăng cholesterol máu gia đình + Đồng hợp tử: điều trị thuốc sớm nhất có thể + Dị hợp tử: statin từ 8-10 tuổi Phụ nữ - Statin được khuyến cáo để phòng ngừa tiên phát bệnh mạch vành ở phụ nữ nguy cơ cao - Statin được khuyến cáo để phòng ngừa thứ phát ờ phụ nữ với chỉ định và mục tiêu như nam giới - Thuốc giảm lipid máu không nên dùng khi chuẩn bị có thai, đang mang thai hoặc cho con bú. Tuy nhiên, chất gắn acid mật (không hấp thu) có thể cân nhắc. Đái tháo đường - ĐTĐ týp 1 với microalbumin niệu và/hoặc bệnh lý thận, khuyến cáo lựa chọn đầu tay statin để giàm ít nhất 50% LDL-C không phân biệt mức LDL-C nền (I-C) - ĐTĐ týp 2 và bệnh tim mạch hoặc bệnh thận mạn, hoặc >40 tuổi với 1 hay nhiều yếu tố nguy cơ tim mạch, hoặc có tổn thương cơ quan đích, khuyến cáo LDL-C < 1.8 mmol/L (70 mg/dL), sau đó Non-HDL-C < 2.6 mmol/L (100 mg/dL) và apoB < 80 mg/dL (I-B) - ĐTĐ týp 2 không yếu tố nguy cơ và/hoặc không tổn thương cơ quan đích, giữ LDL-C < 2.6 mmol/L (100 mg/dL), sau đó Non-HDL-C < 3.4 mmol/L (130mg/dl) và apoB < 100 mg/dl (I-B) HC vành cấp và được làm PCI - Khởi đầu và duy trì liều cao statin sau khi nhập viện trên mọi BN có HC vành cấp nếu không chống chỉ định hay tiền căn không dung nạp, bất kể mức LDL-C (I-A) - Nếu không đạt mục tiêu LDL-C với liều cao nhất statin dung nạp được, cân nhắc kết hợp ezetimibe trên BN sau nhồi máu (IIa-B) - Nếu không đạt mục tiêu LDL-C với liều cao nhất statin dung nạp được và/hoặc ezetimibe, cân nhắc ức chế PCSK9 – đơn trị liệu hay kết hợp với ezetimibe trên BN không dung nạp hoặc có chống chỉ định dùng statin (IIb-C) - Kiểm tra lại lipid 4-6 tuần sau HC vành cấp để xác định đạt mục tiêu LDL-C < 1.8 mmol/L hay giảm ít nhất 50% nếu mức LDL-C nền từ 1.8 – 3.5 mmol/L, từ đó điều chỉnh liều phù hợp (IIa-C) - Statin liều cao trước khi PCI được cân nhắc trên BN không bắt buộc PCI hay NSTE-ACS (IIa-A) Suy tim và bệnh van tim CAD :coronary artery disease; PUFAs: polyunsaturated fatty acids. - Không khuyến cáo statin để làm giảm cholesterol máu trên BN suy tim nếu không có những chỉ định khác (III-A) - Cân nhắc n-3 PUFAs 1g/ ngày để tối ưu điều trị trên BN suy tim (Iib-B) - Không khuyến cáo điều trị giảm lipid máu trên BN hẹp van ĐM chủ không có bện mạch vành nếu không có những chỉ định khác (III-A) Bệnh thận mạn trung bình và nặng - Bệnh thận mạn gđ 3-5: cân nhắc nguy cơ tim mạch cao và rất cao (I-A) - Statin đơn trị liêu hay kết hợp với ezetimibe chỉ định trên BN CKD không lọc máu (I-A) - Trên BN CKD lọc máu và không bệnh tim mạch do xơ vữa, statin không nên chỉ định (III-A) - BN đã điều trị statin, ezetimibe hoặc kết hợp bắt đầu có chỉ định lọc máu, có thể tiếp tục dùng thuốc, đặc biệt trên BN có bệnh tim mạch (IIa-C) - Bệnh nhân được ghép thận có thể cân nhắc điều trị với statin (IIb-C) Bệnh động mạch ngoại biên Là yếu tố nguy cơ độc lập của nhồi máu cơ tim và tử vong do bệnh tim mạch 1. Bệnh động mạch chi dưới + ABI 1.4 dự đoán khả năng mắc và tử vong do tim mạch + Giảm cholesterol máu làm giảm tai biến tim mạch do thiếu máu và triệu chứng đau cách hồi, đồng thời cải thiện khả năng đi bộ 2. Bệnh động mạch cảnh: - Giảm lipid máu làm giảm tỷ lệ mới mắc tai biến tim mạch trên BN bệnh động mạch cảnh không tiền căn tim mạch trước đây - Statin làm giảm 21% tỷ lệ đột quỵ mới nhờ vào làm giảm LDL-C - Độ dày nội trung mạc động mạch cảnh (CIMT) giảm với statin 3. Phình động mạch chủ bụng Statin có thể hiệu quả trong ngăn chặn phình động mạch chủ bụng nhỏ (<55 mm in diameter) to lên thêm - Bệnh ĐM ngoại biên thuộc nguy cơ rất cao và được khuyến cáo điều trị làm giảm lipid máu (I-A) - Statin được cân nhắc đề làm chậm tiến triển của phình động mạch chủ bụng (IIa-B) Phòng ngừa đột quỵ tiên phát và thứ phát - Sử dụng statin để đạt mục tiêu điều trị trên BN nguy cơ cao hay rất cao đề dự phòng đột quỵ tiên phát (I-A) - Làm giảm lipid máu trên BN có các bệnh lý tim mạch khác để phòng ngừa đột quỵ tiên phát (I-A) - Tăng liều statin cho bệnh nhân có tiền căn đột quỵ không do thuyên tắc hoặc cơn thiếu máu não thoáng qua nhằm dự phòng đột quỵ thứ phát (I-A)
File đính kèm:
 bai_giang_dieu_tri_roi_loan_lipid_mau.pdf
bai_giang_dieu_tri_roi_loan_lipid_mau.pdf

